雙側(cè)單髂骨短釘髂腰固定術(shù)在腰5骶1椎體結(jié)核中的應(yīng)用(附23例分析)
康冠 羅小波 馬遠(yuǎn)征 王琦
?
·論著·
雙側(cè)單髂骨短釘髂腰固定術(shù)在腰5骶1椎體結(jié)核中的應(yīng)用(附23例分析)
康冠 羅小波 馬遠(yuǎn)征 王琦
目的 探討一期后路病灶清除、雙側(cè)單髂骨短釘?shù)镊难潭ㄈ诤闲g(shù)治療腰5骶1椎體結(jié)核的臨床療效。 方法 收集2009年1月至2014年1月解放軍第三○九醫(yī)院收治的腰5骶1椎體結(jié)核患者23例。其中男14例,女9例,年齡20~56歲,平均(37.3±11.1)歲。均行后路病灶清除、植骨融合內(nèi)固定術(shù),內(nèi)固定方式采取腰椎椎弓根螺釘聯(lián)合雙側(cè)單髂骨短釘?shù)镊难潭ㄐg(shù),術(shù)后隨訪18個(gè)月。比較術(shù)前、術(shù)后1周及末次隨訪時(shí)血紅細(xì)胞沉降率(ESR)、C反應(yīng)蛋白(CRP)、疼痛視覺模擬評(píng)分(VAS)、美國脊柱損傷協(xié)會(huì)脊髓損傷神經(jīng)功能分級(jí)(簡(jiǎn)稱“ASIA分級(jí)”)及腰骶角變化情況,定期隨訪觀察臨床療效及Bridwell骨融合情況。 結(jié)果 手術(shù)時(shí)間平均(203.3±20.7) min;出血量(652.1±127.5) ml;末次隨訪時(shí)ESR、CRP、VAS評(píng)分分別為(4.24±1.85) mm/1 h、(0.95±0.54) mg/L、(0.91±0.67)分,均明顯低于術(shù)前[分別為(36.51±5.49) mm/1 h、(29.34±17.26) mg/L、(7.13±1.54)分]及術(shù)后1周[分別為(37.13±8.11) mm/1 h、(31.23±3.57) mg/L、(2.26±0.62)分],差異均有統(tǒng)計(jì)學(xué)意義(F=1129.76,P<0.001;F=243.60,P<0.001;F=156.17,P<0.001);末次隨訪時(shí)23例患者均獲得骨性愈合,神經(jīng)損傷ASIA分級(jí)20例恢復(fù)至E級(jí)、3例恢復(fù)至D級(jí);腰骶角術(shù)后1周[(29.31±3.62)°]較術(shù)前[(22.45±4.38)°]明顯增大,差異有統(tǒng)計(jì)學(xué)意義(t=-6.06,P<0.001),末次隨訪時(shí)腰骶角[(27.40±3.43)°]有所丟失,但與術(shù)前相比差異仍有統(tǒng)計(jì)學(xué)意義(t=-4.37,P<0.001)。術(shù)中未發(fā)生血管、神經(jīng)功能損傷等并發(fā)癥,術(shù)后無感染、內(nèi)固定失敗等患者。 結(jié)論 應(yīng)用雙側(cè)單髂骨短釘?shù)镊难潭ㄈ诤闲g(shù)能為部分腰5骶1椎體結(jié)核患者提供持續(xù)有效的脊柱穩(wěn)定,并具有手術(shù)時(shí)間短、出血量少、并發(fā)癥少等優(yōu)點(diǎn)。
結(jié)核; 脊柱; 內(nèi)固定器; 髂骨
近年來,脊柱結(jié)核發(fā)病率呈上升趨勢(shì)[1],根據(jù)流行病學(xué)研究發(fā)現(xiàn),腰骶椎體結(jié)核約占脊柱結(jié)核患者的2%~3%[2]。由于腰5骶1椎體結(jié)核會(huì)出現(xiàn)相應(yīng)節(jié)段骨破壞甚至缺損,常規(guī)的腰骶椎椎弓根螺釘內(nèi)固定無法實(shí)現(xiàn)堅(jiān)強(qiáng)有效的固定,甚至無法完成置釘。因此,此類患者的外科治療多采取髂腰固定來實(shí)現(xiàn)穩(wěn)定。但是常規(guī)的髂腰固定術(shù)多采取髂腰重建方式,即采用雙側(cè)雙髂骨短釘或雙側(cè)單髂骨長釘固定術(shù)[3],其缺點(diǎn)為創(chuàng)傷大、不易安置連接桿、手術(shù)時(shí)間長、術(shù)中出血量多等。為減少手術(shù)創(chuàng)傷及難度,同時(shí)實(shí)現(xiàn)有效髂腰固定,可以對(duì)腰5骶1椎體結(jié)核患者采用雙側(cè)單髂骨短釘?shù)镊难潭ㄐg(shù)。目前,國內(nèi)外只有少量關(guān)于應(yīng)用該術(shù)式治療腰5骶1椎體結(jié)核的個(gè)案報(bào)道,未對(duì)其進(jìn)行系統(tǒng)分析探討,并且對(duì)采用雙側(cè)單髂骨短釘?shù)倪m應(yīng)證不明確。本研究通過對(duì)23例腰5骶1椎體結(jié)核患者行一期后路病灶清除、植骨融合、雙側(cè)單髂骨短釘?shù)镊难潭ㄐg(shù),隨訪各臨床指標(biāo),探討此術(shù)式對(duì)腰5骶1椎體結(jié)核的適應(yīng)證、手術(shù)方案及療效,現(xiàn)報(bào)告如下。
資料和方法
一、一般資料
選取2009年1月至2014年1月解放軍第三○九醫(yī)院脊柱外科就診的腰5骶1椎體結(jié)核患者23例,其中男14例,女9例,年齡20~56歲,平均(37.3±11.1)歲。所有患者均表現(xiàn)為體質(zhì)量減輕、低熱、乏力等結(jié)核中毒癥狀,其中13例出現(xiàn)嚴(yán)重腰背部疼痛、椎旁肌痙攣及腰椎活動(dòng)受限;7例有根性癥狀,疼痛放射至足背;3例曾經(jīng)有神經(jīng)性間歇性跛行、近期逐漸加重。所有患者行腰骶椎正側(cè)位X線攝影及CT、MRI檢查,提示病灶區(qū)有明顯的骨破壞、椎體信號(hào)不均勻、椎間隙變窄,其中15例患者CT、MRI圖像上呈現(xiàn)死骨或椎旁膿腫。術(shù)中所有患者均取死骨、肉芽或膿液送病理檢查和結(jié)核分枝桿菌培養(yǎng)。23例患者綜合臨床癥狀、體征、生化及影像學(xué)檢查,并根據(jù)病理檢查及結(jié)核分枝桿菌培養(yǎng)和菌種鑒定回報(bào)證實(shí)為脊柱結(jié)核。23例中6例并發(fā)陳舊性肺結(jié)核;5例并發(fā)高脂血癥;3例并發(fā)2型糖尿病;3例并發(fā)慢性阻塞性肺疾病;2例并發(fā)充血性心力衰竭,心功能分級(jí)Ⅲ級(jí);其余患者無并發(fā)疾病。
納入標(biāo)準(zhǔn):骶1骨破壞無法實(shí)現(xiàn)骶1椎體置釘,且隨訪時(shí)間大于18個(gè)月的患者納入本研究。排除標(biāo)準(zhǔn):(1)椎體破壞嚴(yán)重,出現(xiàn)1/2骶1椎體橫斷面遠(yuǎn)近端分離并發(fā)單側(cè)骶髂關(guān)節(jié)分離者;(2)骶骨完全游離的患者;(3)有嚴(yán)重心臟、腦及肺部疾病、凝血功能障礙等不能耐受手術(shù)者。
二、術(shù)前準(zhǔn)備
所有患者入院后積極完善相關(guān)檢查,請(qǐng)相關(guān)科室會(huì)診,治療并發(fā)疾病。給予標(biāo)準(zhǔn)四聯(lián)強(qiáng)化抗結(jié)核藥物治療2~4周(異煙肼0.3 g/次,1次/d;利福平0.45~0.6 g/次,1次/d;吡嗪酰胺0.5 g/次,3次/d;乙胺丁醇0.75 g/次,1次/d;以上藥物均為口服),并積極進(jìn)行營養(yǎng)支持治療,待結(jié)核中毒癥狀減輕,血紅細(xì)胞沉降率(erythrocyte sedimentation rate,ESR)<60 mm/1 h或有下降趨勢(shì),且血紅蛋白維持在100 mg/L以上,全身癥狀好轉(zhuǎn)后,行手術(shù)治療。
三、手術(shù)方法
患者需俯臥于體位架上,進(jìn)行氣管插管全身麻醉。以病椎為中心,采用后正中切口依次切開皮膚、皮下組織,向兩側(cè)剝離椎旁肌,顯露關(guān)節(jié)突關(guān)節(jié)和雙側(cè)髂嵴。于腰椎行椎弓根螺釘植入。顯露雙側(cè)髂后上棘上方2.5 cm處,于雙側(cè)分別植入一枚髂骨短釘:直徑6.5~7.5 mm,長度60~80 mm,方向沿髖臼上緣,C形臂X線透視觀察位置良好的情況下,置入矯形棒,擰緊。用棘突咬骨剪咬除棘突、棘上韌帶,椎板咬骨鉗咬除椎板。去除黃韌帶,顯露硬膜囊,松解雙側(cè)神經(jīng)根。將硬膜囊、神經(jīng)根牽至中線,顯露椎間隙,徹底清除椎間組織及死骨,并清除骶前膿腫;將清除的膿液、死骨、壞死組織及硬化骨送病理檢查,并進(jìn)行細(xì)菌培養(yǎng)+藥物敏感性試驗(yàn)(簡(jiǎn)稱“藥敏試驗(yàn)”)。取自體骨碎骨粒及同種異體骨顆粒行后外側(cè)植骨或椎間置入自體三面皮質(zhì)髂骨,檢查并確保椎間植骨塊穩(wěn)定牢固。安裝矯形棒并鎖死,放置引流后關(guān)閉切口。
四、術(shù)后處理
術(shù)中、術(shù)后連續(xù)3 d應(yīng)用抗生素預(yù)防感染,術(shù)后2~3 d引流量<50 ml時(shí),拔出引流管。患者術(shù)后3~7 d佩戴支具下床活動(dòng),佩戴時(shí)間為3~6個(gè)月。術(shù)后繼續(xù)規(guī)律口服抗結(jié)核藥物12~18個(gè)月,期間定期復(fù)查肝功能、腎功能、ESR、C反應(yīng)蛋白(C-reactive protein,CRP)及相關(guān)影像學(xué)檢查,以判斷骨性愈合及內(nèi)固定穩(wěn)定情況。術(shù)后隨訪18個(gè)月。
五、觀察項(xiàng)目及評(píng)價(jià)標(biāo)準(zhǔn)
觀察指標(biāo)包括:(1)手術(shù)時(shí)間及出血量;(2)術(shù)中及術(shù)后并發(fā)癥;(3)術(shù)前、術(shù)后1周及末次隨訪時(shí)ESR、CRP;(4)腰骶角改善情況;(5)疼痛視覺模擬評(píng)分(visual analogue scale,VAS);(6)美國脊柱損傷協(xié)會(huì)(American Spine Injury Association,ASIA)脊髓損傷神經(jīng)功能分級(jí)(簡(jiǎn)稱“ASIA分級(jí)”);(7)骨性愈合、融合標(biāo)準(zhǔn)參照Bridwell標(biāo)準(zhǔn)[4]:Ⅰ級(jí),骨塊融合,重塑完全,骨小梁存在;Ⅱ級(jí),骨塊完整,骨塊重塑不完全,無透亮區(qū);Ⅲ級(jí),骨塊完整,上方或下方存在透亮區(qū);Ⅳ級(jí),骨塊塌陷、吸收。
六、統(tǒng)計(jì)學(xué)分析
結(jié) 果
本組患者中22例術(shù)后平均(5.5±1.2) d臨床癥狀得到改善,1例因并發(fā)糖尿病,低熱癥狀持續(xù)時(shí)間超過2周。手術(shù)時(shí)間平均(203.3±20.7) min;出血量平均(652.1±127.5) ml,術(shù)中未發(fā)生血管、神經(jīng)功能損傷等并發(fā)癥,術(shù)后無感染、內(nèi)固定失敗等患者。23例患者均獲得隨訪,隨訪時(shí)間18個(gè)月。收集患者X線片、CT片及MRI等影像學(xué)資料,參考Bridwell標(biāo)準(zhǔn)[4]評(píng)價(jià)植骨融合情況,至末次隨訪時(shí)均獲得骨性愈合,未發(fā)生斷釘、斷棒。術(shù)后21例患者拆除內(nèi)固定裝置,2例因并發(fā)有冠心病,不能耐受手術(shù)未予以拆除,具體臨床資料見表1。23例患者ASIA分級(jí)中,11例由C級(jí)提高至E級(jí)、8例由D級(jí)提高至E級(jí)、3例由C級(jí)提高至D級(jí)、1例由B級(jí)提高至E級(jí)(表2)。典型患者影像學(xué)資料見圖1~10。
患者術(shù)前、術(shù)后1周和末次隨訪的ESR、CRP、VAS評(píng)分和腰骶角水平差異均有統(tǒng)計(jì)學(xué)意義(表3):ESR和CRP術(shù)前分別為(36.51±5.49) mm/1 h和(29.34±17.26) mg/L,術(shù)后1周有所升高,但末次隨訪時(shí)均恢復(fù)至正常水平,分別為(4.24±1.85) mm/1 h和(0.95±0.54) mg/L。術(shù)后1周的VAS評(píng)分為(2.26±0.62)分,末次隨訪時(shí)為(0.91±0.67)分,較術(shù)前評(píng)分[(7.13±1.54)分]均明顯降低。
23例患者腰骶角術(shù)前平均為(22.45±4.38)°,術(shù)后1周提高到(29.31±3.62)°,末次隨訪時(shí)為(27.40±3.43)°,較術(shù)后有所丟失,丟失水平平均為(1.91±1.03)°,但與術(shù)前相比差異仍有統(tǒng)計(jì)學(xué)意義(表3)。
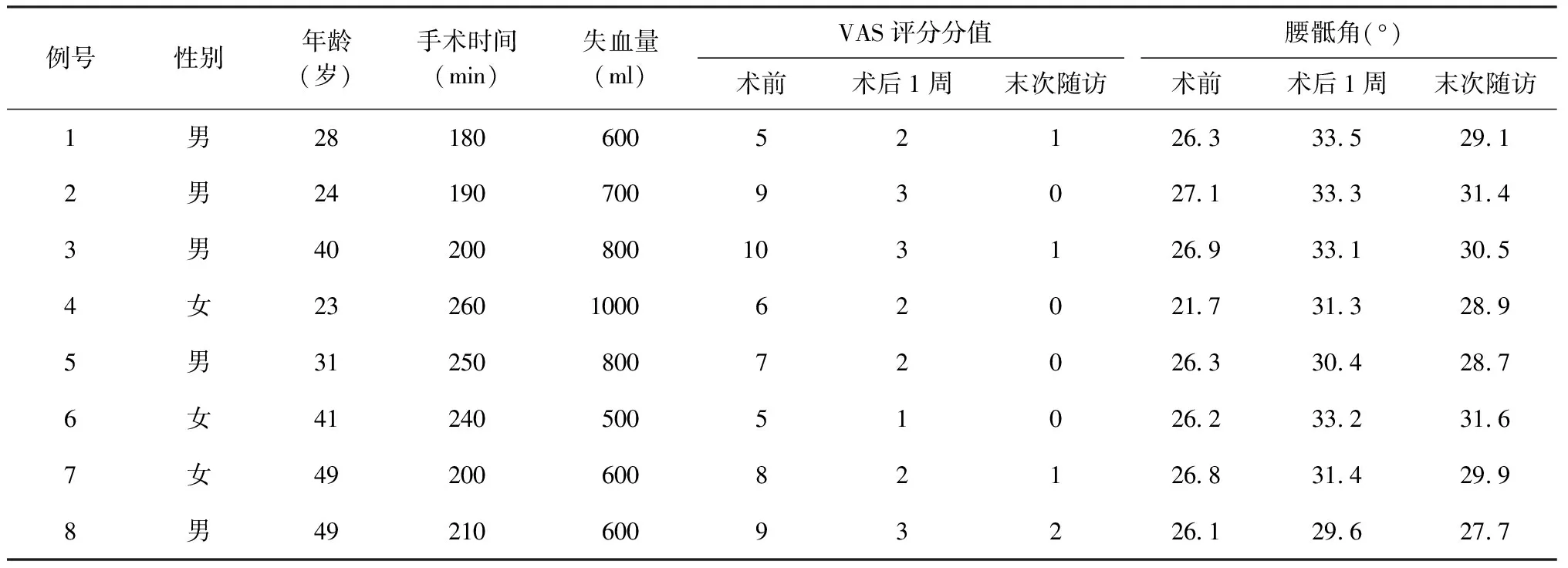
表1 23例腰5骶1椎體結(jié)核患者臨床資料總結(jié)
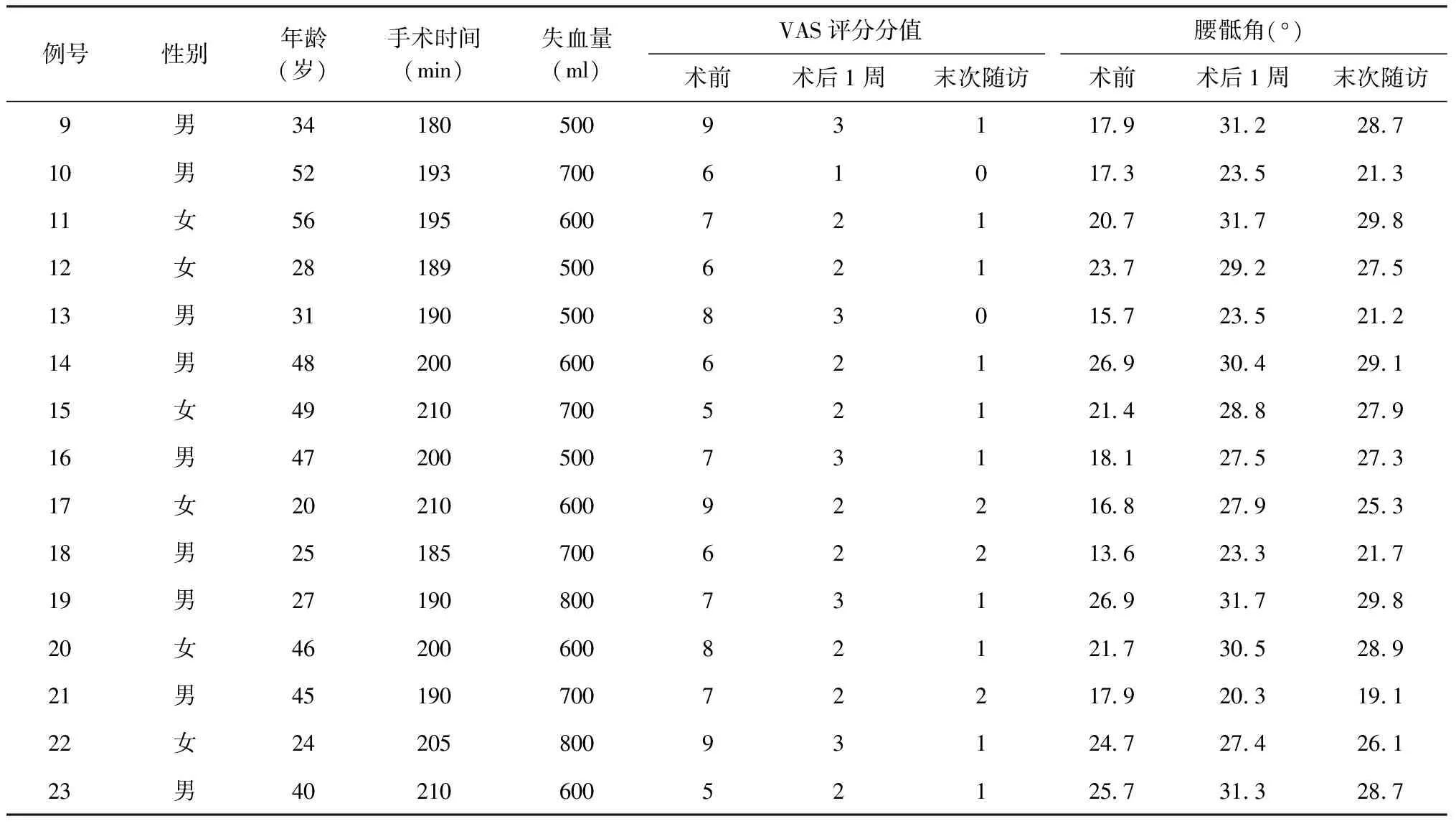
續(xù)表1
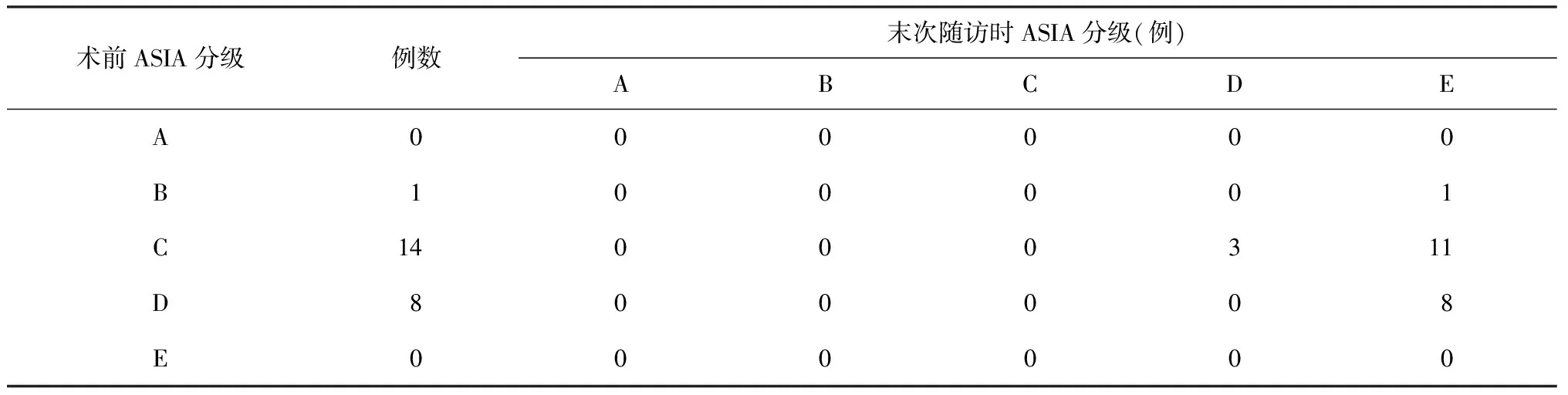
表2 23例患者術(shù)前及末次隨訪時(shí)ASIA分級(jí)變化情況
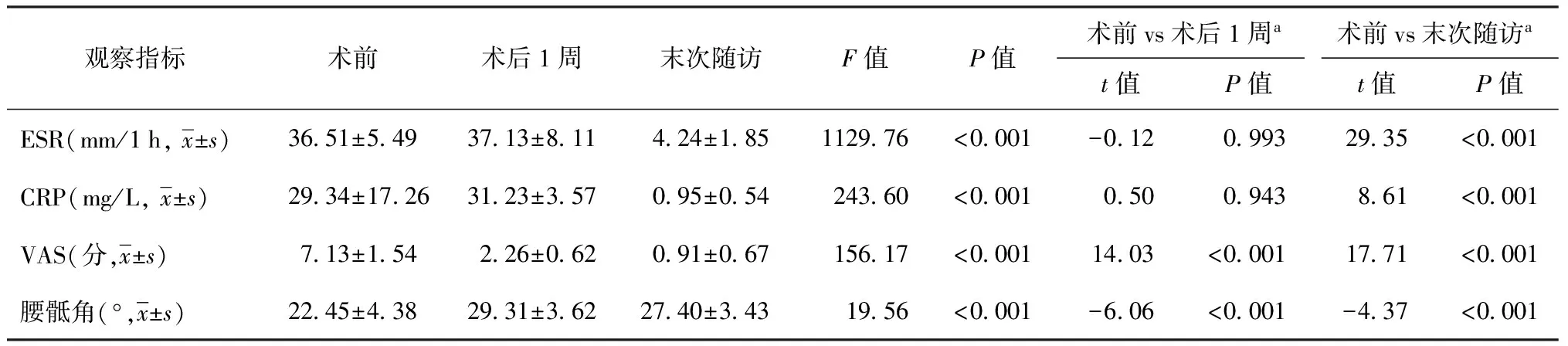
表3 術(shù)前、術(shù)后1周、末次隨訪時(shí)23例患者的ESR、CRP、VAS評(píng)分、腰骶角情況
注a:方差齊時(shí)采用Dunnett法,方差不齊時(shí)采用Dunnett T3法
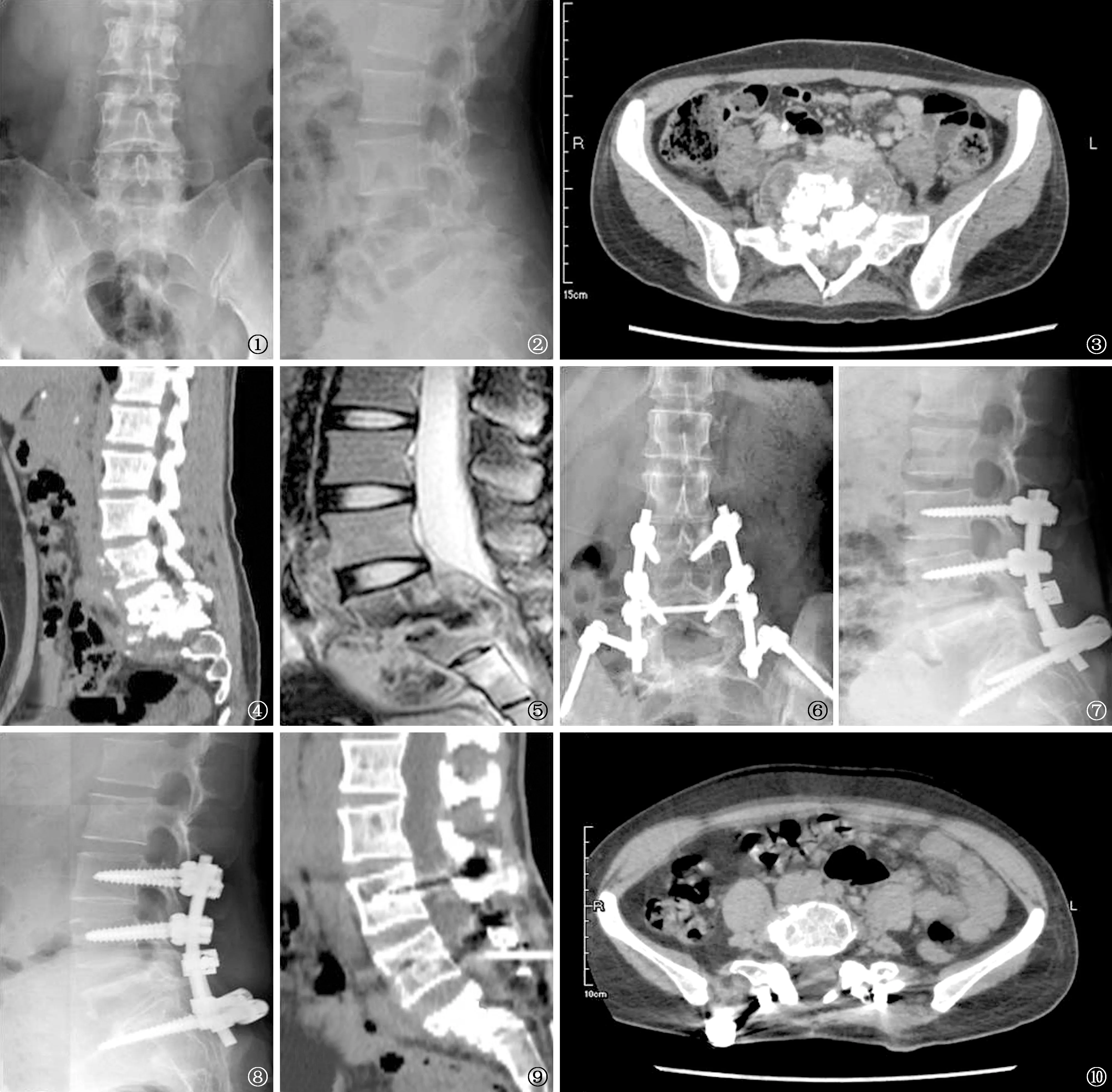
圖1~10 患者,男,33歲。 圖1、2為術(shù)前X線正側(cè)位片,顯示腰5骶1椎間隙變窄;圖3~5為術(shù)前CT、MRI檢查,顯示骶1椎體破壞嚴(yán)重;圖6、7為術(shù)后1周X線正側(cè)位片,顯示內(nèi)固定位置良好;圖8~10 為術(shù)后18個(gè)月X線、CT片,顯示椎間植骨已部分融合
討 論
一、腰5骶1椎體結(jié)核的術(shù)式選擇
腰骶椎結(jié)核的治療方案多種多樣,對(duì)不同的患者應(yīng)根據(jù)其病情選擇個(gè)體化方案[5]。Jain[6]認(rèn)為82%~95%早期診斷的結(jié)核病患者可以通過抗結(jié)核藥物保守治愈。Nene和Bhojraj[7]也曾對(duì)70例腰骶椎結(jié)核患者通過保守治療,69例(98%)取得滿意臨床療效。但當(dāng)病情惡化,出現(xiàn)腰椎失穩(wěn)、神經(jīng)功能受損、大量死骨出現(xiàn)并伴有膿腫形成時(shí),外科手術(shù)治療能更有效地解除病痛,緩解后凸畸形的發(fā)展[8]。Jiang等[9]對(duì)53例腰骶椎結(jié)核患者進(jìn)行治療,其中11例僅給予抗結(jié)核藥物保守治療,其余42例給予外科手術(shù)治療,對(duì)療效進(jìn)行回顧性分析,認(rèn)為當(dāng)椎體破壞嚴(yán)重引起脊柱失穩(wěn)、神經(jīng)根癥狀加重、保守抗結(jié)核藥物治療無效時(shí),建議手術(shù)治療。目前臨床常用的手術(shù)方式有前路、后路、前后路聯(lián)合病灶清除、植骨融合內(nèi)固定術(shù)。前路手術(shù)能在直視下更徹底地清除病灶,同時(shí)能矯正后凸畸形并重建脊柱穩(wěn)定性,而且由于腹膜后間隙空間大,膿腫不易沿切口流出形成竇道。但由于前路固定為椎體固定,而椎體以松質(zhì)骨為主,因此對(duì)脊柱穩(wěn)定性的重建不夠,易發(fā)生植骨塊的滑移、吸收、嵌入等并發(fā)癥。Sai Kiran等[10]也發(fā)現(xiàn),前路病灶清除、植骨融合內(nèi)固定,術(shù)后并發(fā)癥發(fā)生率高達(dá)10%~43%。而且,前路手術(shù)操作難度大,尤其對(duì)髂血管、輸尿管的暴露比較困難[11]。后路手術(shù)時(shí)間短,出血量少,不僅糾正并阻止后凸畸形的發(fā)展,而且能迅速緩解因失穩(wěn)引起的腰骶部疼痛[12]。但后路手術(shù)因腰骶椎椎弓根螺釘不在同一水平面,增加了內(nèi)固定裝置植入的手術(shù)難度及創(chuàng)傷,并且后路手術(shù)使前方病灶與后路術(shù)區(qū)相交通,打開椎板就像打開了“潘多拉的盒子”,一旦術(shù)后抗結(jié)核治療效果不佳,后路創(chuàng)口形成竇道的風(fēng)險(xiǎn)就會(huì)增加。前后路聯(lián)合手術(shù)結(jié)合了前路和后路手術(shù)的部分優(yōu)點(diǎn),但創(chuàng)傷更大、麻醉時(shí)間更長、出血量更多,限制了該術(shù)式的應(yīng)用[13]。因此相比較而言,后路手術(shù)仍是較理想的一種手術(shù)方案。而本研究主要討論的是無法完成骶1置釘?shù)难?骶1椎體結(jié)核,后路內(nèi)固定方案采用髂腰固定為宜,通常可采取雙側(cè)雙髂短釘、雙側(cè)單髂長釘、雙側(cè)單髂短釘?shù)戎冕敺绞絒14]。而減少此類患者手術(shù)時(shí)間和手術(shù)打擊,可避免術(shù)后機(jī)體狀態(tài)嚴(yán)重低下,能夠有效降低術(shù)后竇道及其他并發(fā)癥的風(fēng)險(xiǎn),本研究的23例手術(shù)患者平均手術(shù)時(shí)間為(203.3±20.7)min,平均出血量為(652.1±127.5)ml,均優(yōu)于He和Xu[13]報(bào)道的手術(shù)時(shí)間及出血量,且根據(jù)筆者以往的治療經(jīng)驗(yàn),本組患者手術(shù)時(shí)間和出血量也明顯優(yōu)于采用其他治療方案的腰5骶1椎體結(jié)核患者,因此可以認(rèn)為雙側(cè)單髂骨短釘是相對(duì)較理想的置釘方式。
二、髂腰固定方式
髂腰固定方式的探討源于上世紀(jì)80年代,主要有骶骨棒、哈氏鉤棒、大型定制假體、椎弓根螺釘?shù)龋@些內(nèi)固定裝置因種種并發(fā)癥并未廣泛應(yīng)用于臨床。直至1997年Gokaslan等[15]首次將治療脊柱側(cè)凸的Galveston技術(shù)應(yīng)用于骶骨腫瘤切除術(shù)后腰骶-骨盆的連續(xù)性重建,才實(shí)現(xiàn)了骶骨無法置釘?shù)募怪h(yuǎn)端的有效固定。但最初的Galveston技術(shù)需要對(duì)棒的遠(yuǎn)端進(jìn)行三維塑性后插入髂骨[16],使得手術(shù)操作復(fù)雜且光滑的棒抗拔出力差,對(duì)腰骶-骨盆的穩(wěn)定性重建不夠[17]。相比傳統(tǒng)的骶骨棒、哈氏鉤棒及Galveston技術(shù),由Blatter等[18]提出的動(dòng)力髖螺釘(dynami chip screws,DHS)不僅實(shí)現(xiàn)了腰骶-骨盆的連續(xù)性重建,且簡(jiǎn)化了彎棒操作。但DHS螺釘手術(shù)切口大、暴露廣、出血多,而且突出的DHS鋼板易引起皮膚破潰[19]。Cotrel等[20]首次提出的CD內(nèi)固定裝置(Cotrel-Dubousset instrumentation,CD),最早應(yīng)用于脊柱畸形的三維矯正,之后Strange-Vognsen等[21]基于Galveston技術(shù)和椎弓根螺釘技術(shù)對(duì)嚴(yán)重骶骨骨折的患者行上下柱髂骨釘固定,并通過CD棒與腰椎、骶椎椎弓根螺釘相連,實(shí)現(xiàn)了更為堅(jiān)強(qiáng)的腰椎-骶椎-骨盆重建,但術(shù)后假關(guān)節(jié)形成的概率達(dá)33%,其他并發(fā)癥的發(fā)生率高達(dá)41%[22]。1999年,McGee等[19]對(duì)6例病理性骨折的患者行椎弓根螺釘聯(lián)合髂骨釘或ISOLA螺釘?shù)镊难亟ㄐg(shù),發(fā)現(xiàn)髂骨釘?shù)氖褂貌粌H獲得更好的髂骨內(nèi)嵌合效果及抗拔出強(qiáng)度,而且螺釘更易快速插入、手術(shù)操作簡(jiǎn)單。但髂骨釘技術(shù)需擴(kuò)大暴露椎旁肌及鄰近皮膚,手術(shù)創(chuàng)傷較大,且釘尾突出的發(fā)生也常有報(bào)道。近年來骶2-髂骨翼-髂骨螺釘(S2-alar-iliac,S2AI)的新型固定方案引起了不少學(xué)者的關(guān)注[23],但整體研究還處于起步階段,并未廣泛開展,且缺乏長期療效的隨訪[24]。所以髂骨釘技術(shù)仍是目前實(shí)現(xiàn)髂腰固定的主流方式。
三、雙側(cè)單髂骨短釘髂腰固定融合術(shù)的優(yōu)勢(shì)
后路脊柱結(jié)核手術(shù)如何重建其穩(wěn)定是每例患者無法逃避的問題,而對(duì)于骶1椎體無法置釘?shù)难?骶 1椎體結(jié)核患者,如何實(shí)現(xiàn)脊柱穩(wěn)定更是一大難題,髂腰固定是解決該問題的最佳選擇。髂腰固定常見方式有4種[25],其中包括雙側(cè)雙短髂骨釘(上、下柱雙髂骨短釘)、雙側(cè)雙短髂骨釘(下柱雙髂骨短釘)、雙側(cè)單長髂骨釘、雙側(cè)單短髂骨釘,其中長釘是指:通過坐骨切跡水平2 mm,釘長為100~140 mm;短釘是指:穿透髂前下棘前方皮質(zhì)2 mm,釘長為60~80 mm[25-26]。早期的髂腰固定主要應(yīng)用于骶骨腫瘤、骶骨嚴(yán)重骨折等,固定的目的主要為腰骶椎重建,方式通常采用雙側(cè)雙短髂骨釘。Acharya等[27]、Fujibayashi等[28]分別對(duì)嚴(yán)重骶骨骨折、骶骨腫瘤行骶骨全切的患者采用雙側(cè)雙髂骨短釘固定術(shù),均獲得滿意臨床療效。Yu等[26]通過對(duì)骶骨切除后行髂腰固定融合術(shù)的生物力學(xué)研究,發(fā)現(xiàn)雙側(cè)雙髂骨短釘壓縮剛度和扭轉(zhuǎn)剛度均明顯優(yōu)于單髂骨短釘,且下柱雙髂骨短釘壓縮剛度明顯高于上下柱髂骨短釘,建議骶骨切除術(shù)后的患者應(yīng)采取下柱雙髂骨短釘固定。但雙側(cè)雙髂骨短釘因螺釘間距過小,影響外螺母的擰緊,增加了釘棒連接的難度,且手術(shù)時(shí)間長、出血量多、醫(yī)療成本高。雙側(cè)單髂骨長釘也能提供相對(duì)堅(jiān)強(qiáng)的固定[26],但髂骨長釘有穿入髖臼,穿出內(nèi)、外板的風(fēng)險(xiǎn)。Miller等[29]發(fā)現(xiàn)當(dāng)髂骨釘?shù)拈L度超過100 mm時(shí),穿透雙側(cè)椎板的概率可達(dá)到25%。相比之下,雙側(cè)單髂骨短釘?shù)膽?yīng)用不僅彌補(bǔ)了上述不足,而且也能提供堅(jiān)強(qiáng)內(nèi)固定。Yu等[26]、Berry等[30]發(fā)現(xiàn)通過坐骨切跡上第2個(gè)狹窄點(diǎn)的髂骨短釘同樣能夠提供強(qiáng)大的錨固作用。但對(duì)于腰5骶1椎體結(jié)核,雙側(cè)單髂骨短釘能否實(shí)現(xiàn)有效的髂腰固定,尚缺乏可靠研究支持。筆者通過對(duì)23例腰5骶1椎體結(jié)核患者行雙側(cè)單髂骨短釘固定融合術(shù),平均隨訪18個(gè)月,所有患者均獲得了滿意的臨床療效,無明顯并發(fā)癥出現(xiàn),神經(jīng)功能ASIA分級(jí)改善1級(jí)者11例,2級(jí)及以上者12例。據(jù)此認(rèn)為,腰5骶1椎體結(jié)核病灶比較局限,且保留了較完整的外部穩(wěn)定結(jié)構(gòu)肌肉、韌帶等,行雙側(cè)單髂骨短釘固定可以提供堅(jiān)強(qiáng)的內(nèi)固定,能夠達(dá)到滿意的臨床療效。同時(shí),雙側(cè)單髂骨短釘固定融合術(shù)降低了手術(shù)難度、縮短了手術(shù)時(shí)間、減少了醫(yī)療成本。
四、髂腰固定融合術(shù)的適應(yīng)證
髂骨釘內(nèi)固定通常用來增強(qiáng)成人脊柱畸形患者長節(jié)段固定的生物力學(xué)強(qiáng)度[31]。Mazur等[32]認(rèn)為脊柱骨盆固定的適應(yīng)證包括:(1)脊柱側(cè)凸或腰骶椎退行性疾病的初次手術(shù)治療;(2)翻修手術(shù),包括腰骶椎融合失敗、腰骶椎術(shù)后有癥狀的假關(guān)節(jié)形成及術(shù)后出現(xiàn)醫(yī)原性平背綜合征;(3)腰骶椎溶骨性病變的初次手術(shù),如感染或腫瘤。Ray等[33]總結(jié)到脊柱骨盆固定適用于治療脊柱后凸、重度滑脫、腰5骶1假關(guān)節(jié)、骶骨腫瘤、腰骶椎錯(cuò)位、骨髓炎等。在眾多的脊柱骨盆固定方式中,因改良的Galveston技術(shù)具有明顯突出的優(yōu)勢(shì),目前已被國內(nèi)外大多數(shù)學(xué)者所采用。國內(nèi)學(xué)者康建平等[34]認(rèn)為改良的Galveston技術(shù)適用于:(1)骶1椎體破壞超過1/3,無法實(shí)現(xiàn)骶1置釘?shù)幕颊撸?2)因骨質(zhì)疏松骶骨釘把持力不夠的老年人或兒童;(3)病灶侵犯骶髂關(guān)節(jié)的腰骶椎體結(jié)核患者。對(duì)于符合上述適應(yīng)證的患者,可以行脊柱-骨盆固定,但選擇單枚髂骨釘還是雙枚髂骨釘進(jìn)行固定,尚存爭(zhēng)議。肖建如等[35]對(duì)13例因骶骨腫瘤行骶1椎體以下全部切除或1/2骶1椎體以下全切的患者,給予雙側(cè)單髂骨螺釘固定,術(shù)后進(jìn)行25個(gè)月的隨訪,取得了滿意的臨床療效,未發(fā)現(xiàn)內(nèi)固定失敗。而Doita等[36]對(duì)3例全骶骨切除的患者行雙側(cè)單髂骨短釘固定,不幸的是在第一年的隨訪中即發(fā)現(xiàn)1例患者出現(xiàn)骨不連且并發(fā)內(nèi)固定松動(dòng)。同樣,Yu等[37]通過對(duì)9例腰2椎體-骨盆樣本的生物力學(xué)研究也發(fā)現(xiàn),骶骨切除的范圍是影響髂腰固定融合的重要因素,并認(rèn)為對(duì)于保留完整的骶1椎體或保留1/2骶1椎體平面以上且雙側(cè)骶髂關(guān)節(jié)尚完整的患者,雙側(cè)單髂骨短釘可以提供足夠的穩(wěn)定性(壓縮剛度分別是完整狀態(tài)的106.4%、102.7%;扭轉(zhuǎn)剛度分別是完整狀態(tài)的105.4%、89.8%);而對(duì)于骶骨全切或是切除1/2骶1椎體以下同時(shí)切除一側(cè)骶髂關(guān)節(jié)的患者建議行雙側(cè)雙髂骨釘固定。本研究對(duì)23例腰5骶1椎體結(jié)核患者行雙側(cè)單髂骨短釘?shù)镊难潭ㄈ诤闲g(shù),經(jīng)隨訪均獲骨融合,腰骶角由術(shù)前的(22.45±4.38)°恢復(fù)到術(shù)后的(29.31±3.62)°,以及末次隨訪的(27.40±3.43)°;VAS評(píng)分由術(shù)前的(7.13±1.54)分變?yōu)樾g(shù)后的(2.26±0.62)分,且末次隨訪時(shí)為(0.91±0.67)分。VAS評(píng)分術(shù)后立即得到改善,與雙側(cè)單髂骨短釘?shù)难竟潭ㄐg(shù)后立即恢復(fù)脊柱穩(wěn)定有關(guān),而末次隨訪較術(shù)后1周腰骶角變化不大且VAS評(píng)分在隨訪期間逐漸恢復(fù)正常,顯示雙側(cè)單髂骨短釘可以提供持續(xù)有效的脊柱剛性穩(wěn)定,從而證實(shí)雙側(cè)單髂骨短釘?shù)镊难潭ㄈ诤闲g(shù)治療骶1椎體無法置釘?shù)难?骶1脊柱結(jié)核效果顯著,這恰好驗(yàn)證了Yu等[37]的說法。但對(duì)于椎體破壞嚴(yán)重、骶骨完全游離或者1/2骶1椎體平面遠(yuǎn)近端分離伴有單側(cè)骶髂關(guān)節(jié)分離的患者,不建議行雙側(cè)單髂骨短釘固定,按照Yu等[37]的生物力學(xué)分析,此類患者可以考慮雙側(cè)雙髂骨釘?shù)难竟潭夹g(shù)。由于本研究樣本量少,存在偏倚的可能,仍有待大樣本、多中心的進(jìn)一步臨床研究。
結(jié) 論
應(yīng)用雙側(cè)單髂骨短釘?shù)镊难潭ㄈ诤闲g(shù)能夠?yàn)轺?椎體無法置釘?shù)难?骶1椎體結(jié)核患者提供持續(xù)有效的脊柱穩(wěn)定,具有手術(shù)時(shí)間短、出血量少、醫(yī)療成本低、并發(fā)癥少等優(yōu)點(diǎn)。但對(duì)骨破壞嚴(yán)重、骶骨完全游離、或者1/2骶1椎體平面遠(yuǎn)近端分離伴有單側(cè)骶髂關(guān)節(jié)分離的患者,不建議行雙側(cè)單髂骨短釘固定。
志謝 解放軍第三○九醫(yī)院劉真老師、中國疾病預(yù)防控制中心王琦琦老師對(duì)本研究的統(tǒng)計(jì)學(xué)做了大量工作!
[1] 馬遠(yuǎn)征. 重視脊柱結(jié)核 提高診療水平. 中國防癆雜志,2013,35(5):297-298.
[2] Kalra KP, Dhar SB, Shetty G, et al. Pedicle subtraction osteotomy for rigid post-tuberculous kyphosis. J Bone Joint Surg Br, 2006, 88(7):925-927.
[3] Wang T, Liu H, Zheng Z, et al. Biomechanical effect of 4-rod technique on lumbosacral fixation: an in vitro human cadaveric investigation. Spine (Phila Pa 1976), 2013, 38(15):E925-929.
[4] Bridwell KH, Lenke LG, McEnery KW, et al. Anterior fresh frozen structural allografts in the thoracic and lumbar spine. Do they work if combined with posterior fusion and instrumentation in adult patients with kyphosis or anterior column defects? Spine (Phila Pa 1976), 1995, 20(12): 1410-1418.
[5] World Health Organization. Companion handbook to the WHO guidelines for the programmatic management of drug-resistant tuberculosis. Geneva: World Health Organization, 2014: 75, 90.
[6] Jain AK. Tuberculosis of the spine: a fresh look at an old di-sease. J Bone Joint Surg Br, 2010, 92(7):905-913.
[7] Nene A, Bhojraj S. Results of nonsurgical treatment of thora-cic spinal tuberculosis in adults. Spine J, 2005, 5(1):79-84.
[8] Zhang H, Zeng K, Yin X, et al. Debridement, internal fixation, and reconstruction using titanium mesh for the surgical treatment of thoracic and lumbar spinal tuberculosis via a posterior-only approach: a 4-year follow-up of 28 patients. J Orthop Surg Res, 2015, 10: 150.
[9] Jiang T, Zhao J, He M, et al. Outcomes and treatment of lumbosacral spinal tuberculosis: a retrospective study of 53 patients. PLoS One, 2015, 10(6): e0130185.
[10] Sai Kiran NA, Vaishya S, Kale SS, et al. Surgical results in patients with tuberculosis of the spine and severe lower-extremity motor deficits: a retrospective study of 48 patients. J Neurosurg Spine, 2007, 6(4):320-326.
[11] 曹奇,唐曉軍,唐國軍,等. 一期病灶清除經(jīng)椎弓根截骨內(nèi)固定治療腰骶段陳舊結(jié)核伴后凸畸形.中國脊柱脊髓雜志,2011,21(10):825-829.
[12] Zhang HQ, Wang YX, Guo CF, et al. One-stage posterior focus debridement, fusion, and instrumentation in the surgical treatment of cervicothoracic spinal tuberculosis with kyphosis in children: a preliminary report. Childs Nerv Syst, 2011, 27(5):735-742.
[13] He Q, Xu J. Comparison between the antero-posterior and anterior approaches for treating L5-S1 vertebral tuberculosis. Int Orthop, 2012, 36(2):345-351.
[14] 閔少雄,靳安民,段揚(yáng),等. Galveston技術(shù)置入髂骨短釘在腰骶固定融合術(shù)中的應(yīng)用.南方醫(yī)科大學(xué)學(xué)報(bào),2010,30(7):1584-1586.
[15] Gokaslan ZL, Romsdahl MM, Kroll SS, et al. Total sacrectomy and Galveston L-rod reconstruction for malignant neoplasms. Technical note. J Neurosurg, 1997, 87(5):781-787.
[16] Allen BL Jr, Ferguson RL. The Galveston technique of pelvic fixation with L-rod instrumentation of the spine. Spine (Phila Pa 1976), 1984, 9(4):388-394.
[17] Sink EL, Newton PO, Mubarak SJ, et al. Maintenance of sa-gittal plane alignment after surgical correction of spinal deformity in patients with cerebral palsy. Spine (Phila Pa 1976), 2003, 28(13):1396-1403.
[18] Blatter G, Halter Ward EG, Ruflin G, et al. The problem of stabilization after sacrectomy. Arch Orthop Trauma surg, 1994,114(1):40-42.
[19] McGee AM, Bache CE, Spilsbury J, et al. A simplified Galveston technique for the stabilisation of pathological fractures of the sacrum. Eur Spine J, 2000, 9(5):451-454.
[20] Cotrel Y, Dubousset J, Guillaumat M. New universal instrumentation in spinal surgery. Clin Orthop Relat Res,1988, 227:10-23.
[21] Strange-Vognsen HH, Kiaer T, T?ndevold E. The Cotrel-Dubousset instrumentation for unstable sacral fractures. Report of 3 patients. Acta Orthop Scand, 1994, 65(2):219-220.
[22] Emami A, Deviren V, Berven S, et al. Outcome and complications of long fusions to the sacrum in adult spine deformity: luque-galveston, combined iliac and sacral screws, and sacral fixation. Spine (Phila Pa 1976), 2002, 27(7): 776-786.
[23] O’Shaughnessy BA, Lenke LG, Bridwell KH, et al. Should symptomatic iliac screws be electively removed in adult spinal deformity patients fused to the sacrum? Spine (Phila Pa 1976), 2012, 37(13):1175-1181.
[24] Guler UO, Cetin E, Yaman O, et al. Sacropelvic fixation in adult spinal deformity (ASD); a very high rate of mechanical failure. Eur Spine J, 2015, 24(5):1085-1091.
[25] Kebaish KM. Sacropelvic fixation: techniques and complications. Spine (Phila Pa 1976), 2010, 35(25):2245-2251.
[26] Yu BS, Zhuang XM, Zheng ZM, et al. Biomechanical advantages of dual over single iliac screws in lumbo-iliac fixation construct. Eur Spine J, 2010,19 (7):1121-1128.
[27] Acharya NK, Bijukachhe B, Kumar RJ, et al. Ilio-lumbar fixa-tion-the Amrita technique. J Spinal Disord Tech, 2008, 21(7):493-499.
[28] Fujibayashi S, Neo M, Nakamura T. Palliative dual iliac screw fixation for lumbosacral metastasis. Technical note. J Neurosurg Spine, 2007,7(1):99-102.
[29] Miller F, Moseley C, Koreska J. Pelvic anatomy relative to lumbosacral instrumentation. J Spinal Disord, 1990, 3(2):169-173.
[30] Berry JL, Stahurski T, Asher MA. Morphometry of the supra sciatic notch intrailiac implant anchor passage. Spine (Phila Pa 1976), 2001, 26(7):E143-148.
[31] Saigal R, Lau D, Wadhwa R, et al. Unilateral versus bilateral iliac screws for spinopelvic fixation: are two screws better than one? Neurosurg Focus, 2014, 36 (5):E10.
[32] Mazur MD, Ravindra VM, Schmidt MH, et al. Unplanned reoperation after lumbopelvic fixation with S-2 alar-iliac screws or iliac bolts. J Neurosurg Spine, 2015, 23(1):67-76.
[33] Ray WZ, Ravindra VM, Schmidt MH, et al. Stereotactic na-vigation with the O-arm for placement of S-2 alar iliac screws in pelvic lumbar fixation. J Neurosurg Spine, 2013, 18 (5):490-495.
[34] 康建平,馮大雄,葉飛,等. 改良Galveston技術(shù)治療腰骶椎結(jié)核. 中國修復(fù)重建外科雜志,2009,23(12):1431-1434.
[35] 肖建如,賈連順,陳華江,等. 高位骶骨腫瘤切除與重建方式探討. 中華外科雜志,2003,41(8):575-577.
[36] Doita M, Harada T, Iguchi T, et al. Total sacrectomy and reconstruction for sacral tumors. Spine (Phila Pa 1976), 2003, 28(15):E296-301.
[37] Yu BS, Zhuang XM, Li ZM, et al. Biomechanical effects of the extent of sacrectomy on the stability of lumbo-iliac reconstruction using iliac screw techniques: What level of sacrectomy requires the bilateral dual iliac screw technique? Clin Biomech (Bristol, Avon), 2010, 25 (9):867-872.
(本文編輯:郭萌)
Clinical application of placement of bilateral single short iliac screw for treatment of lumbar 5 sacral 1 vertebral tuberculosis(23 cases analysis)
KANGGuan,LUOXiao-bo,MAYuan-zheng,WANGQi.
DepartmentofOrthopedics,the309thHospitalofPLA,Beijing100091,China
Correspondingauthor:MAYuan-zheng,Email:myzzxq@sina.com
Objective To investigate the clinical efficacy of one-stage posterior radical debridement and reconstruction of lumbar sacral pelvic by using bilateral single short iliac screw in the treatment of lumbar 5 sacral 1 vertebral tuberculosis (TB). Methods Twenty-three patients with lumbar 5 sacral 1 vertebral TB admitted in the 309th Hospital of PLA from January 2009 to January 2014 were recruited in this study, including 14 males and 9 females, aged from 20 to 56 years old (37.3±11.1 years). Posterior debridement, bone graft fusion and internal fixation were performed in all recruited patients. Lumbar pedicle screws combined with bilateral single iliac screw fixation was used in the internal fixation. The patients were followed up for 18 months. Erythrocyte sedimentation rate (ESR), C-reactive protein (CRP), visual analog scale (VAS), ASIA status, lumbo scaral angle and bony union at preoperatively, 1 week postoperative and the last follow-up were observed and compared respectively. Results The mean time of surgery was (203.3±20.7) min and the bleeding mount of surgery was (652.1±127.5) ml. At the last follow-up, the value of ESR, CRP, VAS were (4.24±1.85) mm/1 h, (0.95±0.54) mg/L and (0.91±0.67) points, all decreased significantly compared with the preoperative ((36.51±5.49) mm/1 h, (29.34±17.26) mg/L, (7.13±1.54) points) and those at 1 week postoperative ((37.13±8.11) mm/1 h, (31.23±3.57) mg/L, (2.26±0.62) points); in addition, the differences mentioned above were statistically significant (F=1129.76,P<0.001;F=243.60,P<0.001;F=156.17,P<0.001). At the last follow up, all patients achieved bony union, ASIA grading of nerve injury status in all patients improved, 20 patients improved to E, 3 to D. Lumbar scaral angle was significantly larger at 1 week postoperative (29.31±3.62) ° than that at preoperative (22.45±4.38) ° (t=-6.06,P<0.001); at the last follow up, lumbar scaral angle reduced to (27.40±3.43) °, but the difference was still significant (t=-4.37,P<0.001). No complication occurred during and after the operation. Conclusion Part of the patients with lumbar 5 sacral 1 vertebral tuberculosis can benefit from the treatment of posterior radical debridement, posterolateral bone graft fusion and reconstruction of lumbar sacral pelvic by using bila-teral single short iliac screw as it can provide patients with the continuous and effective spinal stabilization and has several advantages, such as shorter operation time, less bleeding volume, low medical cost, less complications.
Tuberculosis; Spinal; Internal fixators; Ilium
10.3969/j.issn.1000-6621.2016.12.017
北京市科委肺外結(jié)核重大專項(xiàng)(D141107005214002)
100091 北京,解放軍第三〇九醫(yī)院全軍骨科中心脊柱外科
馬遠(yuǎn)征,Email:myzzxq@sina.com
2016-08-03)

