雙側額顳平衡改良大骨瓣減壓術治療大面積腦梗死的療效
張新平 徐慶余 盧 鵬 揭 偉
四川省科學城醫院神經外科 綿陽 621000
雙側額顳平衡改良大骨瓣減壓術治療大面積腦梗死的療效
張新平 徐慶余 盧 鵬 揭 偉
四川省科學城醫院神經外科 綿陽 621000
目的 分析雙側額顳平衡改良大骨瓣減壓術對大面積腦梗死的療效。方法 選擇我院81例大面積腦梗死患者。按治療方法不同分為對照組(n=41)及觀察組(n=40),分別實施常規去骨瓣減壓術及雙側額顳平衡改良大骨瓣減壓術。比較2組GCS評分、昏迷分級、腦梗死灶變化、中線結構變化及預后優良率。結果 術后3 d、7 d及14 d,觀察組GCS評分分別為(4.72±1.16)分、(7.95±1.74)分及(10.24±2.05)分,均顯著高于對照組(4.15±1.23)分、(5.83±1.37)分及(6.45±1.43)分(P<0.05)。術后14 d,觀察組輕度昏迷及中度昏迷百分比分別為24.39%、41.46%,均顯著高于對照組的5.00%、12.50%(P<0.01)。此外,術后3 d、7 d及14 d,觀察組梗死灶范圍更小,中線位移更小(P<0.05)。隨訪發現,觀察組預后優良率56.10%,顯著高于對照組的27.50%(P<0.01)。結論 雙側額顳平衡改良大骨瓣減壓術治療大面積腦梗死具有臨床療效好、預后佳等優點。
雙側額顳平衡改良大骨瓣減壓術;大面積腦梗死
目前,腦血管疾病居我國人口死亡原因首位,其中75%~90%為腦梗死[1]。隨著我國人口老年化,腦梗死特別是大面積腦梗死的治療是臨床關心的問題。大面積腦梗死(massive cerebral infarction,MCI)具有起病急、進展快、病情重、預后差等特點。內科治療療效很差,文獻[2]報道采用常規內科療法治療MCI病死率高達80%。因此,本研究選擇我院近3 a收治的81例MCI患者,對比分析雙側額顳平衡改良大骨瓣減壓術及常規去骨瓣減壓術的臨床療效,現報道如下。
1 資料與方法
1.1 一般資料 選擇我院2012-01—2014-12收治的81例MCI患者為研究對象。入選標準:(1)經MRI或CT檢查,腦梗死面積大于大腦中動脈供血區1/2;(2)格拉斯哥昏迷評分(GCS)<8分;(3)中線位移≥5 mm;(4)雙側或單側瞳孔散大;(5)伴不同程度顱內高壓[3]。排除標準:(1)合并嚴重肝、腎、心疾病者;(2)合并梗死后出血者;(3)麻醉禁忌證者;(4)入院后即處于瀕死狀態者[4]。按治療方法不同分為對照組41例,男23例,女17例;年齡41~78歲,平均(61.49±10.67)歲;術前GCS評分3~8分,平均(4.41±1.26)分;梗死部位:頂枕葉5例,額顳頂葉8例,顳頂葉11例,額顳葉17例。觀察組40例,男24例,女16例;年齡46~76歲,平均(61.55±10.21)歲;術前GCS評分3~8分,平均(4.33±1.24)分;梗死部位:頂枕葉4例,額顳頂葉7例,顳頂葉11例,額顳葉18例。2組年齡、性別、GCS評分等基線資料對比,差異無統計學意義(P>0.05),具有可比性。本研究經我院倫理委員會批準,且患者及家屬均知情同意。
1.2 方法 對照組實施常規去骨瓣減壓術,全麻下根據患者腦梗死部位,采用頂枕、額顳或額頂大骨瓣減壓術。觀察組實施雙側額顳平衡改良大骨瓣減壓術,具體如下。(1)體位及麻醉:協助患者取仰臥頭正中位,頭部墊高15°~30°;氣管插管全麻后,行全頭顱消毒。(2)頭皮切口:切口起自患者顴弓上、耳屏前約1.5 cm處,沿耳廓上方走行,向后上延伸至頂結節,向前延伸至冠狀縫,向后延伸至對側,兩側對稱。(3)骨窗:以患者腦梗死范圍及程度為依據,合理決定骨窗大小;中線兩側各保留2~3 cm骨橋,前至眉弓上緣,下至顳窩,后至頂結節,確保骨窗不小于12 cm×10 cm;游離骨窗雙側骨瓣,常規咬除患者蝶骨嵴。(4)剪開硬腦膜:呈放射狀剪開患者硬腦膜,清除部分顱內可見腦組織壞死灶及小血腫;完全敞開硬膜,充分止血,徹底清除壞死腦組織及血腫;仔細檢查顱內,確定止血效果。(5)減張縫合:術畢應進行減張縫合,以充分減壓,恢復患者顱腔生理密閉性;硬膜修補材料可來自自體額淺筋膜、骨膜、闊筋膜或人工硬膜補片。(6)顱內壓監測:術后置入ICP監測探頭,以定期監測患者顱內壓。(7)術后處理:逐層縫合患者兩側顳肌(顳肌筋膜不作縫合),嚴密縫合頭皮,常規留置引流管,術后行呼吸機輔助呼吸或(和)氣管切開,并予以高壓氧療及亞低溫治療。
1.3 觀察指標 記錄并比較2組GCS評分、昏迷分級、腦梗死灶變化、中線結構變化及格拉斯哥預后評分(GOS)情況。
1.3.1 格拉斯哥昏迷評分(GCS)[5]:GCS包含3項內容,即運動(1分:無反應;2分:異常伸展;3分:異常屈曲;4分:疼痛刺激性屈曲反應;5分:疼痛刺激性定位反應;6分:按吩咐動作),語言(1分:無發音;2分:只能發音;3分:只能說出不相關單詞;4分:言語錯亂;5分:正常交談),睜眼(1分:無睜眼;2分:疼痛刺激可睜眼;3分:語言吩咐可睜眼;4分:可自發睜眼)。昏迷分級情況,輕度昏迷:13~14分;中度昏迷:9~12分;重度昏迷:3~8分。
1.3.2 腦梗死灶測量標準:術前3 h與術后3 d、7 d及14 d復查頭部CT,按照公式計算患者腦梗死體積。腦梗死組織體積=(梗死組織寬×長×梗死層面數)/2[6]。
1.3.3 格拉斯哥預后評分(GOS)[7]:GOS采用5級評分,即1分(差):死亡;2分(無變化):植物生存,僅有最小反應,如隨著清醒/睡眠周期,眼睛可睜開;3分(中):重度殘疾,殘疾、清醒,但日常生活需要他人照顧;4分(良):輕度殘疾,可獨立生活,在他人保護下可進行工作;5分(優):恢復良好,盡管有輕微缺陷,但仍能正常生活。預后優良率=(輕度殘疾+恢復良好)/總人數×100%。

2 結果
2.1 2組不同時間GCS評分對比 術前2組GCS評分比較,差異無統計學意義(P>0.05)。與術前相比,術后7 d及14 d對照組GCS評分顯著升高(χ2分別為4.8250、6.7695,P<0.01);觀察組GCS評分亦顯著升高(χ2分別為10.8485、15.7950,P<0.01)。此外,術后3 d、7 d及14 d觀察組GCS評分均顯著高于對照組(P<0.05)。見表1。
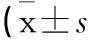
表1 2組不同時間GCS評分對比,分)
2.2 2組術后14 d昏迷分級情況對比 術后14 d觀察組輕度昏迷及中度昏迷顯著多于對照組(P<0.05)。見表2。

表2 2組術后14 d昏迷分級情況對比 [n(%)]
2.3 2組不同時間梗死灶變化情況對比 術前3 h 2組梗死灶大小比較,差異無統計學意義(P>0.05)。與術前相比,術后7 d及14 d對照組梗死灶范圍明顯縮小(t分別為3.429 4、11.827 9,P<0.05);觀察組梗死灶范圍亦明顯縮小(t分別為25.402 0、69.600 0,P<0.01)。此外,術后3 d、7 d及14 d觀察組梗死灶范圍均小于對照組(P<0.05)。見表3。
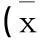
表3 2組不同時間梗死灶變化情況對比±s,cm3)
2.4 2組不同時間中線位移情況對比 術前3 h 2組中線位移情況對比,差異無統計學意義(P>0.05)。術后2組中線位移均慢慢減小,與對照組相比,觀察組術后3 d、7 d及14 d中線位移更小(P<0.05)。見表4。
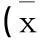
表4 2組不同時間中線位移情況對比±s,mm)
2.5 2組預后優良率對比 術后2組均獲3~6個月隨訪,平均(4.56±1.47)個月;觀察組預后優良率顯著高于對照組(χ2=6.798 5,P<0.01)。見表5。

表5 2組預后優良率對比 [n(%)]
3 討論
我國腦卒中發病率居世界首位。腦卒中病死率達20%~30%,絕大多數存活者均伴不同程度后遺癥,約3/4患者不同程度喪失勞動能力,其中40%患者遺留重度殘疾[8]。腦卒中具有復發率高、致殘率高及致死率高等特點,嚴重影響患者生活質量及生命健康。腦梗死占全部腦卒中的70%~80%,其中,MCI占腦梗死發生率的10%~15%[9]。脫水、擴血管、亞低溫等常規內科療法對MCI的療效十分有限。去大骨瓣減壓術是MCI唯一有效的治療方法,可將MCI病死率降低至10%~30%[10]。然而,常規大骨瓣減壓術預后較差,經手術治療,患者生命得以保留,但生存質量較差。故尋求一種安全、有效、預后好的術式已勢在必行。
雙側額顳平衡改良大骨瓣減壓術由常規大骨瓣減壓術改良而來。近年來,雙側額顳平衡改良大骨瓣減壓術被廣泛應用于重型顱腦損傷、彌漫性腦腫脹等的臨床治療,且均取得較好療效[11]。本研究中,術后3 d、7 d及14 d,觀察組GCS評分均顯著高于對照組;術后14 d觀察組輕度昏迷及中度昏迷顯著多于對照組(P<0.05),與文獻[12]報道一致。此外,術后3 d、7 d及14 d觀察組梗死灶范圍更小,中線位移更小(P<0.05)。由此可見,雙側額顳平衡改良大骨瓣減壓術近期療效明顯優于常規去骨瓣減壓術。術后隨訪發現,觀察組預后優良率顯著高于對照組(P<0.01),與江楠等[13]研究結果一致。究其原因,可能與以下兩點有關:①雙側額顳平衡改良大骨瓣減壓術在保留中線位置2~3 cm骨橋前提下,擴大患者雙側額瓣;一方面,可以保護患者矢狀竇;另一方面,可以減少術后額部凹陷而引起的面部畸形,安全性較高;②雙側同時去骨瓣,剪開雙側硬腦膜,進行控制性減壓,可確保顱內壓平穩下降,可有效減少術中中線結構急性移位、術后腦水腫及腦疝的發生率,對改善患者預后具有重要意義。
值得注意的是,為確保手術療效,術畢應做到以下幾點:(1)術后第一時間進行亞低溫治療;(2)術后持續有創顱內壓監測;(3)根據患者顱內壓監測結果,合理決定亞體溫持續時間。一般情況下,若術后未見顱內壓增高,則持續亞低溫治療24 h;若術后出現顱內壓增高,則應適當延長亞低溫治療時間;復溫過程也應確保患者顱內壓始終保持在正常范圍。
綜上所述,雙側額顳平衡改良大骨瓣減壓術強調雙側壓力平衡理念,是MCI治療理念上的一大突破,對增進手術安全性、提高臨床療效、改善患者預后具有重要意義。然而,受人力、物力限制,本研究樣本量過小,研究時間過短,具體雙側額顳平衡改良大骨瓣減壓術療效如何,尚待進一步大樣本、長時間研究驗證。
[1] 馮怡墨,石滴堅,陳澤沛,等.標準大骨瓣減壓聯合顳肌切除術在治療大面積腦梗死中的應用[J].重慶醫學,2014,43(22):2 873-2 874;2 878.
[2] 劉文鵬,鄭冬,方偉武,等.標準大骨瓣開顱減壓術治療重型顱腦損傷和大面積腦梗死(附49例報告)[J].中國臨床神經外科雜志,2011,16(10):602-604.
[3] 向進,郭偉,呂文,等.標準大骨瓣開顱術治療大面積腦梗死的臨床研究[J].熱帶醫學雜志,2010,10(6):683-685.
[4] 齊亮,劉文廣,第榮詳,等.標準大骨瓣開顱術治療大面積腦梗死的臨床研究[J].醫藥論壇雜志,2012,33(11):24-26.
[5] 曹春光,崔傳新,謝方民,等.幕上大面積腦梗死伴腦疝的外科治療[J].中華實用診斷與治療雜志,2010,12(8):477-479.
[6] 雷開明.雙側去大骨瓣減壓術治療重型顱腦損傷(雙瞳散大)的臨床效果[J].實用心腦肺血管病雜志,2014,22(9):86-87.
[7] Bar M, Mikulik R, Skoloudik D, et al.Nation wide study of decompressive surgery for malignant supratentorial infarction in the Czech republic:utilization and outcome predictors [J].J Neurosurg, 2010,113(4):897-900.
[8] Sofer E, Boaz M, Matas Z, et al.Treatment with insulin sensitizer metformin improves arterial properties, metabolic parameters, and liver function in patients with nonalcoholic fatty liver disease:a randomized, placebo-controlled trial [J].Metabolism, 2011,60(9):1 278-1 284.
[9] 杜從斌,王世民,徐小林,等.去骨瓣減壓術治療大面積腦梗死的臨床指征分析[J].山東醫藥,2013,53(1):88-90.
[10] 李濤.去骨瓣減壓術聯合顳肌腦表面貼附術治療老年大面積腦梗死患者22例[J].中國老年學雜志,2012,32(18):4 023-4 024.
[11] 張濤,王輝,胡鈞濤,等.早期應用雙側額顳頂部超大骨瓣減壓術治療重型顱腦損傷的效果分析[J].中國臨床神經外科雜志,2013,18(8):499-500.
[12] 侯曉峰.去骨瓣減壓及顳肌貼敷治療腦梗死:經驗與問題[J].中國組織工程研究,2014,18(11):1 793-1 798.
[13] 江楠,鄭烈輝,李作士,等.大骨瓣開顱減壓術在大面積腦梗死治療中的應用[J].廣東醫學,2011,32(11):1 446-1 448.
(收稿 2015-02-10)
Curative effect of modified bilateral frontal-temporal large decompressive craniectomy symmetrically in the treatment of the massive cerebral infarction
ZhangXinping,XuQingyu,LuPeng,JieWei
DepartmentofNeurosurgery,SichuanScienceCityHospital,Mianyang621000,China
Objective To evaluate the curative effects of modified bilateral frontal-temporal large decompressive craniectomy symmetrically in the treatment of massive cerebral infarction.Methods Eighty-one patients with massive cerebral infarction in our hospital were included in the study, which were divided into two groups according to different methods. The observation group was treated by modified bilateral frontal-temporal large decompressive craniectomy symmetrically compared to control group with conventional treatment. The GCS score, coma grade, cerebral infarcts, midline structure changes and the prognosis were compared between two groups.Results The GCS scores of observation group were 4.72±1.16, 7.95±1.74 and 10.24±2.05 at the 3rd, 6th, 9th, 12th, 15th day after operation, compared to 4.15±1.23, 5.83±1.37 and 6.45±1.43, respectively in control group, there were significant differences between the two groups (P<0.05). The mild and severe coma in observation group was 24.39% and 24.39% respectively 14 days after postoperative, compared to 5.00% and 12.50% in control group. There were significant differences between the two groups (P<0.01). Compared to control group, the middle line displacement and infarcts range in observation group were slighter at 3rd, 7th and 14th day after postoperative, there was a significant difference between the two groups (P<0.05). The rate of good prognosis in observation group was 56.10%, compared to 27.50% in control group (P<0.01).Conclusion Modified bilateral frontal-temporal large decompressive craniectomy symmetrically has a good clinical effect in treatment of massive cerebral infarction, it is worth of promoting.
Modified bilateral frontal-temporal large decompressive craniectomy symmetrically; Massive cerebral infarction
R743.33
A
1673-5110(2016)07-0002-03

