剖宮產術后切口感染的原因分析及應對措施
董力 李玲 楊夠美
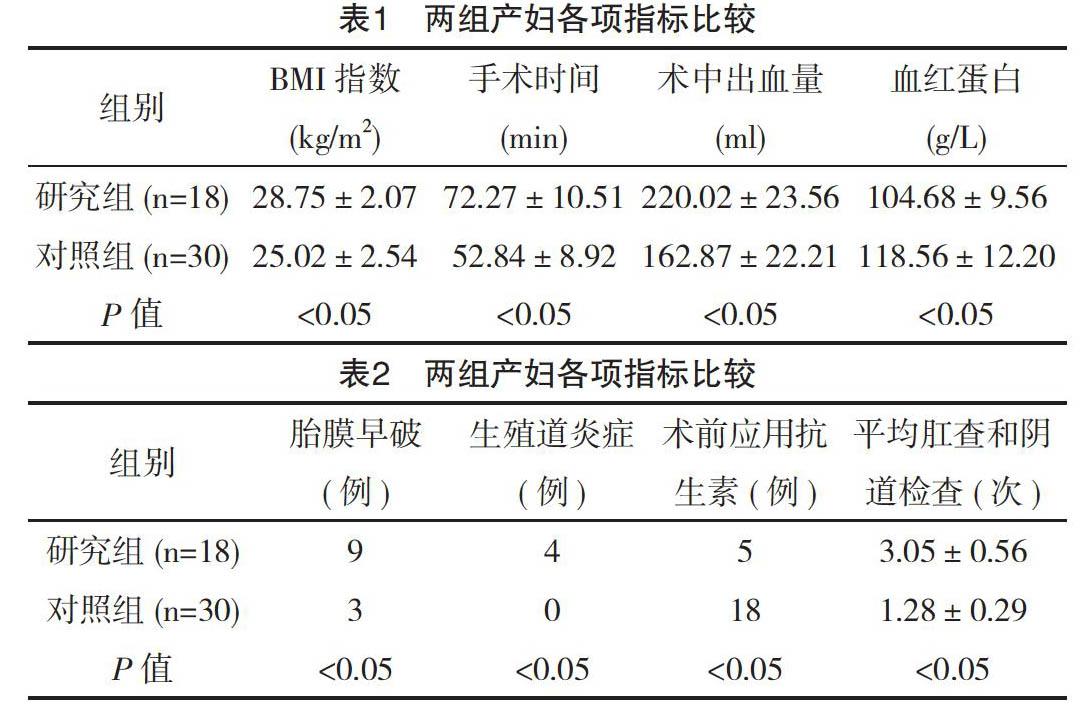
【摘要】 目的:探討剖宮產術后切口感染的原因和應對措施,為臨床工作提供參考。方法:回顧分析筆者所在醫院2010年2月-2015年2月收治的18例剖宮產術后切口感染產婦的臨床資料,隨機選擇同期未發生切口感染的30例剖宮產產婦的資料作為對照。結合筆者所在醫院的臨床資料和文獻資料分析剖宮產術后切口感染的原因,總結對應措施。結果:BMI指數≥30 kg/m2、產程延長、生殖道炎癥等均是剖宮產術后切口感染的危險因素。且研究組與對照組BMI指數、血紅蛋白含量、手術時間和術中出血量比較差異均有統計學意義(P<0.05),觀察組的胎膜早破、生殖道炎癥、平均肛查和陰道檢查次數均多于對照組,術前應用預防性抗生素低于對照組,兩組比較差異均有統計學意義(P<0.05)。結論:強化醫生的剖宮產技巧、縮短手術時間、嚴格執行無菌操作是降低剖宮產術后切口感染率的關鍵。
【關鍵詞】 剖宮產; 術后切口感染; 原因分析; 危險因素; 對應措施
中圖分類號 R719.8 文獻標識碼 B 文章編號 1674-6805(2016)8-0110-02
doi:10.14033/j.cnki.cfmr.2016.8.062
切口感染是外科手術常見的并發癥,剖宮產也不例外,剖宮產切口感染可能會誘發子宮切口裂開,繼發出血、敗血癥,甚至威脅產婦的生命。鑒于我國剖宮產率一直居高不下,約為50%,遠遠高于世界衛生組織(WHO)建議的正常水平線15%[1]。因此剖宮產切口感染的防治日益受到醫學界的重視。很多研究指出BMI指數≥30 kg/m2、雙胎等是剖宮產切口感染的危險因素,但是事實上根本無法避免BMI指數≥30 kg/m2、雙胎等客觀因素[2-3]。因此本文主要淺談剖宮產術后切口感染可以避免的誘因及其可以進行的應對措施,為臨床工作提供參考,現報告如下。
1 資料與方法
1.1 一般資料
回顧分析筆者所在醫院2010年2月-2015年2月收治的18例剖宮產術后切口感染產婦的臨床資料作為研究組,隨機選擇同期未發生切口感染的30例剖宮產產婦的資料作為對照組。研究組產婦年齡19~36歲,平均(28.37±2.43)歲;孕周37~42周,平均(39.52±1.06)周;初產婦17例,經產婦1例。對照組產婦年齡19~37歲,平均(28.26±2.42)歲;孕周37~42周,平均(39.52±1.02)周;初產婦24例,經產婦6例。所有產婦符合全國醫院感染監控中心的診斷標準[4]。兩組產婦年齡、孕周等一般資料比較差異均無統計學意義(P>0.05),具有可比性。
1.2 調查方法
收集兩組產婦的臨床資料,包括體重指數(BMI)、術前預防性應用抗生素、肛查、陰道檢查次數、胎膜早破、手術時間和術中出血量等方面的資料。結合文獻資料調查切口感染的原因,總結應對措施。
1.3 統計學處理
采用SPSS 19.0軟件對所得數據進行統計分析,計量資料用均數±標準差(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
兩組患者BMI指數、血紅蛋白含量、手術時間和術中出血量比較,差異均有統計學意義(P<0.05),詳見表1。研究組胎膜早破、生殖道炎癥、平均肛查和陰道檢查次數均多于對照組,而術前應用預防性抗生素低于對照組,兩組比較差異均有統計學意義(P<0.05),詳見表2。
3 討論
剖宮產是產科的一種重要的非自然分娩方式,在挽救難產產婦生命,降低圍產兒死亡率方面發揮著重要作用。雖然剖宮產術作為順產的一種補充方式,挽救了無數產婦的生命,但是剖宮產術對產婦也會造成一定的創傷,術后也存在著產后出血、羊水栓塞、切口感染的風險,這些并發癥不僅嚴重威脅產婦產后的身體恢復及手術切口的愈合程度,嚴重時還會誘發宮腔感染,威脅產婦的生命健康,因此,臨床醫務人員需要加強對剖宮產后切口感染的預防,積極進行防治。在多種剖宮產產后并發癥中,切口感染是最常見的并發癥,降低剖宮產術后切口感染率對提高產婦分娩質量具有重要意義。據文獻[4]資料報道,產婦在孕期合并并發癥、羊水污染及自身狀況較差均是導致產后感染的主要原因,而且醫務人員操作不規范也會進一步增加產后感染的風險,產前多次進行肛檢及陰道檢查無疑會為細菌入侵機體創造更多的機會,從而增加產后切口感染的風險。
本次研究主要分析了剖宮產術后切口感染的原因,以期在總結原因的基礎上提出可行性應對措施。研究數據顯示,兩組BMI指數、血紅蛋白含量、手術時間、術中出血量比較差異均有統計學意義(P<0.05),研究組胎膜早破和生殖道炎癥、平均肛查和陰道檢查次數多于對照組,而術前應用預防性抗生素低于對照組,比較差異均有統計學意義(P<0.05)。BMI指數、血紅蛋白含量屬于產婦自身身體因素,而術中出血量和手術時間應當歸納為院方因素,但是BMI指數大,也就是肥胖也會影響醫生的手術操作,提高手術的難度。另一方面,孕婦血容量增加使血液稀釋,手術失血也會導致貧血,繼而血紅蛋白含量下降,產婦血液攜氧能力下降,免疫力下降,傷口愈合延遲。有報道指出貧血、營養不良誘發的切口感染的發生率為20%~25%[5]。研究組產婦平均BMI指數大,皮下脂肪層厚影響醫生的手術術野,延遲了手術時間,創面暴露時間延遲,增大了細菌感染的概率。其次,腹部皮膚皺褶多,手術消毒的難度大。還有,肥胖產婦的手術切口張力大、縫合過密容易造成脂肪液化合并感染。有研究發現手術時間延長是增加剖宮產產婦切口感染的因素,與本次研究結果一致。BMI指數、血紅蛋白含量、手術時間和術中出血量這幾項指標之間相互影響。胎膜早破后,生殖道原有的自然防御功能,如陰道自潔作用、宮頸黏液栓均被破壞[6]。產婦自身陰道和宮頸處細菌侵襲宮腔,增加了切口感染的概率。同理,肛查和陰道檢查增加的同時,也增加了陰道和宮頸處細菌侵襲宮腔的機會。研究已經證實切口感染和胎膜早破存在相關性。研究組18例剖宮產術后切口感染的產婦中,有13例手術前未應用抗生素預防感染,對照組有12例未應用抗生素預防感染。
在產婦自身方面,孕婦平時應該注意均衡營養,充分休息,及時糾正貧血,增強免疫力。有陰道炎的產婦在孕晚期禁止性生活,及早治療。醫院方面,醫生應盡量減少不必要的肛查和陰道檢,嚴格遵從無菌操作。切口感染的高發期一般在術后24 h內,一般建議在剖宮產手術前30 min靜脈滴注抗生素,但是抗生素對胎兒可能有影響,應綜合多方面考慮是否應用抗生素。手術切口選擇在子宮下段橫切口,具有出血少、張力小、易縫合的優點,利于皮膚的對合。肥胖的產婦,脂肪組織的血液循環較差,減少電刀的使用以免留下空隙。縫合應從裂口處找到退縮的血管進行單獨縫扎。縫合過密也會導致局部供血不良、組織壞死影響切口愈合。術后做好基礎護理,保持敷料干燥,2~3 d后換敷料。加強病區、手術室的消毒工作,進行微生物監測,讓病區環境微生物檢測達到指標,強化手衛生制度。其實比較容易控制,也比較關鍵的因素就是醫生的手術無菌操作,強化操作技能可以減少術后切口感染。強化醫生的剖宮產技巧、縮短手術時間,嚴格執行無菌操作是降低剖宮產術后切口感染率的關鍵[7-8]。
綜上所述,BMI指數≥30 kg/m2、產程延長、生殖道炎癥、胎膜早破、妊娠期合并癥等均是剖宮產術后切口感染的危險因素。針對上述感染因素分析結果,應當積極進行護理干預,采取相應的措施減少感染風險,包括盡量縮短剖宮產手術時間、加強無菌操作、預防性的應用抗生素和嚴格執行手衛生制度等,只有這樣才能不斷降低剖宮產術后切口感染率,促進產婦產后恢復的同時減少護患糾紛。
參考文獻
[1]沈瑤,林建華,林其德,等.國家“十五”科技攻關項目《妊娠期高血壓疾病與凝血相關并發癥的防治研究》課題協作組.我國部分地區剖宮產率影響因素和指征分析[J].實用婦產科雜志,2011,3(1):183-187.
[2]索瑞君.剖宮產術后切口感染原因分析及預防措施[J].中華醫院感染學雜志,2013,15(4):3672-3673,3676.
[3]吳富梅,萬忠惠.剖宮產術后切口感染的原因分析及應對措施[J].中國婦幼保健,2015,5(3):700-702.
[4]陳萍,陳偉.醫院感染學教程[M].北京:人民衛生出版社,2003:131-132.
[5]張麗敦.剖宮產切口感染的高危因素分析[J].廣東醫學,2005,11(3):1547-1548.
[6]彎春紅.胎膜早破剖宮產后手術部位感染的預防[C]//2012年河南省現代手術室護理安全暨管理學術交流會議論文集,河南省護理學會,2012:1.
[7]王雪紅,劉佩芳.剖宮產術后切口感染的原因調查及護理對策[J].中國實用護理雜志,2011,27(36):28-29.
[8]朱玲.基層醫院剖宮產術后切口感染原因分析及護理[J].中國社區醫師(醫學專業),2012,14(13):363-364.
(收稿日期:2015-11-12)

