重慶市耐多藥結核病患者廣泛耐藥和廣泛耐藥前期發生情況分析
胡彥 劉潔 劉英 余鋒平 沈靜 朱大冕 馮鑫 王曉英 陳林 詹建
?
重慶市耐多藥結核病患者廣泛耐藥和廣泛耐藥前期發生情況分析
胡彥 劉潔 劉英 余鋒平 沈靜 朱大冕 馮鑫 王曉英 陳林 詹建
目的 了解重慶地區耐多藥結核病(MDR-TB)患者中廣泛耐藥結核病(XDR-TB)和廣泛耐藥結核病前期(Pre-XDR-TB)的發生情況,為制定適合本地區的MDR-TB控制策略提供參考和依據。 方法 對2014年7月至2015年12月重慶市39個區(縣)結核病防治機構收治的435例可疑MDR-TB患者涂陽痰標本臨床分離株進行菌種鑒定和一、二線抗結核藥物敏感性檢測,對最終確診的101例MDR-TB患者進行二線抗結核藥物耐藥狀況的分析。 結果 101例MDR-TB患者中,發生XDR-TB和Pre-XDR-TB共計44例(43.6%,44/101),其中XDR-TB患者11例(10.9%),Pre-XDR-TB患者33例(32.7%)。各登記分類中復治失敗患者的XDR-TB及Pre-XDR-TB總發生率最高,為61.5%(8/13)。101例MDR-TB患者對6種二線抗結核藥物(卡那霉素、氧氟沙星、卷曲霉素、乙硫異煙胺、對氨基水楊酸、阿米卡星)的總耐藥率為49.5%(50/101);對6種二線抗結核藥物的耐藥性表現出15種耐藥組合類型,各耐藥組合類型中除同時對6種二線抗結核藥物均敏感的類型外(50.5%,51/101),以Pre-XDR-TB患者中對氧氟沙星的耐藥率最高(22.8%,23/101)。 結論 重慶地區MDR-TB患者中XDR-TB和Pre-XDR-TB的發生率較高,對氧氟沙星的耐藥情況嚴重;應加強對MDR-TB患者的耐藥性監測,防止Pre-XDR-TB甚至XDR-TB的產生。
結核,肺; 抗藥性,多種,細菌; 重慶市
結核病是一種由于感染結核分枝桿菌復合群而引起的嚴重危害人類健康的慢性傳染性疾病。我國是全球27個耐多藥結核病(MDR-TB)高負擔國家之一[1],據2007—2008年全國結核病耐藥基線調查結果顯示:我國肺結核患者中耐多藥率為8.32%,廣泛耐藥率為0.68%[2]。MDR-TB和廣泛耐藥結核病(XDR-TB)已經成為我國結核病疫情控制的主要障礙,進一步加劇了對我國公共衛生的威脅。
二線抗結核藥物是治療MDR-TB的主要藥物,MDR-TB患者若治療不當,就可能進一步發展成為XDR-TB,使患者面臨或處于無藥可治的窘境。由于不同地區結核病的流行病學、研究人群和二線抗結核藥物的實際使用情況不同,結核病患者對二線抗結核藥物的耐藥率存在很大差異。目前,重慶地區尚缺乏對MDR-TB患者二線抗結核藥物耐藥情況的全面分析;因此,本研究搜集2014年7月至2015年12月重慶市39個區(縣)MDR-TB篩查中確診的101例MDR-TB患者,對其臨床分離株進行二線抗結核藥物的藥物敏感性試驗(簡稱“藥敏試驗”),并對結果進行分析,以了解本地區MDR-TB患者中XDR-TB和廣泛耐藥結核病前期(Pre-XDR-TB)的發生情況,為制定合理的MDR-TB化療方案及適合本地區的MDR-TB控制策略提供參考和依據。
資料和方法
一、一般資料
1.患者來源:搜集2014年7月至2015年12月全市39個區(縣)結核病防治機構推薦到重慶市結核病防治所進行藥敏試驗的435例可疑MDR-TB患者,對其涂陽痰標本臨床分離株進行菌種鑒定和藥敏試驗。結果顯示,非結核分枝桿菌感染11例(2.5%,11/435),結核分枝桿菌感染424例(97.5%,424/435);最終確診MDR-TB患者101例(23.8%,101/424)。MDR-TB患者中,男74例,女27例,年齡22~82歲,平均(45.1±12.7)歲。根據治療史進行登記分類可分為6類:復發、返回、初治失敗、復治失敗、初治2個月或3個月末痰涂片陽性及其他(其他指除新患者及上述5項以外的患者)[3]。
2.相關定義:MDR-TB是指結核分枝桿菌至少對利福平和異煙肼同時耐藥引起的結核病;XDR-TB即在MDR-TB基礎上,對任何氟喹諾酮類藥物耐藥且至少對一種二線注射藥物(卷曲霉素、卡那霉素、阿米卡星)耐藥[1]。Pre-XDR-TB即對氟喹諾酮類或二線注射藥物(卷曲霉素、卡那霉素、阿米卡星)耐藥的MDR-TB患者[4]。
3.重慶市功能區域的劃分:綜合考慮人口、資源、環境、經濟、社會等因素,2013年重慶市在“一圈兩翼”區域發展戰略基礎上,將重慶市39個區(縣)劃分為都市功能核心區、都市功能拓展區、城市發展新區、渝東北生態涵養發展區及渝東南生態保護發展區五大功能區域,前三大區域為對“一小時經濟圈”的細分,后兩大區域稱為“兩翼地區”。“一小時經濟圈”包括永川區、江津區、合川區、大足區、綦江區、萬盛區、南川區、榮昌區、銅梁區、璧山區、潼南區、涪陵區、長壽區、渝中區、江北區、九龍坡區、沙坪壩區、大渡口區、南岸區、北碚區、渝北區、巴南區;“兩翼地區”包括萬州區、梁平縣、城口縣、巫山縣、巫溪縣、忠縣、云陽縣、開縣、奉節縣、豐都縣、墊江縣、黔江區、武隆縣、石柱縣、秀山縣、酉陽縣、彭水縣[5-6]。
二、實驗方法
1.主要試劑:改良羅氏(L-J)培養基、藥敏試驗培養基、對硝基苯甲酸(PNB)培養基和噻吩-2-羧酸肼(TCH)培養基,均購自珠海貝索生物技術有限公司。
2.比例法藥敏試驗及菌種鑒定:具體操作參照文獻[7]進行。藥敏試驗中共包括4種一線抗結核藥物和6種二線抗結核藥物,培養基內藥物終濃度為異煙肼(INH)0.2 μg/ml,利福平(RFP)40 μg/ml,乙胺丁醇(EMB)2 μg/ml,鏈霉素(Sm)4 μg/ml,卡那霉素(Km)30 μg/ml,氧氟沙星(Ofx)2 μg/ml,卷曲霉素(Cm)40 μg/ml,乙硫異煙胺(Eto)40 μg/ml,對氨基水楊酸(PAS)1 μg/ml,阿米卡星(Am)30 μg/ml。采用PNB、TCH生長試驗對分枝桿菌進行菌種鑒定,培養基中PNB濃度為500 mg/ml,TCH濃度為5 mg/ml。每批藥敏試驗均采用H37Rv菌株作為對照。判斷標準:含藥培養基與對照培養基表面菌落數之比≥0.01判斷為耐藥。
三、統計學分析

表1 不同登記分類MDR-TB患者二線抗結核藥物耐藥情況
注 表中括號外為例數,括號內為“比率(%)”;a:指除復發、返回、初治失敗、復治失敗、初治2個月或3個月末涂陽及新患者以外的患者;b:指MDR-TB患者中至少對1種二線藥物(Ofx、Km、Cm、Eto、PAS、Am)耐藥的總例數
采用SPSS 19.0統計學軟件進行統計分析,結核分枝桿菌對各種抗結核藥物的耐藥情況計數資料的組間比較采用卡方檢驗,在α=0.05雙側檢驗水準下,以P<0.05為差異有統計學意義。
結 果
一、不同登記分類MDR-TB患者二線抗結核藥物耐藥情況
101例MDR-TB患者對6種二線抗結核藥物的總耐藥率為49.5%(50/101),其中,Ofx任意耐藥率最高,為39.6%(40/101);其次為Km和Am,耐藥率均為13.9%(14/101)。XDR-TB及Pre-XDR-TB共計44例,占MDR-TB患者例數的43.6%(44/101)。各登記分類中,因返回患者的可疑者例數及MDR-TB患者例數較少,分別為11例及3例,所以將其與復發患者合并計數。各登記分類中,總的XDR-TB及Pre-XDR-TB發生率最高者為復治失敗患者,達61.5%(8/13),其次為復發與返回患者(45.6%,26/57),具體見表1。
二、MDR-TB患者中XDR-TB和Pre-XDR-TB的發生情況
101例MDR-TB患者中,XDR-TB患者11例,占10.9%;Pre-XDR-TB患者33例,占32.7%。101例MDR-TB患者共計有15種耐藥組合類型,除對二線抗結核藥物均敏感外(50.5%,51/101),對Ofx的耐藥率最高(22.8%,23/101)。在33例Pre-XDR-TB患者中,29例對Ofx耐藥同時對注射類藥物Km、Am和Cm敏感,4例對注射類藥物任意耐藥同時對Ofx敏感,差異有統計學意義(χ2=37.879,P<0.001)。具體見表2。
三、不同性別、年齡組MDR-TB患者耐藥情況
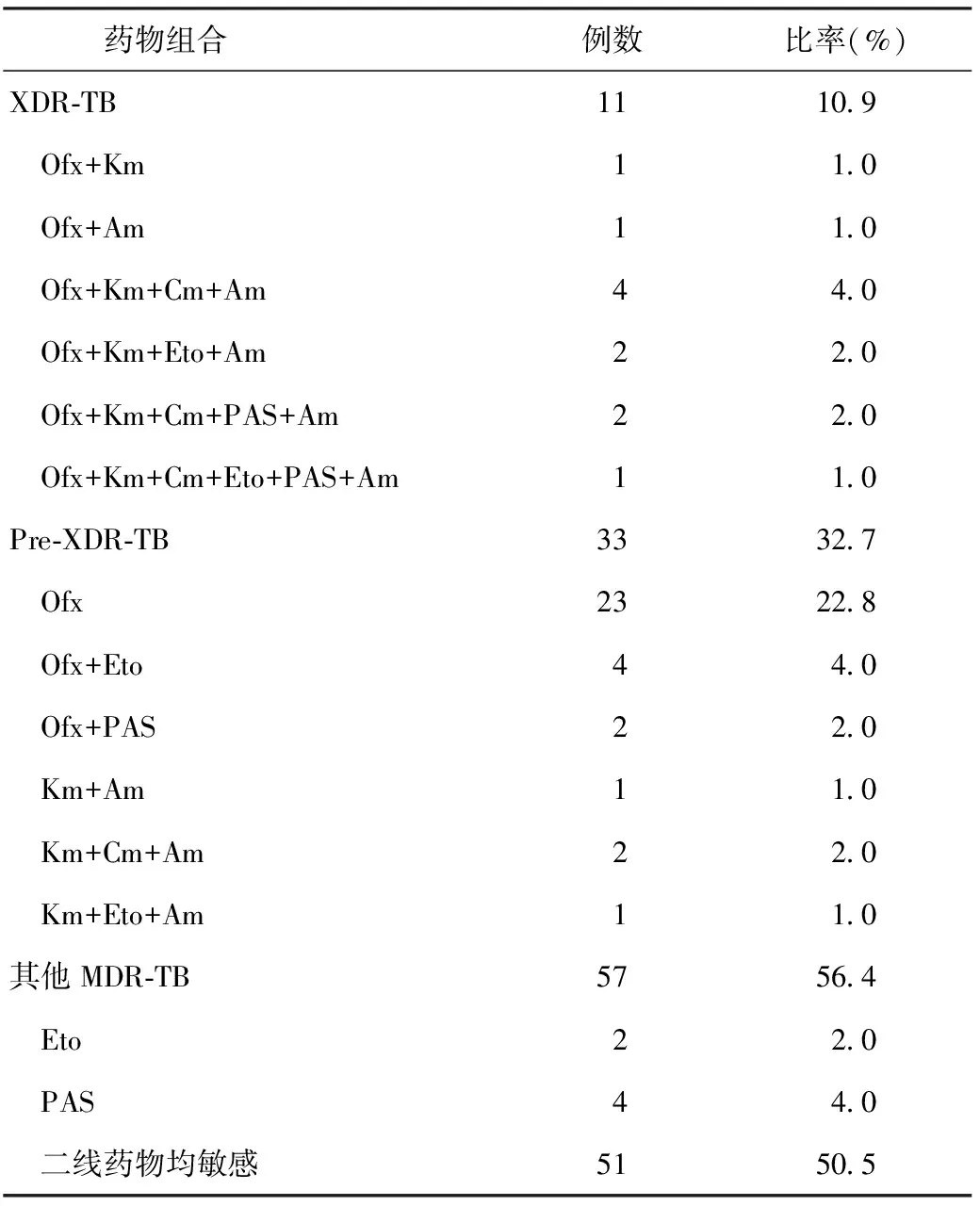
表2 101例MDR-TB患者不同二線抗結核藥物耐藥組合情況
從表3可見,重慶市MDR-TB患者以≤44歲年齡組男性為主,男女性別之間及各年齡組(≤44歲組、45~歲組及≥60歲組)之間二線抗結核藥物的總耐藥率、XDR-TB發生率及Pre-XDR-TB發生率差異均無統計學意義(P值均>0.05)。
四、不同區域MDR-TB患者二線抗結核藥物耐藥情況
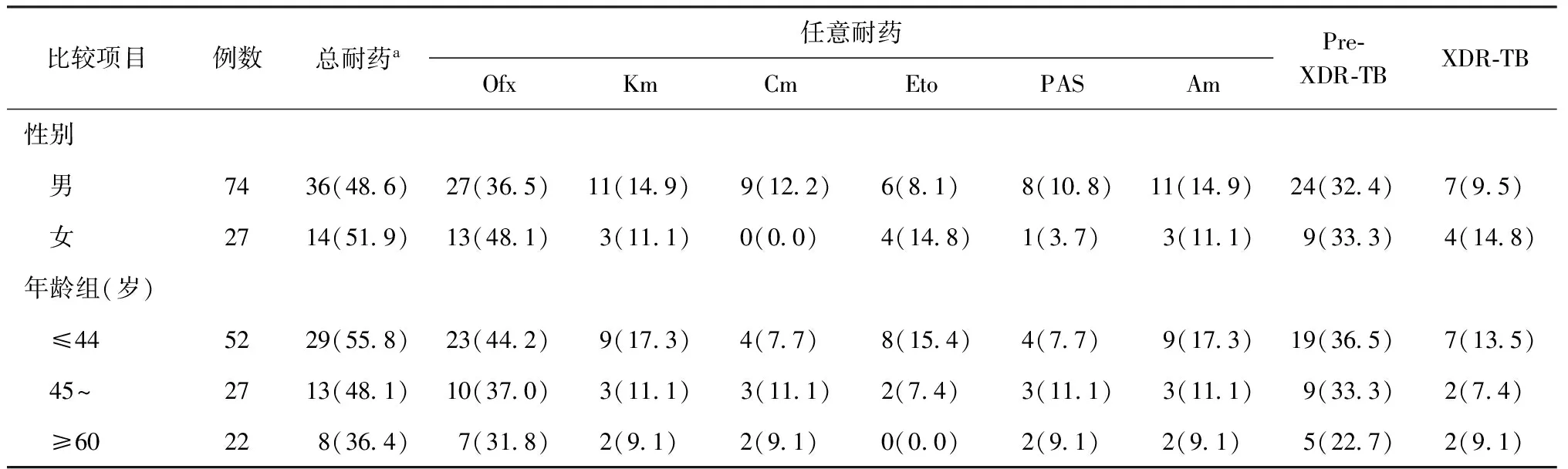
表3 不同性別、年齡組MDR-TB患者對二線抗結核藥物耐藥情況
注 表中括號外為例數,括號內為“比率(%)”;a:指MDR-TB患者中至少對1種二線藥物(Ofx、Km、Cm、Eto、PAS、Am)耐藥的總例數;男性與女性比較,總耐藥率:χ2=0.081,P=0.776;Pre-XDR-TB發生率:χ2=0.007,P=0.932;XDR-TB發生率:χ2=0.163,P=0.686。不同年齡組比較,總耐藥率:χ2=2.356,P=0.308;Pre-XDR-TB發生率:χ2=1.348,P=0.510;XDR-TB發生率:χ2=0.785,P=0.675
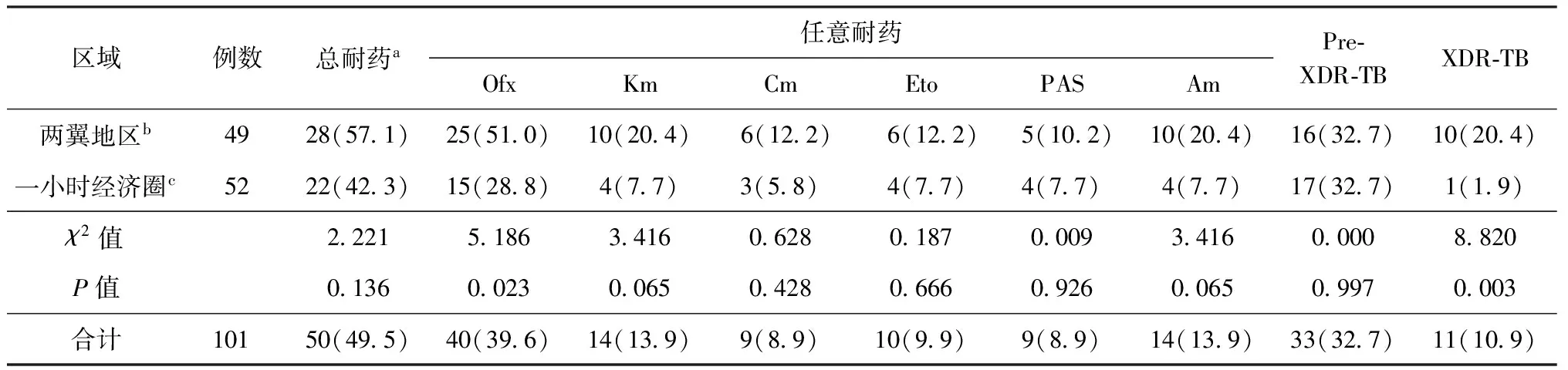
表4 不同區域MDR-TB患者二線抗結核藥物耐藥情況
注 表中括號外為例數,括號內為“比率(%)”;a:指MDR-TB患者中至少對1種二線藥物(Ofx、Km、Cm、Eto、PAS、Am)耐藥的總例數;b:包括萬州區、梁平縣、城口縣、巫山縣、巫溪縣、忠縣、云陽縣、開縣、奉節縣、豐都縣、墊江縣、黔江區、武隆縣、石柱縣、秀山縣、酉陽縣、彭水縣;c:包括永川區、江津區、合川區、大足區、綦江區、萬盛區、南川區、榮昌區、銅梁區、璧山區、潼南區、涪陵區、長壽區、渝中區、江北區、九龍坡區、沙坪壩區、大渡口區、南岸區、北碚區、渝北區、巴南區
101例 MDR-TB患者中,重慶市“兩翼地區”XDR-TB發生率(20.4%,10/49)顯著高于“一小時經濟圈”(1.9%,1/52),但兩大區域患者對二線抗結核藥物總耐藥率、Pre-XDR-TB發生率差異均無統計學意義(P值均>0.05)。“兩翼地區”患者對6種二線抗結核藥物的耐藥率均高于“一小時經濟圈”患者,進一步分析發現,僅對Ofx的耐藥率在兩大區域間的差異有統計學意義(χ2=5.186,P=0.023),其余5種二線抗結核藥物的耐藥率差異均無統計學意義(P值均>0.05)。具體見表4。
討 論
由于不同地區結核病的流行病學、研究人群、二線抗結核藥物的實際使用情況等不同,結核病患者的二線抗結核藥物耐藥率也存在很大地域差異。重慶市101例MDR-TB患者對6種二線抗結核藥物的總耐藥率為49.5%(50/101),略低于上海的51.8%,但高于安徽的42.62%、河南的34.75%及南非的16.4%[8-11];本地區 MDR-TB患者對二線抗結核藥物的耐藥狀況較為嚴重。
101例MDR-TB患者共計有15種耐藥組合類型,耐藥組合類型較多,提示耐藥形成原因復雜,既有原發性耐藥,也有繼發性耐藥,這是對現有國家結核病控制策略的挑戰。本研究在MDR-TB患者中發現Pre-XDR-TB 33例,占32.7%(33/101);發現XDR-TB 11例,占10.9%(11/101),高于全國平均水平的7.23%[2]、南非的7.1%[11]及WHO報告的9.7%[1]。MDR-TB患者中Pre-XDR-TB、XDR-TB發生率較高,尤其是復治失敗患者的XDR-TB及Pre-XDR-TB總發生率達到61.5%,說明本地區MDR-TB耐藥形勢嚴峻。MDR-TB若治療不當將發展成Pre-XDR-TB、XDR-TB,患者將面臨或處于無藥可救的窘境,因此,應重點關注Pre-XDR-TB、XDR-TB發生率較高的登記分類人群。
重慶市MDR-TB患者對二線抗結核藥物的耐藥順位依次為Ofx>Km=Am>Eto>Cm=PAS,MDR-TB患者對上述6種二線藥物耐藥情況嚴重,尤其對Ofx的耐藥情況極其嚴重,其耐藥率高達39.6%,高于上海的38.4%[8]、河南的31.14%[10]及浙江的28.85%[12],MDR-TB患者合并Ofx耐藥不容忽視。分析其原因可能是因為Ofx近年來在臨床上作為廣譜抗生素被廣泛應用于一般的抗感染治療,從而增加了其耐藥性。在33例Pre-XDR-TB患者中,29例對Ofx耐藥同時對注射類藥物Km、Am和Cm敏感,4例為對注射類藥物耐藥同時對Ofx敏感,相比差異有統計學意義(P<0.001),說明對Ofx耐藥是MDR-TB向XDR-TB進展的主要耐藥形式,不建議Ofx再作為MDR-TB的治療用藥。但Ofx耐藥并不意味著對其他氟喹諾酮類藥物如左氧氟沙星、莫西沙星、加替沙星、司帕沙星等耐藥[13],Ofx耐藥者使用其他氟喹諾酮類藥物仍可能有較好的療效,這就需要盡快開展這些藥物的藥敏試驗,以指導MDR-TB的治療。
從表4可見,重慶市“兩翼地區”患者的XDR-TB發生率(20.4%)明顯高于“一小時經濟圈”(1.9%),且“兩翼地區”患者對6種二線抗結核藥物的耐藥率均高于“一小時經濟圈”,造成這種現象的原因可能為“兩翼地區”是重慶市主要貧困(區)縣所在地[14],多為山區,交通不便,農村人口多,外出務工人員多,經濟不夠發達,受教育程度低,對結核病的認識不足,治療依從性差且不規則服藥率較高。進一步分析發現Ofx耐藥率在這兩大區域間差異有統計學意義(P=0.023),可能與“兩翼地區”肺結核發病率較高[14],近些年臨床醫生在一些治療效果欠佳的MDR-TB患者中廣泛使用Ofx有關。
結核病耐多藥問題一直是結核病防治工作的重點和難點,MDR-TB是二線抗結核藥物產生耐藥從而發生Pre-XDR-TB甚至XDR-TB的重要危險因素,實驗室應開展快速而準確的二線抗結核藥物藥敏試驗,盡早發現和治療Pre-XDR-TB,阻止其向 XDR-TB進展,有效減少耐藥結核病的產生和傳播。在重慶地區今后的耐多藥肺結核防治工作中,應更加關注貧困地區,加大宣傳力度,提高群眾的結核病防治意識,同時爭取更多的政府承諾和公共衛生投入。
[1] World Health Organization. Golobal tuberculosis report 2015. Geneva:World Health Organization,2015.
[2] Zhao Y,Xu S,Wang L,et al.National survey of drug-resistant tuberculosis in China. N Engl J Med,2012,366(23):2161-2170.
[3] 王宇.耐多藥肺結核防治管理工作方案. 北京:軍事醫學科學出版社,2012:6-8.
[4] 唐神結.五組抗結核藥物在耐藥結核病中的應用. 結核病與肺部健康雜志,2016,5(1):58-61.
[5] 李鵬,楊帆.中共重慶市委四屆三次全會召開.重慶日報,2013-09-15(4).
[6] 郭曉靜,周媛.五大功能區定位大掃描.重慶日報,2013-09-16(16).
[7] 趙雁林,逄宇.結核病實驗室檢驗規程.北京:人民衛生出版社,2015:59-65.
[8] 沈鑫,李靜,高謙,等.2009年上海市耐藥肺結核患者二線抗結核藥物耐藥狀況調查.中華結核和呼吸雜志,2011,34(6):451-453.
[9] 徐東芳,王慶,李孳,等.安徽省420株結核分枝桿菌對一線和二線抗結核藥物藥敏結果分析.中國人獸共患病學報,2014,30(1):54-57.
[10] 趙玉玲,楊洪毅,馬曉光,等.河南省多藥耐藥結核分枝桿菌對二線抗結核藥物的耐藥性分析.中華醫院感染學雜志,2011,21(19):4135-4137.
[11] Said HM, Kock MM, Ismail NA,et al. Molecular characteri-zation and second-line antituberculosis drug resistance patterns of multidrug-resistantMycobacteriumtuberculosisisolates from the northern region of South Africa.J Clin Microbiol,2012, 50(9):2857-2862.
[12] 陳松華,王曉萌,柳正衛,等.浙江省耐多藥結核病例中二線耐藥狀況分析.中國預防醫學雜志,2011,12(9):761-764.
[13] Zhang Z,Lu J, Wang Y, et al. Prevalence and molecular chara-cterization of fluoroquinolone-resistantMycobacteriumtuberculosisisolates in China. Antimicrob Agents Chemother,2014,58(1):364-369.
[14] 余雅,劉英,胡代玉,等.2009—2013年重慶市肺結核疫情特征分析.中國防癆雜志,2014,36(12):1036-1042.
(本文編輯:郭萌)
Situation analysis of XDR and Pre-XDR-TB among MDR-TB patients in Chongqing
HUYan,LIUJie,LIUYing,YUFeng-ping,SHENJing,ZHUDa-mian,FENGXin,WANGXiao-ying,CHENLin,ZHANJian.
TuberculosisReferenceLaboratoryofChongqingInstituteforTuberculosisControlandPrevention,Chongqing400050,China
LIUJie,Email: 805722291@qq.com
Objective To understand the situation of extensively drug-resistant tuberculosis (XDR-TB) and pre-extensively drug-resistant tuberculosis (Pre-XDR-TB) in patients with multidrug-resistant tuberculosis (MDR-TB) in Chongqing, so as to provide the scientific evidences for development of strategy on MDR-TB control in Chongqing. Methods By using P-Nitro benzoic acid (PNB)/2-Thiophene carborylic acid hydrazide (TCH) method, the strain identification ofMycobacteriumtuberculosisclinical isolated strains getting from smear-positive sputum specimens of 435 MDR-TB suspects, who were detected in 39 district or county TB dispensaries of Chongqing from July 2014 to December 2015, was performed. At the same time, the drug susceptibility testing to all four first-line anti-TB drugs and six second-line anti-TB drugs was also done by using proportion method. Finally, 101 patients were confirmed as MDR-TB cases and their drug resistance results to second-line anti-TB drugs were analyzed. Results The overall proportion of XDR-TB and Pre-XDR-TB cases among 101 MDR-TB cases was 43.6% (44/101), and the proportion of XDR-TB cases and Pre-XDR-TB cases was 10.9% (11/101) and 32.7% (33/101) respectively. Among the different registration category MDR-TB cases, the overall proportion of XDR-TB and Pre-XDR-TB was higher (61.5%, 8/13) in retreatment failure patients. Among 101 MDR-TB patients, 51 cases (50.5%, 51/101) were sensitive to all 6 second-line anti-TB drugs(ofloxacin, kanamycin, capreomycin, ethio-namide, p-aminosalicylic acid, amikacin) while 50 cases (49.5%, 50/101) were resistant to at least one of the 6 anti-TB drugs. There were 15 types of individual or combined drug-resistance to those 6 second-line drugs, and the proportion of Pre-XDR-TB cases with ofloxacin-resistance was the highest one in 15 types of drug-resistance, accounting for 22.8% (23/101). Conclusion The proportion of XDR-TB and Pre-XDR-TB among MDR-TB patients are high in Chongqing. The ofloxacin-resistance is in a serious situation. Drug-resistance monitoring among MDR-TB patients should be strengthened and MDR-TB detection and treatment should be improved, so as to prevent the development of Pre-XDR-TB or even XDR-TB from MDR-TB.
Tuberculosis, pulmonary; Drug resistance, multiple, bacterial; Chongqing city
10.3969/j.issn.1000-6621.2016.09.007
400050 重慶市結核病防治所結核病參比實驗室(胡彥、劉潔、余鋒平、沈靜、朱大冕、馮鑫、王曉英、陳林、詹建);重慶市結核病防治所區縣防治科(劉英)
劉潔,Email:805722291@qq.com
2016-04-18)

