B超引導椎旁神經阻滯用于開胸術后鎮痛效果的觀察
散小虎,張在斌,朱 輝,楊進國
(湖北醫藥學院附屬東風醫院,湖北 十堰 442008)
?
B超引導椎旁神經阻滯用于開胸術后鎮痛效果的觀察
散小虎,張在斌,朱輝,楊進國
(湖北醫藥學院附屬東風醫院,湖北 十堰 442008)
[摘要]目的比較患者全憑靜脈自控鎮痛(PCIA)和聯合椎旁神經阻滯術(PVB)在開胸手術后鎮痛的效果和不良反應。方法將40例擇期行肺癌根治術患者隨機分為全憑靜脈自控鎮痛組(A組)和靜脈泵聯合椎旁神經阻滯組(B組)。術中持續泵注瑞芬太尼0.2 μg/(min·kg)和異丙酚0.2 mg/(min·kg)、間斷推注阿曲庫銨,手術結束前1 h推注舒芬太尼0.2 μg/kg,縫皮時開始全憑靜脈自控鎮痛。B組患者術畢立刻在B超引導下行單側椎旁神經阻滯,注入0.5% 的羅哌卡因10 mL。記錄2組患者48 h內舒芬太尼使用總量、VAS鎮痛評分和不良反應。結果B組術后2,4,8,12 h VAS鎮痛評分明顯低于A組(P<0.05),A組24 h內舒芬太尼用量明顯多于B組(P<0.05),A組不良反應明顯多于B組(P<0.05)。結論PVB聯合PCIA在開胸手術后短期鎮痛效果優于單純PCIA,且不良反應少,但是持續時間有限。
[關鍵詞]全憑靜脈自控鎮痛;椎旁神經阻滯;舒芬太尼;開胸手術
開胸手術后患者術后疼痛是劇烈的疼痛之一,胸部切口疼痛、各種管道的刺激、長時間強迫體位等因素的影響,可導致術后患者精神緊張、焦慮,患者為避免疼痛,自我保護而采用淺呼吸,減少咳嗽排痰次數,減輕咳嗽力度,從而容易產生肺部感染、肺復張及胸液引流受限等術后并發癥,甚至影響心肺功能恢復,延遲引流管拔管時間及出院時間,對患者造成很大的痛苦[1]。因此,術后選擇效果確切,且不良反應低的鎮痛方式對開胸手術患者康復具有重大意義,對開胸手術患者采用患者自控靜脈鎮痛(PCIA)對于術后的疼痛有明顯的改善作用,但有明顯的不良反應,包括惡心嘔吐、呼吸抑制、尿潴留、皮膚瘙癢、疲勞和中樞神經系統的反應 如頭痛、痛覺過敏、嗜睡、頭暈等[2]。本研究比較了單純應用PCIA與聯合使用B超下椎旁神經阻滯(PVB)對肺癌根治術患者的鎮痛效果、阿片藥物的用量及不良反應情況,以尋找一個更佳的多模式的鎮痛方法。
1臨床資料
1.1一般資料選擇擇期擬在全身麻醉下行肺癌根治術患者40例,年齡50~60歲,ASA分級Ⅰ~Ⅱ級,體質量指數18~30 kg/m2。患者均無中樞神經系統疾病,心肺肝功能未見異常,無酒精濫用史。采用隨機數字表法將患者分為全憑靜脈自控鎮痛組(A組)和靜脈泵聯合椎旁神經阻滯組(B組)各20例,2組一般情況及手術時間比較差異均無統計學意義(P均>0.05),具有可比性,見表1。本研究經本院倫理委員會批準,患者知情并簽署知情同意書。
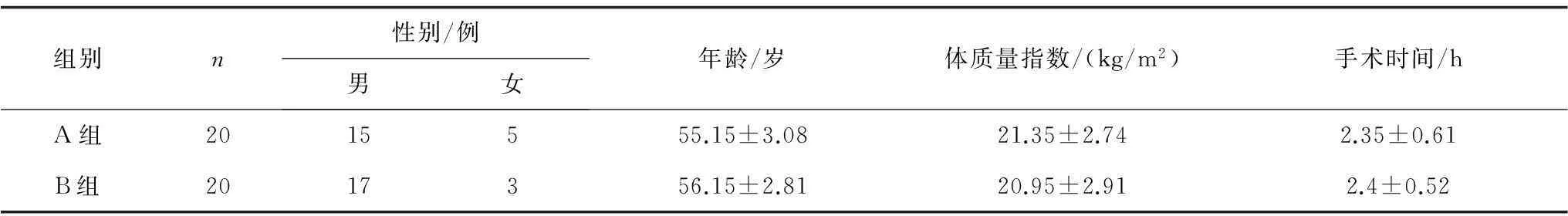
表1 2組一般情況和手術時間比較
1.2麻醉方法麻醉前禁食禁水8 h,均未使用術前藥。監測心電圖、BP、HR、Sp(O2)。靜脈注射咪達唑侖0.1 mg/kg、羅庫溴銨0.5~0.7 mg/kg、異丙酚1~2 mg/kg、舒芬太尼0.4~0.5 μg/kg誘導插管后行機械通氣,術中持續泵注瑞芬太尼0.2 μg/(min·kg),異丙酚0.2 mg/(min·kg),間斷推注阿曲庫銨,手術結束前1 h推注舒芬太尼0.2 μg/kg預防反跳痛,縫皮時停止泵注瑞芬太尼和異丙酚,開始鎮痛。B組在手術結束后在B超引導下行患側椎旁神經阻滯,在椎體中線旁1.5~2 cm處,用超聲探頭采用7.5 MHz線陣探頭作旁矢狀切面掃描,可以看見橫突、肋橫突韌帶和胸膜的超聲圖像,胸膜的圖像是一個位于橫突深處的強回聲結構,不隨著患者的呼吸運動而移動,使用20G局麻針于超聲探頭一側進針從兩個橫突的中間進入椎旁間隙,在超聲圖像的引導下確認針頭末端至肋橫突韌帶深面胸內筋膜淺面,回抽沒有血液,推入0.5%羅哌卡因10 mL,在超聲圖像上面可以看到一個位于胸膜外逐漸增大的弱回聲團。2組患者均于拔管后接入靜脈泵,采用舒芬太尼1.67 μg/kg加生理鹽水稀釋至100 mL,自控鎮痛泵設置:持續輸注2 mL/h,自控給藥量2 mL/次,鎖定時間30 min,極限量6 mL/h。如有惡心患者靜脈注射胃復安10 mg,皮膚瘙癢患者靜脈注射苯海拉明25 mg。
1.3觀察指標采用雙盲法,記錄患者術后2,4,8,12,16,24,36,48 h的VAS鎮痛評分,以0分為無痛,10分為劇痛。同時觀察24 h舒芬太尼用量及惡心、皮膚瘙癢、便秘等不良反應發生情況。

2結果
2.12組VAS評分比較術后2,4,6,8,12 h,B組的VAS評分明顯低于A組(P均<0.05),其余時間點2組VAS評分比較差異無統計學意義(P均>0.05),見表2。
2.22組24 h內A組舒芬太尼用量及不良反應比較24 h內A組舒芬太尼用量且不良反應明顯多于B組(P均<0.05)。見表3。
3討論
表2 2組VAS評分比較,分)
注:①與A組比較,P<0.05。

表3 2組24 h舒芬太尼用量及不良反應比較
注:①與A組比較,P<0.05。
術后傷口疼痛是開胸手術后較為常見的一種臨床并發癥,會通過對患者機體造成傷害性的刺激來引起患者的警覺,并會導致患者產生一些防御性的反應,對患者的術后康復速度和治療效果造成不良影響。為了提高患者生活質量和減少因術后疼痛引起的并發癥,術后鎮痛已經廣泛開展,已經有多種鎮痛方案,其中應用最多的是阿片類藥物靜脈自控鎮痛,常用藥物是芬太尼或舒芬太尼。研究認為,舒芬太尼應用于開胸手術術后靜脈鎮痛的效果優于芬太尼,且不良反應少,但是隨著阿片類藥物的使用增多,不良反應的問題也更加突出。隨著臨床醫學工作者對于臨床實際應用和疼痛基礎理論研究的不斷深入,術后鎮痛方法也從單模式朝著多模式的聯合鎮痛技術發展,并取得了較為顯著的效果。
臨床上使用比較普遍的是靜脈自控鎮痛聯合硬膜外鎮痛、肋間神經阻滯或者聯合椎旁神經阻滯,三者各有優缺點。開胸手術硬膜外穿刺難度大、風險高、患者痛苦、圍術期低血壓,患者活動致使硬膜外導管脫出導致硬膜外鎮痛失敗,硬膜外感染風險依然存在。在一項研究中,局部麻醉藥阻滯T1—5的感覺神經后,可使患者肺活量和用力呼氣量分別降低5.6%和4.9%,可能是由于阻斷肋間肌進而減弱患者呼吸功能所致[3]。
采用手術中肋間神經阻滯與PCIA聯合的方法,鎮痛效果顯著提高,同時關胸前行肋間神經阻滯又可減少全身麻醉藥用量,患者肋間神經阻滯后痛覺被完全阻斷,呼吸時不會牽扯傷口產生疼痛,并且清醒后即可有意識地咳嗽,因此通氣功能及排痰情況也明顯改善,可降低蘇醒期躁動的發生[4]。但是,可視化肋間神經阻滯需要胸外科醫生操作,臨床中很難得到手術醫生配合。手術后麻醉醫生進行阻滯一般需要阻斷3根肋間神經,手術結束拔管后操作復雜,患者配合度不高,給患者帶來痛苦,而且失敗率高。
椎旁神經阻滯對患者血壓幾乎無影響,感染風險低,可以是單側阻滯,對患者呼吸幾乎無影響,缺點是阻滯失敗率高,有發生氣胸的風險。為了規避椎旁神經阻滯的風險,筆者聯合應用新的技術,即在B超引導下實施阻滯。在對壁層胸膜、肋間膜后壁、椎間盤和椎間孔的超聲掃描的超聲聲像圖的引導下,進行椎旁神經阻滯,針尖的位置有94%可以達到目標位置,而單純依靠麻醉醫生手感進行穿刺時只有50%可以達到,超聲輔助明顯提高穿刺針到達理想位置的成功率[5]。Pintaric等[6]研究表明椎旁神經阻滯可以獲得與硬膜外阻滯相似的鎮痛效果,更有利于血流動力學的穩定。
在本研究中,單純行靜脈自控鎮痛的患者第1個24 h內鎮痛效果不良,舒芬太尼使用多,不良反應多。相比之下,追加椎旁神經阻滯術的患者舒芬太尼應用減少,但是鎮痛效果更好,患者滿意度高。12 h以后,2組患者鎮痛效果比較差異無統計學意義,原因可能為:①椎旁神經阻滯藥效消失;②患者已經通過急性疼痛期,對疼痛產生一定的耐受。雖然2組患者有部分疼痛劇烈,需要追加舒芬太尼鎮痛。但是椎旁神經阻滯對開胸手術患者術后鎮痛是有積極意義的,時效不夠長是由于單次阻滯藥物作用時間有限鎮痛效果不能持續。近年來,關于椎旁間隙內置入導管,從而提供術后的連續鎮痛也取得了令人滿意的鎮痛效果,為更好的鎮痛提供一個新的途徑[7]。用阿片類藥物中樞鎮痛聯合外周神經阻滯的多模式鎮痛是一種更為科學、合理的新型術后鎮痛方法[8]。在減少單種鎮痛藥用藥量的同時,可提高鎮痛效果,患者滿意度更高。
總之,開胸術后B超引導下行椎旁神經阻滯聯合患者自控靜脈鎮痛進行術后鎮痛,方法簡單、風險低、可操控性強,可以達到更完善的術后鎮痛,能有效降低開胸術后的蘇醒期躁動、12 h內的急性疼痛,值得在臨床上開展應用。
[參考文獻]
[1]Scarci M,Joshi A,Attia R. In patients undergoing thoracic surgeryis paravertebral block as effective as pidural analgesia for pain management[J]. Interact Cardiovasc Thorac Surg,2010,10(1):92-96
[2]Perlas A,Chan VW,Simons M. Brachial plexus examination and localization using ultrasound and electrical stimulaqtion:a volunteer study[J]. Anesthesiology,2003,99(2):429-435
[3]Takasaki M,Takahashi T. Respiratory fuction during cervical and thoracic exradural analgesia in patients with normol lungs[J]. Br J Anaesth,1980,52(12):1271-1276
[4]劉桂穎. 肋間神經阻滯復合PCIA對開胸術后鎮痛效果的觀察[J]. 吉林醫學,2010,5(3):594
[5]Luyet C,Herrmanm G,Ross S,et al. Ultrasound-guided thoracic paravertebral puncture and placement of catheters in human cadavers:where do catheters go[J]. Br J Anaesth,2011,106(2):246-254
[6]Pintaric TS,Potocnik I,Hadzic A,et al. Comparison of continuous thoracic epidural with paravertebral block on perioperative analgesia and hemodynamic stability in patients having open lung surgery[J]. Reg Anesth Pain MED,2011,36(3):256-260
[7]Reisig F,Buttner J. Ultrasound-guided thoracic paravertebral block for acute thoracictrauma.Continuous analgesia after high speed injury[J]. Anaesthesist,2013,62(6):460-463
[8]Ali M,Winter DC,Hanly AM,et al. Prospective,randomized controlled trial of thoracic epidural or patient-controlled opiate analgesia on perioperative quality of life[J]. Br J Anaesth,2010,104(3):292-297
[收稿日期]2014-12-30
[通信作者]張在斌,E-mail:zhangzaibin1982@163.com
[中圖分類號]R0971.2
[文獻標識碼]B
[文章編號]1008-8849(2016)02-0205-03
doi:10.3969/j.issn.1008-8849.2016.02.032

