左旋甲狀腺素治療亞臨床甲狀腺功能減退56例
陜西省漢中市人民醫(yī)院內分泌科(漢中 723000) 李存杰
?
左旋甲狀腺素治療亞臨床甲狀腺功能減退56例
陜西省漢中市人民醫(yī)院內分泌科(漢中 723000)李存杰
摘要目的:探討左旋甲狀腺素用于治療亞臨床甲狀腺功能減退(SCH)的臨床療效及安全性。方法:將112例SCH患者隨機分為觀察組與對照組,每組各56例。兩組均給予抗感染、糾正心衰及六味地黃丸治療,觀察組在此基礎上給予左旋甲狀腺素治療,對比兩組患者的臨床療效與安全性。結果:治療6個月后,觀察組患者TSH顯著低于對照組(P<0.05),F(xiàn)T3及FT4顯著高于對照組(P<0.05);觀察組患者TC、TG、LDL-C、APOB均顯著低于對照組(P<0.05);觀察組患者的治療有效率為92.86%,顯著高于對照組的71.43%(P<0.05)。結論:左旋甲狀腺素用于治療SCH能夠改善患者的血脂代謝,降低TSH并升高FT3及FT4,療效顯著且安全性較好。
主題詞甲狀腺功能減退癥/藥物療法甲狀腺素/治療應用三碘甲狀腺原氨酸/代謝
亞臨床甲狀腺功能減退(SCH)是臨床常見內分泌代謝性疾病,主要是指患者的外周血甲狀腺素水平正常,而血清促甲狀腺素(TSH)水平異常升高,部分患者可表現(xiàn)為畏寒、記憶力減退、反應性遲鈍、皮膚干燥、肌肉抽筋以及肌無力等,但缺乏典型性[1]。SCH的人群發(fā)病率約為4%~5%,多見于老年人群,且以女性發(fā)病率較高,≥60歲女性約占總SCH的20%左右[2]。SCH如不及時治療,可發(fā)展成為臨床甲狀腺功能減退,并可引起血脂水平異常等,增加心血管事件發(fā)生風險。甲狀腺素替代治療是目前臨床治療甲減的主要手段,但對于SCH的療效及安全性,目前尚缺乏充分證據。我院對SCH患者在常規(guī)治療的基礎上應用左旋甲狀腺素治療,獲得了較好療效,現(xiàn)報告如下。
資料與方法
1臨床資料 選擇2013年1月至2014年7月我院住院及門診SCH患者112例,均符合納入標準:①符合《實用內科學》[3]中關于SCH的診斷標準;②血清TSH水平異常升高,>4.5mIU/L,而游離三碘甲狀腺原胺(FT3)及游離甲狀腺素(FT4)水平正常;③患者均自愿參與本研究,且簽署了知情同意書。也符合排除標準:①合并惡性腫瘤、垂體瘤、糖尿病或者其他內分泌系統(tǒng)疾病者;②對本研究用藥過敏者;③因使用甲氧氯普胺、多潘立酮、鋰劑以及碘劑等引起的SCH;④合并家族性高血脂癥者;合并肝腎功能減退者;⑤近3個月內服用降脂藥物、雌激素、避孕藥或者D阻滯劑等藥物者。根據隨機數字表法分為觀察組與對照組,其中觀察組56例(男21例,女35例),年齡38~82歲,平均61.78±4.45歲;病程2~12年,平均4.62±1.89年;致病原因:橋本甲狀腺炎32例,甲狀腺亢進(甲亢)經手術治療引起10例,甲亢經131I放射性治療引起9例,甲亢經抗甲狀腺藥物治療引起5例;合并癥:高血壓12例,慢性胃腸道疾病13例,冠心病2例。對照組56例(男23例,女32例),年齡42~85歲,平均62.11±4.67歲;病程3~15年,平均4.71±1.96年;致病原因:橋本甲狀腺炎30例,甲亢經手術治療引起11例,131I放射性治療引起10例,抗甲狀腺藥物治療引起5例;合并癥:高血壓14例,慢性胃腸道疾病12例,冠心病3例。兩組基線資料經統(tǒng)計學處理無明顯差異(P>0.05),具有可比性。
2治療方法兩組患者均給予控制感染、控制心力衰竭及六味地黃丸治療,觀察組在此基礎上加用左旋甲狀腺素(德國默克集團有限公司,50μg,注冊證號H20060090) 20~60μg/次,1次/d,視病情酌情增減劑量,最大劑量不得超過150μg/d,待TSH降低低正常水平(0.3~4.6mU/L)時,予以12.5~25μg/d維持劑量,療程6個月。
3觀察指標分別于治療前1天及療程結束后次日,隔夜禁食≥8h以后進行以下指標的測定:①激素水平:采用化學發(fā)光法測定TSH、FT3及FT4水平;②血脂指標:采用氧化酶法測定甘油三酯(TG)、總膽固醇(TC)、低密度脂蛋白膽固醇(LDL-C)與高密度脂蛋白膽固醇(HDL-C),采用血清透射比濁法測定載脂蛋白A(ApoA)及載脂蛋白B(ApoB)。
4療效標準顯效:畏寒、記憶力減退、反應性遲鈍、皮膚干燥、肌肉抽筋以及肌無力等臨床癥狀及體征基本消失,TSH恢復正常水平,其他相關指標恢復至正常或者明顯好轉;有效:臨床癥狀與體征顯著改善,TSH及相關指標均獲得改善;無效:臨床癥狀體征無改善或者加重,TSH及相關指標無改善或者異常變化加重。

結果
1兩組患者臨床療效比較見表1。兩組患者治療6個月后,觀察組患者臨床療效明顯優(yōu)于對照組(P<0.05)。
2兩組患者治療前后激素水平變化見表2。兩組治療前的FT3、FT4及TSH水平無明顯差異(P>0.05),治療后TSH均獲得顯著降低,且觀察組顯著低于對照組(P<0.05);觀察組FT3及FT4均顯著提高(P<0.05),而對照組無明顯變化(P>0.05),觀察組顯著高于對照組(P<0.05)。
3兩組患者治療前后血脂指標變化見表3。兩組患者治療前血脂(TC、TG、LDL-C、HDL-C)及血清載脂蛋白(ApoA、APOB)均無明顯差異(P>0.05),治療后觀察組TC、TG、LDL-C、APOB均顯著降低(P<0.05),對照組各項指標均無明顯變化(P>0.05),組間比較差異顯著(P<0.05);兩組APOA及HDL-C均無顯著變化,治療前后比較均無明顯差異(P>0.05)。

表1 兩組患者臨床療效比較[n(%)]
注:a與對照組比較,P<0.05
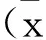
表2 兩組治療前后激素水平比較±s)
注:a與治療前比較,P<0.05;b與對照組比較,P<0.05
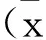
表3 兩組患者治療前后血脂指標比較±s)
注:a與組內治療前比較,P<0.05;b與對照組比較,P<0.05
4兩組患者安全性評價兩組治療前后均未見肝腎功能損害、心肌梗死、心絞痛等,均無體重減輕、多汗、手震顫、心悸以及失眠等甲狀腺功能亢進癥狀,除觀察組1例(1.79%)惡心嘔吐外,其余患者無主訴不適癥狀,安全性較好。
討論
SCH的致病原因復雜,常見的有自身免疫性損傷(產后甲狀腺炎、橋本甲狀腺炎等)、甲狀腺破壞(如甲狀腺手術、131I放射治療等)、應用抗甲狀腺藥物(如鋰鹽、硫脲類或咪唑類等)、碘過量等。上述因素可導致患者的體液與細胞免疫紊亂,導致甲狀腺自身抗體TGAb以及TPOAb水平異常升高,而這類抗體具有細胞毒性作用,可引起患者的甲狀腺濾泡功能受損,從而引起體內碘的有機化障礙,阻礙甲狀腺素的合成,從而誘發(fā)或者加重SCH[2]。SCH是甲狀腺功能減退的較為輕微階段,由于缺乏典型臨床癥狀和體征,容易與其他代謝性疾病混淆或者漏診,而隨著病情的進展與年齡的增加,TSH水平可持續(xù)增加,還可表現(xiàn)為FT3及FT4水平降低,最終發(fā)展成為臨床甲減。臨床調查研究顯示,每年有2%~5%左右的SCH患者可發(fā)展成為臨床甲減,增加臨床治療難度及患者的痛苦[4]。
臨床研究證實:明顯甲減可導致機體免疫功能及脂代謝紊亂,增加動脈粥樣硬化以及心血管疾病的發(fā)生。甲狀腺素降低可導致肝細胞表LDL受體表達水平降低以及LDL顆粒氧化,導致循環(huán)中LDL-C攝取量降低,導致LDL-C降解以及清除率降低,從而引起LDL-C水平升高。同時,甲狀腺素水平降低可導致LDL過氧化而產生修飾性LDL,其無法被LDL受體所識別,進而引起TC大量蓄積于細胞內,引起TC水平升高[5]。此外,甲狀腺素水平降低可脂蛋白酶活性降低,也將引起血液TC及TG蓄積而引起測定結果偏高[6]。臨床研究證實:甲狀腺素替代治療可改善臨床甲減患者的臨床癥狀,并減少相關并發(fā)癥,但能否改善僅有TSH升高而甲狀腺素正常的SCH患者的臨床癥狀、減輕血脂代謝紊亂,目前尚存在較大爭議。既往研究認為:當SCH患者的血TSH水平<10μIU/L時,應用甲狀腺素替代治療對于患者的血脂代謝并無明顯影響。Okan等[7]對SCH患者應用左旋甲狀腺素治療6周后,患者的甲狀腺功能基本恢復正常,且體脂相關指標(TC、TG及LDL-C等)水平顯著降低,認為對SCH早期應用甲狀腺素替代治療能夠改善脂代謝水平,降低心血管疾病風險。陳小燕等[8]對SCH患者分別應用左旋甲狀腺素及中藥六味地黃丸治療,前者的TC、TG及LDL-C水平均較后者顯著降低,總有效率達91.0%,較單純六味地黃丸治療的53.7%顯著提高,提示左旋甲狀腺素輔助治療SCH能夠獲得顯著療效。脂蛋白(α)是誘發(fā)動脈粥樣硬化的高危因素,主要由ApoA以及ApoB連接而成。甲狀腺激素異常將影響脂蛋白(α)代謝,從而引起血ApoA以及ApoB水平異常變化。吳曉蘭等[9]對SCH患者應用左旋甲狀腺素替代治療,治療后TC、TG、LDL-C、 ApoA、脂蛋白(α)水平均顯著降低,且水平均顯著降低,且治療前后FT3水平與脂蛋白(α)間呈顯著負相關性,認為甲狀腺激素將影響機體脂蛋白代謝。本研究中,觀察組在常規(guī)治療與中藥六味地黃丸治療的基礎上,加用左旋甲狀腺素替代治療后,TSH水平明顯降低,而FT3及FT4水平明顯提高但仍處于正常范圍內,而對照組僅TSH顯著降低,其余各項指標均無明顯改善,且觀察組的TSH顯著低于對照組。本研究顯示:觀察組患者的治療總有效率為92.86%,較對照組患者的71.43%顯著提高。證實左旋甲狀腺素治療SCH能夠改善患者的TSH及相關激素水平,延緩或逆轉SCH病情進展,療效顯著。治療6個月后,觀察組的TC、TG、LDL-C、APOB均顯著降低,而對照組各項指標進屋明顯改善,組間比較差異顯著,這與郭梁潔等[10]報道一致。證實左旋甲狀腺素替代治療SCH能夠改善患者的血脂水平,從而延緩動脈粥樣硬化以及心血管疾病的發(fā)展進程。治療期間,除1例因服藥發(fā)生惡心嘔吐癥狀外,未見甲亢及肝腎功能異常等,用藥耐受性與安全性均較好。
綜上所述,應用左旋甲狀腺素替代治療SCH能夠提高FT3及FT4水平,降低TSH水平,并可改善血脂代謝,延緩病情進展及并發(fā)癥的發(fā)生,改善臨床預后,無明顯的副作用,安全性較好,值得在臨床中推廣應用。
參考文獻
[1] 曾鳴.左旋甲狀腺素治療亞臨床甲狀腺功能減退的臨床價值分析[J].健康必讀(中旬刊),2013,12(4):294-294.
[2] 田艷娟.左旋甲狀腺素治療亞臨床甲狀腺功能減退的療效及對血脂的影響[J].臨床醫(yī)學,2012,32(2):49-50.
[3] 陳灝珠.實用內科學[M].第10版.北京:人民衛(wèi)生出版社,1997: 1031-1040.
[4] Chen Y,Ying M.Serum thymidine kinase I correlates to clinical stages and clinical reactions and monitors the outcome of therapy of 1 247 cancer patients in routine clinical settings[J].Int J Clin Oncol,2010,15(4):359-368.
[5] 齊寧霞,劉靜,張莉,等.甲減及亞臨床甲減患者的血脂變化研究[J].中國醫(yī)藥指南,2013,11(17):466-467.
[6]徐丹.老年糖尿病合并亞臨床甲減患者與血脂、代謝綜合征的臨床經驗總結分析[J].中國實用醫(yī)藥,2015,10(8):283-284.
[7]Okan-Yildiz B,Yazgan-Aksoy D,Harmanci A, et al.Effects of L-thyroxine therapy on circulating leptin and adiponectin levelsin subclinical hypothyroidism: A prospective study[J].Archives of Medical Research,2013,44(4):317-320.
[8] 陳小燕,成敬鋒,黃湘霞,等.左旋甲狀腺素治療亞臨床甲狀腺功能減退的療效及對血脂水平的影響[J].中國醫(yī)藥科學,2013,3(16):77-78.
[9]吳曉蘭,吳麗君.亞臨床甲狀腺功能減退患者左旋甲狀腺素的臨床應用[J].醫(yī)藥產業(yè)資訊,2006,3(18):13-14.
[10]郭梁潔,楊林林.左旋甲狀腺素治療亞臨床甲狀腺功能減退的療效及對血脂的影響[J].中國現(xiàn)代醫(yī)生,2012,50(34):55-56,58.
(收稿:2015-04-20)
【中圖分類號】R581.2
【文獻標識碼】A
doi:10.3969/j.issn.1000-7377.2016.01.022

