完全前額葉孤立術的手術技術及適應證初探
尹紹雅 金衛蓬 李清云 馮 梅 馮珂珂 邵 翙 張雪青 王世民
1)天津市環湖醫院神經外科 天津 300060 2)天津醫科大學附屬第二醫院神經外科 天津 300060 3)天津市環湖醫院神經內科 天津 300060 4)天津市環湖醫院神經電生理科 天津 300060
·論著·
完全前額葉孤立術的手術技術及適應證初探
尹紹雅1)金衛蓬2)李清云3)馮梅4)馮珂珂1)邵翙1)張雪青4)王世民3)
1)天津市環湖醫院神經外科天津3000602)天津醫科大學附屬第二醫院神經外科天津300060 3)天津市環湖醫院神經內科天津3000604)天津市環湖醫院神經電生理科天津300060
【摘要】目的額葉癲癇致癇灶切除術后有效率低于顳葉癲癇,對于術后無效或復發病例目前仍缺乏有效的治療方法,探討采用完全額葉孤立術解決這一問題的可行性。方法利用尸頭進行前額葉相關術中顯微解剖研究,指出前額葉切開的解剖標志,并對1例致癇灶切除術后無效的額葉癲癇患者施行額葉孤立術,為保證前額葉徹底孤立,在額葉切開的同時離斷前連合和胼胝體前部。結果術后隨訪16個月,雖然病側腦電圖仍偶有類尖波發放,但臨床發作完全停止。結論前額葉孤立術是治療額葉癲癇的有效方法,手術的關鍵是將目標區域即前額葉與腦的其他區域完全離斷,切開前連合和胼胝體前部保證這一目的的實現。
【關鍵詞】額葉癲癇;孤立術;切開術;前連合;胼胝體
目前,藥物難治性額葉癲癇外科治療仍以致癇灶切除術為主,但手術后癲癇發作緩解率較顳葉癲癇低。為減少術后復發或無效的發生,或對于致癇灶較廣泛地存在于一側額葉以及僅能定位在一側額葉但無法確定具體部位的病例,通常手術醫師會選擇前額葉切除術——保留運動區的額葉切除術。但由于切除組織多、手術損失大,術后反應較大、并發癥多,進而造成住院時間長和費用的增多。
大腦半球切開術和半球后象限切開術的結果已經表明,切開術在保留了大多數具有生物活性的致癇區域腦組織的同時,將致癇區域完全孤立于其他皮層區域和腦中央結構之外。以上兩種切開術的術后癲癇控制率可以達到相應的解剖性切除術的效果,同時明顯減少了手術損傷和術后并發癥。目前,對于致癇灶廣泛存在于一側大腦半球或半球后部的頑固性癲癇病例,開展切開術的醫師正在逐漸增多,“多切開,少切除”正在為大家逐步接受[1-4]。文獻[2-9]顯示,切開術已經應用到一側半球、半球后部的顳頂枕葉、顳葉等病例,額葉癲癇尚未見報道。鑒于此,作者在已經成功實施大腦半球切開術和后象限切開術的基礎上[8-9],將“致癇灶孤立”和“多切開,少切除”的概念引入額葉癲癇病例中,對致癇灶切除術術后無效的1例額葉癲癇患者實施了完全額葉孤立術,術后隨訪16個月,癲癇完全停止。本文主要針對手術解剖和技術以及額葉孤立術的適應證進行討論。
1病例報告
患者女,17歲,2013-03-11入院。患者癲癇發作史14 a,3歲開始出現發作,最初表現為易受驚嚇,右側眼瞼跳動、突然抱人等癥狀,7~8次/d。到某三甲醫院癲癇專科就診,診斷為“結節性硬化繼發癲癇”,先后多種抗癲癇藥物,總是最初20余天有效,后發作如初。2008年在某癲癇中心接受“左額葉致癇灶切除術”,術后發作無減少,并且出現精神癥狀、人格改變和游走等。就診時訴發作形式包括突發受驚后抱人、失神發作、繼發強直陣攣發作等,并且出現精神癥狀、易激惹、人格改變,經常會游走甚至走失。入院檢查:生長發育正常,儀容不整,右手(發作時伸入熱水鍋內燙傷)包扎,不合作,注意力不能集中,多動。四肢肌力肌張力正常,病理反射未引出。入院后進行了全面的術前評估,MRI顯示左額開顱術后改變,前額葉不規則蛛網膜下腔擴大及皮層和皮層下異常信號,異常信號范圍較廣達到額葉眶回和直回處。長程視頻腦電監測VEEG,24 h內檢測到10次發作,以過度運動為特征:患者于安靜狀態突然自覺不適,眨眼減少,后呼之不應,頭及身體扭轉由仰臥轉為俯臥位,雙下肢蹬踏樣不自主運動,最長歷時80 s。腦電圖顯示間期為左側顳區導聯頻繁可見長程低中幅2~3 c/s不規則慢波,并可波及至左側各導聯;且可見以左前顳導聯為著的中幅孤立尖波、尖慢波發放;發作期可見以雙側前額顳為著各導聯陣發性低幅30 c/s左右快波,后波幅逐漸升高,波率逐漸減慢至8 c/s左右,后額部導聯雜有中幅尖波、尖慢波,右側為著,左側各導聯呈陣發性2~3 c/s中高幅不規則慢波,左顳波幅較高,并可見頂枕導聯10 c/s左右低中幅α活動。綜合以上結果,診斷為左側額葉癲癇,認為單純病灶甚至擴大病灶切除可能無效,遂于2013-03-18行左側前額葉完全孤立術,即前額葉解剖性切開加胼胝體前部和前連合切開術。
2手術過程
全麻成功后,患者仰臥位,Meifield頭架固定,原額顳部頭皮切口開顱,左額部單側骨瓣開顱,骨瓣內側達中線暴露矢狀竇邊緣。瓣狀剪開硬膜,見硬膜與其下方額葉上中回皮層表面粘連,顯微鏡下分離。見額葉上中回表面膠質增生略稱黃色,質地較韌,以下分步進行:(1)于額上溝中部分離并切開腦溝底部白質進入腦室,于左側腦室室間孔前外側可見突入腦室內室管膜下結節狀腫塊,質地韌邊界不清,呈黃灰色,血運較少,其邊界處可見膠質增生,切除該異常組織送病理檢查,此時可見灰質、內側為縱裂蛛網膜,向下切開灰質可見顱底蛛網膜和臨近的大腦前動脈A1段和視交叉。(2)在腦室內從第一步切口的外側端開始,沿腦室額角向外切開室管膜,在腦室額角最外側處繼續向外切開,經室管膜-白質-灰質,直至其外側的側裂,與腦島環狀溝前溝會合。沿腦室內的室管膜下切口繼續切開白質直到灰質和其下方的蛛網膜,并可見到蛛網膜下方的前顱底骨質結構。(3)于額上溝開始橫行切開額上回中部并向中線方向切開直達縱裂蛛網膜向下直線切開額上回內側面和扣帶回,到達胼胝體水平,此時可見胼周動脈(最好不要切開蛛網膜,以便保護動脈)。在腦室內向前方切開胼胝體前部纖維、并在室間孔前方與第一步的切口匯合。(4)于額上溝切口處向外橫行切開額中回和額下回皮層直到側裂前端,并按照皮層-白質-室管膜方向向深部切開直到左側腦室內。(5)胼胝體和前連合切開。于縱裂前部分開縱裂直至見到胼胝體,后者呈瓷白色發光,于兩條胼周動脈之間用顯微吸引器切開胼胝體,切開時嚴格沿中線進行,向深處可見透明隔腔隙,向前后擴展胼胝體切開長度,切開胼胝體體部前2/3長度,向前切開胼胝體膝部、嘴部,進入透明隔腔并從中線斷開前連合,直至見到視交叉上池。
溫鹽水沖洗腦室及術腔,嚴密縫合硬膜,骨瓣復位,不放引流。分層縫合頭皮關顱。手術中注意不要突破顱底和縱裂蛛網膜,以保護顱底和縱裂組織;盡量保護離斷后額葉的動靜脈血供,使孤立后的腦組織能夠存活。
3結果
術后靜滴丙戊酸鈉和地塞米松3 d。術后順利恢復,因二次手術傷口10 d拆線出院。術后病理為毛細胞星形細胞瘤,常規口服奧卡西平,隨訪16個月,無發作。3個月后復查MRI,可見左側額葉、胼胝體和前連合完全離斷,左側額葉完全孤立(圖1a~c)。頭皮腦電圖顯示,左前額顳部導聯仍偶有少量類尖波,但未向對側傳播。

圖1術后MRI矢狀位、軸位和冠狀位掃描,可見左側前額葉、胼胝體和前連合完全離斷,左側額葉完全孤立,前連合(b)和胼胝體切開(a、c)嚴格沿中線位置進行
4討論
約20%的頑固性局限性癲癇起源于額葉。額葉癲癇發病率低于顳葉癲癇,但由于其一般狀況較顳葉癲癇患者差、發作頻繁(常常一天數次)、部分癥狀可以不明顯而未引起注意,甚至未被診斷為癲癇;發作時常有各種運動性多動癥,易損害軀體等原因,對患者的危害更大。額葉功能復雜,額葉癲癇癥狀復雜多樣,發作期放電可能為雙側,致癇灶定位困難,若缺少結構上的異常,則對涉及額葉,尤其是內側額葉的頑固性癲癇的評估相當困難。相對于顳葉癲癇,額葉癲癇術后效果不佳。
總體來說,額葉癲癇手術后發作控制療效差。目前為止,致癇灶切除術仍是治療額葉癲癇的主要外科手段,額葉癲癇手術效果不如顳葉癲癇,文獻顯示,有病灶額葉癲癇術后緩解率80%,無病灶者為45%;其中外側額葉癲癇術后效果好于內側額葉癲癇。如果致癇灶較廣泛存在于一側額葉,或僅能定位在額葉但無法確定具體部位,或切除術后無效或癥狀復發,通常手術醫師會選擇前額葉切除術——保留運動區的額葉切除術。但由于切除組織多、手術損傷大,使得術后反應較大、并發癥增多,也相應增加了住院時間和費用。
4.1切開術、離斷術和孤立術在癲癇外科中,致癇灶切除術是治療難治性癲癇的主要手段。對于不能進行致癇灶切除術的病例,如雙側半球彌漫性病變,或無結構性病變的患者,或由于致癇灶位于功能區而無法切除者,胼胝體切開術或多處軟膜下橫切術或皮層熱灼術可能會有所幫助[10]。這類手術只是離斷了皮層細胞柱之間的纖維聯系、或聯合纖維以及聯絡纖維,而自皮層向皮層下中樞走行的投射纖維保持完好,通常只能減少發作頻率或減輕發作嚴重程度,所以被認為屬于姑息性手術;對于需要切除大塊腦組織的頑固性癲癇病例,如致癇灶彌漫性位于1個以上腦葉甚至一側半球的病例,將致癇區域完全與其他腦區隔離的手術,如大腦半球切開術和后象限切開術,可以達到與切除術相同的癲癇控制率,但避免了大腦半球切除術或后象限切除術的嚴重并發癥,如腦積水和含鐵血黃素沉積癥等[11]。這種手術將半球內部、兩半球之間以及皮層和皮層下中樞之間的聯系——聯絡纖維、聯合纖維和投射纖維全部離斷,致癇區域雖然仍具有生物活性,但在電生理學上完全與其他腦區斷開,異常的癲癇樣放電向外傳導的通路完全中斷,故稱為孤立術。雖然多數情況下可以通用,但是離斷術只是表明了一種手術技術,切開術是一種廣義的稱謂,而孤立術才能表達真正意義上的“致癇灶孤立”的理念[10]。
大腦半球切開術和大腦半球后象限切開術的結果已經表明,切開術在保留了大多數致癇區域具有生物活性的腦組織的同時,將致癇區域完全孤立于其他腦區和丘腦基底節之外[12]。以上兩種切開術的術后癲癇控制率完全可以達到大腦半球解剖性切除術和后象限解剖切除術的相同效果,同時明顯減少了手術損傷和術后并發癥。目前對于致癇灶廣泛存在于一側大腦半球或半球后部的頑固性癲癇病例,開展切開術正在逐漸增多[1-9],“多切開,少切除”正在為大家逐步接受。目前,開展最多的致癇灶孤立術為大腦半球切開術,后象限切開術報道也在增多,其次還有很少關于顳葉切開術和下丘腦錯構瘤切開術的病例報道[1]。關于額葉癲癇手術,雖有離斷術的報道,但其手術方法是將部分額葉皮層與其下方的白質離斷,手術不進入腦室內,實際上是一種擴大的致癇灶皮層下神經纖維離斷術[13],非真正意義的額葉孤立術。由于目前尚未發現關于額葉孤立術的中英文文獻報道,作者將1例完全前額葉孤立術病例和相關解剖報告報告如上,并分步描述了具體手術方法,以達到將手術標準化的目的,同時也有利于術后效果的統計比較。
4.2術前評估和其他癲癇手術一樣,額葉孤立術術后效果與手術適應證的選擇密切相關。表現為額葉發作的癲癇,可能起源于額葉的發作,也可能是由額葉外致癇灶傳播。由于額葉功能復雜,額葉癲癇癥狀表現復雜多樣,外側額葉癲癇一般發作頻繁,常一天數次,發作時常有各種運動性多動癥,易致軀體損傷。額葉癲癇還可表現為失神以及精神運動性發作,可繼發全面發作。臨床發作特征、腦電圖和影像學結果都指向額葉的難治性癲癇病例是額葉孤立術最好的適應證;術后無效或復發的額葉癲癇也可采用額葉孤立術;另外,對于MRI未發現結構性病灶的額葉癲癇,如藥物治療無效,也是實施完全前額葉孤立術適應證。
4.3手術的解剖考慮孤立術的關鍵是將目標腦區完全與其他腦區離斷。研究顯示,雖然切開術后可以達到與切除術相同的癲癇控制率,且可以避免術后嚴重并發癥,但至今大多數手術醫師仍然寧可選擇切除術而非切開術。一個明顯的原因是,孤立的腦組織需要保留血供以維持其正常代謝[10],且手術野往往較深,增加手術難度和時間;另一個更重要的原因是,如果切開不完全,會留下癇波向外傳導的通路,從而最終影響術后癲癇控制率。根據文獻記載[13]以及作者手術團隊的經驗,盡管術前進行了周密的解剖學研究,手術中也認為切斷了全部的有關神經纖維,但是對于某些特定患者,術后效果仍可能不理想。
所以,切開術最重要的是要完全、徹底地離斷目標區域(致癇區域)和其他腦區的解剖性和功能性(神經電生理)聯系,徹底“孤立”致癇區、阻止癇樣放電的擴散和放大[14]。為達此目的,要求術者具有相應的顯微解剖知識和熟練的手術技巧。接近室間孔附近的切開過程,容易損傷穹窿柱等結構(圖2),從而可能導致術后記憶力受損等并發癥;如果切開不完全則會影響術后癲癇控制效果。術者在離開室間孔的前、外側呈弧形切開室管膜直達顱底蛛網膜,避開穹窿柱等結構,同時加做胼胝體前部和前連合切開,既避免了穹窿柱受損,又可以達到完全孤立額葉的目的。本文術后結果證明,患者記憶力較術前有所提高,雖然病側被孤立的額葉仍偶有類尖波,但患者發作已經完全停止,說明致癇區域已經被完全孤立。和大腦半球后象限切開術一樣,額葉孤立術手術過程可以概括為:(大腦背外側面)皮層-白質-腦室-白質-皮層(腦底面或內側面)(圖3)。完全額葉孤立術皮層切口從額上回中后部開始,在腦表面斜向下方到側裂前端,并與腦島環狀溝前溝匯合(優勢半球側應避開額下回后部)。其他步驟遵循手術過程中描述的順序,最后達到完全孤立額葉的目的。該例患者術后MRI顯示,胼胝體前部和前連合均切開,額葉被完全孤立。
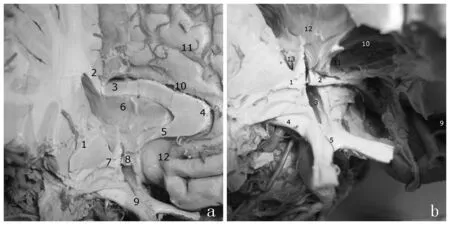
圖2右側三腦室周圍中線結構的相互關系a:胼胝體咀(5)和前連合(7、8)以及腦室和透明隔(6)的關系;b:顯示側腦室(11、13)、三腦室前部(3)、前連合(1、2)以及側腦室顳角(8)的相互關系

圖3皮層及腦室內切開過程a:前額葉皮層切口,在額上中回中部向前外側行進,于額下回處注意保護語言區(黑線標志);b:示意進行左額葉內側和底部切開的腦室內操作步驟和位置,長黑線為整個切開位置,黑箭頭↑↑為切開方向,注意前部切開應在室間孔前外側進行,雙向黑箭頭?分別指向腦室額角和腦島前溝
4.4結論將致癇灶孤立的概念引入到難治性額葉癲癇外科手術中,實施前額葉孤立術是治療額葉癲癇的有效方法,術中既要保持離斷后額葉部分的正常代謝,又要完全隔斷前額葉與其他部分腦組織的電學聯系[10,14],關鍵是將目標區域即前額葉與腦的其他區域完全離斷,切開前連合和胼胝體前部保證了這一目的的實施。
5參考文獻
[1]Massager N,Tugendhaft P,Depondt C,et al.Long-term outcome of surgical disconnection of the epileptic zone as an alternative to resection for nonlesionalmesial temporal epilepsy[J].J Neurol Neurosurg Psychiatry, 2013,84(12):1 378-1 383.
[2]Kovanda TJ,Rey-Dios R,Travnicek J,et al.Modified periinsular hemispherotomy: operative anatomy and technical nuances[J].J Neurosurg Pediatr,2014,13(3):332-338.
[3]Dorfer C,Czech T,Dressler A,et al.Vertical perithalamic hemispherotomy: a single-center experience in 40 pediatric patients with epilepsy[J].Epilepsia,2013,54(11):1 905-1 912.
[4]Bulteau C,Otsuki T,Delalande O.Epilepsy surgery for hemispheric syndromes in infants: hemimegalencepahly and hemispheric cortical dysplasia[J]. Brain Dev,2013,35(8):742-747.
[5]蘇崇德,常鵬飛,于龍.大腦后部離斷術治療難治性癲癇1例臨床分析[J].立體定向和功能性神經外科雜志,2012,25(4):247-250.
[6]關宇光,欒國明,周健.大腦半球離斷術治療兒童難治性癲癇[J].中華神經外科雜志,2012,28(10):994-997.
[7]尹紹雅,馮珂珂,岳偉,等.半球切開術治療頑固性癲癇[J].中華神經外科雜志.2013,29(7):714-718.
[8]尹紹雅,馮梅,李清云,等.大腦半球后象限切開術治療顳頂枕葉癲癇二例并文獻復習[J].中華神經外科雜志,2013,29(12):1 235-1 236.
[9]Sugano H,Nakanishi H,Nakajima M,et al.Posterior quadrant disconnection surgery for Sturge-Weber syndrome[J].Epilepsia,2014,55(5):683-689.
[10]尹紹雅,王世民.神經纖維離斷術治療藥物難治性癲癇[J].醫學綜述,2014,20(5):828-832.
[11]Lew SM,Matthews AE,Hartman AL,et al.Post-hemispherectomy hydrocephalus: results of a comprehensive,muti-institutional review[J].Epilepsia,2013,54(2): 383-389.
[12]Yin SY,Feng KK,Yue W,et al.Posterior quadrantic disconnection maintains the activity of isolated temporal-parietal-occipital nerve tissue: neuroprotective measures in the surgical treatment of epilepsy[J].Neural Regen Res,2014,9(4):447-448.
[13]郭效東,王本瀚,吳艷芝,等.額葉離斷術治療無影像學異常的難治性額葉癲癇[J].中華神經外科雜志,2013,29(5):512-515.
[14]Kim DL,Osburn LL,Cohen Gadol AA.A novel method for confirmation of hemispheric disconnection during hemispherotomy surgery[J].Pediatr Neurosurg,2010,46(1):71-75.
(收稿2015-08-10)
Complete isolation operation of prefrontal lobe: the initial exploration of surgical technology and operative indicators
YinShaoya*,JinWeipeng,LiQingyun,FengMei,FengKeke,ShaoHui,ZhangXueqing,WangShimin
*DeportmentofNeurosurgery,HuanhuHospitalofTianjincity,Tianjin300060,China
【Abstract】Objective The surgical efficiency of frontal lobe epilepsy cases after epileptogenic focal resection were low than that of medial temporal epilepsy ones, furthermore, and there were no practical surgical solution for recurrent cases and invalid cases after resectable surgery. Our study aims at exploring the feasibility of total prefrontal isolation technique to solve this problem. Method We utilized the head of postmortem to study the micro-dissection of prefrontal lobe and indicated the anatomical landmark of the dissection of prefrontal lobe; Additionally, we performed an operation of total prefrontal lobe isolation for one case who had has a invalid surgery of epileptic focus resection. In order to ensure the completeness of prefrontal isolation operation, we broke the anterior commissure and the forepart of corpus callosum at the same time of the dissection of frontal lobe. Results In a 16-month postoperative follow-up, the seizure ceased completely, although still few sharp-like waves sometimes could be seen in the operative area. Conclusion The prefrontal isolation operation is an effective surgical solution in the treatment of frontal lobe epilepsy. The key to this procedure is the complete dissection of prefrontal lobe and other brain areas. And the cutoff of anterior commissure and forepart of corpus callosum promises the successful procedure.
【Key words】Frontal lobe epilepsy; Isolation operation; Dissection operation; Anterior commissure; Corpus callosum
基金項目:天津市衛計委科技攻關項目14KG116
【中圖分類號】R742.1
【文獻標識碼】A
【文章編號】1673-5110(2016)09-0001-03

