微創顱內血腫清除術治療腦出血的療效觀察
鄭 彤
(吉林省人民醫院腦外科,吉林 長春 130021)
?
微創顱內血腫清除術治療腦出血的療效觀察
鄭 彤
(吉林省人民醫院腦外科,吉林 長春 130021)
【摘要】目的 探討微創顱內血腫清除術治療腦出血的臨床療效。方法 選取我院在2013年7月至2014年7月收治的84例高血壓腦出血患者作為研究對象,根據手術方法的不同分為觀察組和對照組,各42例,對照組患者行傳統開顱手術,觀察組行微創顱內血腫清除術,比較兩組患者的臨床療效。結果 觀察組治療后的神經功能缺失評分顯著低于對照組,P<0.05;觀察組的術中出血量明顯少于對照組,手術時間明顯短于對照組,P<0.05;觀察組的治療總有效率、日常生活能力良好率均顯著高于對照組(P<0.05);兩組的并發癥發生率比較無顯著性差異(P>0.05)。結論 與開顱手術相比,微創顱內血腫清除術治療高血壓腦出血的手術時間更短、手術創傷更小、術中出血量更少,臨床應用優勢顯著,值得推廣。
【關鍵詞】高血壓腦出血;微創顱內血腫清除術;開顱手術
高血壓腦出血是臨床常見的高血壓并發癥,其具有較高的致殘率和病死率。隨著社會生活壓力的增加和生活水平的提高,高血壓腦出血的臨床發病率近年來有明顯的上升趨勢,其已經成為了一個世界性的健康問題。近年來,隨著臨床對腦出血發病機制認識的不斷深入及微創技術的不斷進步,微創技術在腦出血治療中的應用也越來越多,微創技術的應用也讓腦出血的臨床療效得到了顯著提高[1]。我院在高血壓腦出血的臨床治療中,應用了微創顱內血腫清除術,并取得了較為理想的效果,報道如下。
1 資料與方法
1.1 一般資料:選取我院在2013年7月至2014年7月收治的84例高血壓腦出血患者作為研究對象,所有患者均符合全國腦血管會議制定的高血壓腦出血診斷標準,并經顱腦CT檢查確診。納入標準:年齡不超過75歲;發病時間不超過72 h;腦實質出血量不少于30 mL,丘腦出血量不低于10 mL;無腦疝形成。排除標準:腦腫瘤出血者;小腦或腦干出血者;蛛網膜下腔出血者;因抗凝劑或血液疾病引起的腦出血者。根據手術方法的不同,將84例患者分為觀察組和對照組(各42例)。觀察組男23例,女19例,年齡45~73歲,平均(56.8±9.8)歲。出血部位:基底節區13例,腦丘10例,腦葉19例。12例破入腦室。出血量40~130 mL,平均(80.6±20.3)mL,高血壓病程2~16年,平均(6.9 ±4.7)年;對照組男22例,女20例,年齡46~74歲,平均(57.0±10.1)歲。出血部位:基底節區15例,腦丘9例,腦葉18例。11例破入腦室。出血量50~140 mL,平均(83.3±19.4)mL,高血壓病程3~20年,平均(7.3±5.1)年。兩組患者的一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法:兩組患者入院后,均予以血壓控制,應用脫水劑降顱壓。對照組患者行傳統開顱手術。觀察組行微創顱內血腫清除術,手術方法:根據CT圖像判斷血腫形態及位置,以最接近和出血量最多的層面確定穿刺深度及穿刺位置。在頭顱表面標記穿刺點,常規消毒和局部麻醉,使用電鉆將血腫碎吸針打入顱內達到血腫邊緣,選用長度適中的YL-1型顱內血腫碎吸針。一邊抽吸一邊轉動針尖側孔進針,將淤血充分抽出直至進入血腫中心。1.25萬單位肝素和500 mL冰生理鹽水混合后,對血腫腔進行反復沖洗,直至沖洗液轉為淡紅色。腔內注射2~4 mL含2萬單位尿激酶的生理鹽水,夾閉2~4 h再開放引流,每隔8 h重復一次該操作。連續沖洗2~3 d后,進行CT復查,一般在術后3~7 d拔針。若發生再出血現象,要立即向血腫腔內注入立止血冰鹽水,待出血控后再引流。
1.3 觀察指標及療效評價:比較兩組患者的術中出血量、手術時間、并發癥發生率、術后4周的神經功能缺損評分、術后12周的生活能力。應用美國國立衛生研究院制定的NIHSS腦卒中量表評估兩組患者手術前后的神經功能缺失程度,并根據神經功能缺失評分減少程度評估手術療效。治療后,神經功能缺失評分降幅>90%,為治愈;46%~90%為好轉;18%~45%為進步;不足18%甚至有增加為無效。治愈+好轉+進步=總有效。日常生活能力分為5級(Ⅰ~Ⅴ級),等級越高,日常生活能力越差,Ⅰ~Ⅲ級為效果良好,Ⅳ~Ⅴ為效果不佳。
1.4 統計學方法:本次研究數據應用統計學軟件SPSS19.0進行處理,計量、計數資料分別以(±s)、%表示,數據比較分別采用t檢驗和χ2檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1 神經功能缺失評分、術中出血量、手術時間比較差異有統計學意義。見表1。
表1 兩組患者的神經功能缺失評分、術中出血量、手術時間比較(±s)

表1 兩組患者的神經功能缺失評分、術中出血量、手術時間比較(±s)
注:*表示與對照組比較,P<0.05
組別 例數 神經功能缺失評分(分) 術中出血量(mL) 手術時間(min)治療前 治療后觀察組 42 43.2±5.6 13.0±8.7* 116.3±35.0* 48.2±6.2*對照組 42 42.7±6.1 22.4±12.6 287.6±75.4 91.8±10.8
2.2 臨床療效組間比較差異有統計學意義(P<0.05)。見表2。

表2 兩組患者的臨床療效比較[n(%)]
2.3 日常生活能力組間比較差異有統計學意義。見表3。
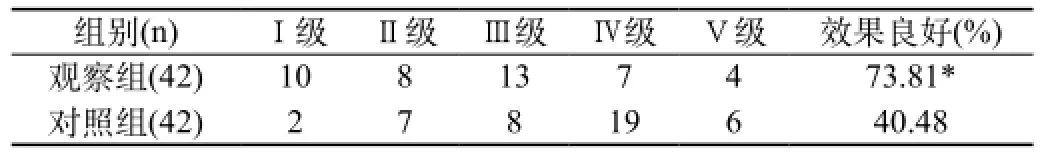
表3 兩組患者的日常生活能力比較(n)
2.4 并發癥:術后,觀察組有2例,對照組有1例發生顱內再出血,肺部感染、顱內感染觀察組各1例,對照組各2例,組間比較無顯著性差異(P>0.05)。
3 討 論
腦出血是一種嚴重的神經系統疾病,致殘率、病死率均較高。臨床治療高血壓腦出血,首要原則就是盡快清除血腫,降顱內壓,避免腦疝形成,降低死亡風險,其次要減少血腫壓迫,降低致殘風險[2]。保守療法對出血量不足30 mL者,主要通過應用脫水劑、止血藥,控制血壓等方法來達到治療目的,具有良好的治療效果,對于出血量較多者,保守治療往往難以奏效[3]。
對于出血量較大的腦出血患者,需行手術治療才能有效清除血腫,改善患者預后。開顱血腫清除術可在直視下徹底清除血腫,以及壞死腦組織,出血控制效果好,同時還可行去骨瓣減壓術,有效解除腦組織壓迫,迅速減壓,但其作為一種開放性手術,具有手術創傷大,術中出血量多等不足,同時對于腦深部血腫,該術式往往難以有效清除[4]。微創顱內血腫清除術是治療腦出血的一項新技術,其治療原理是使用YL-1型顱內血腫粉碎穿刺針,經電鉆送入顱內血腫處,建立血腫清除硬通道,然后使用生化酶技術和血腫粉碎器對固態血腫進行液化,最后經針腔排出,最終達到清除血腫的目的[5]。該術式應用了生化酶血腫液化技術液化血腫,而不是進行機械性破碎,所以治療過程中不會損害鄰近腦組織,迅速將血腫清除,降低顱內壓的同事,保持顱內壓的平穩性。
本次研究結果顯示,應用微創顱內血腫清除術的觀察組在術中出血量、手術時間、總有效率、神經功能缺失評分、并發癥、日常生活能力等方面均顯著優于應用開顱手術的對照組,P<0.05。這也證實了微創顱內血腫清除術具有手術時間短、并發癥少、創傷小、并發癥少、神經功能恢復好等優點[6]。
綜上所述,與開顱手術相比,微創顱內血腫清除術治療高血壓腦出血的手術時間更短、手術創傷更小、術中出血量更少,臨床應用優勢顯著,這是治療高血壓腦出血的一種新的手術方式,值得在臨床推廣。
參考文獻
[1] 翟安林,袁淼,茍志勇,等.亞低溫療法輔助顱內血腫清除術治療腦出血對患者血清炎性因子水平及其預后的影響[J].山東醫藥,2014,54(3):68-70.
[2] 黃杰,張斌,李志強,等.微創鉆孔顱內血腫清除術治療高血壓性腦出血50例療效觀察[J].山東醫藥,2011,51(43):64-65.
[3] 施群力,鄭紅艷,蔡震文,等.80歲以上腦出血患者接受微侵襲顱內血腫清除術療效分析[J].中西醫結合心腦血管病雜志,2012,10(2):248-249.
[4] 李曉光.微創血腫清除術治療高血壓腦出血腦疝形成的療效觀察[J].中國醫藥,2013,8(z1):37-38.
[5] 周曉潔,張永梅,張萍,等.錐顱微創顱內血腫清除術配合中藥保留灌腸治療高血壓腦出血的護理[J].中國中醫急癥,2011,20(5): 852-853.
[6] 崔玉紅.顱內血腫清除術治療高血壓腦出血臨床分析[J].河北醫藥,2010,32(8):976-977.
中圖分類號:R743.2
文獻標識碼:B
文章編號:1671-8194(2016)03-0172-02

