減肥手術對骨密度的影響
張創標 馮烈* 楊景哥 王存川
1. 暨南大學附屬第一醫院內分泌科,廣東 廣州 510630 2. 暨南大學附屬第一醫院微創外科,廣東 廣州 510630
隨著社會經濟的發展及人民生活習慣的改變,肥胖癥在全球范圍內廣泛流行,世界衛生組織已經把肥胖列為威脅健康的第五大危險因素,一項薈萃分析共納入了89個相關研究資料指出[1],超重和肥胖與2型糖尿病、癌癥、心血管疾病等疾病發生率密切相關,保持正常的體重可以預防未來重大疾病的負擔。我院王存川教授在2004年完成了國內首例胃旁路術[2],由于療效突出,肥胖的外科治療方法經過多年的發展逐漸被人們認識及接受,特別是胃腸道改建手術不僅可以短期內明顯減輕體重,而且還能改善肥胖引起的并發癥,甚至能夠治愈2型糖尿病[3,4]。但減肥術后骨密度的改變國內甚少報道,本研究利用DXA測量骨密度,主要觀察腹腔鏡下胃旁路術(laparoscopic roux-en-y gastric bypass,LRGBP)及腹腔鏡下袖狀胃切除術(laparoscopic sleeve gastrectomy,LSG)后早期骨密度的改變情況。
1 材料和方法
1.1 研究對象
1.1.1入選標準:入選2011年至2014年在暨南大學附屬第一醫院接受腹腔鏡減肥手術的超重肥胖患者,手術適應癥[3]為有以下①~③之一并且具備④~⑦:①出現與脂肪堆積過多有關的代謝紊亂,如2型糖尿病、血脂異常、心血管疾病、脂肪肝、阻塞性睡眠呼吸暫停低通氣綜合征等,并且預期通過減輕體重可以有效改善。②腰圍:男≥90 cm,女≥80 cm;血脂異常:空腹甘油三酯≥1.70 mmol/L;和(或)空腹血高密度脂蛋白膽固醇:男<0.9 mmol/L,女<1.0 mmol/L。③在正常情況下,連續5年以上BMI≥32 kg/m2(不包括懷孕等特殊情況)。④年齡≥16歲并且≤65歲。⑤非手術減肥治療的療效不理想。⑥無酒精或精神藥物等物質依賴性,無嚴重的精神行為障礙或智力缺陷。⑦得到病人及家屬的知情同意和配合。
1.1.2排除標準:①繼發性肥胖,如:Cusing綜合征、甲狀腺功能減退、多囊卵巢綜合征、垂體功能減退、下丘腦性肥胖、泌乳素瘤等;②有嚴重的心、肝、腦、腎等重要臟器伴發疾病,不能耐受手術;③具有腹腔鏡手術禁忌證:腹內粘連、腹內感染,不能耐受全麻或氣腹,嚴重出血傾向,膈疝等;④病情復雜,估計手術難度大,手術風險高。
1.2 研究方法
1.2.1術前記錄患者臨床基本資料:聯系方式、聯系地址、年齡、性別、生長發育史、高血壓病史、糖尿病史、心腦血管病史、家族史、既往史等。
1.2.2術前檢測基線觀察指標:①簡易人體測量參數:身高、體重、BMI、腰圍。②骨密度測量:采用美國GE公司Lunar Prodigy DXA骨密度儀(GE Healthcare,Madison,WI),通過雙能X線吸收測定法(DXA)測量身體組織成分,同時使用Prodigy enCORE軟件分析以下數據:全身骨礦鹽含量(bone mineral conten,BMC)、全身骨密度(bone mineral density,BMD)、腰椎(L1-L4腰椎)骨密度、雙側髖部骨密度等。
1.2.3手術干預:所有入選的肥胖患者主要采用以下兩種手術方式:(1)腹腔鏡下胃旁路術(laparoscopic roux-en-Y gastric bypass,LRGBP):手術方法是先將胃切成兩部分,即近端的小囊胃和遠端的殘端胃,然后游離并切斷空腸,遠端空腸與近端胃吻合,近端空腸與距胃空腸吻合口遠端空腸壁行端側吻合。其適應癥有以下①、②之一: ①BMI≥40 kg/m2;②BMI在28~40 kg/m2之間,但是有2種以上代謝性疾病(如2型糖尿病、糖耐量異常、高尿酸血癥、血脂紊亂、陣發性睡眠呼吸暫停低通氣綜合征等)。(2)腹腔鏡下袖狀胃切除術(laparoscopic sleeve gastrectomy,LSG):手術方法是在保留幽門以上一部分胃竇的基礎上沿胃小彎方向切除大部分的胃,使殘留的胃呈“管狀”,減少胃的容積。除胃旁路術患者外,其余患者行袖狀胃切除術。
1.2.4隨訪復查:接受手術治療后,通過登記的聯系方式電話隨訪患者的治療情況,4~6月后要求患者返院再次復查基線觀察指標,其中包括簡易人體測量參數、骨密度測量等。
1.3 統計學處理
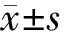
2 結果
2.1 減肥手術前患者的臨床基本資料
所有肥胖患者、LRGBP患者和LSG患者的臨床基本資料如表1所示。

表1 減肥手術前的基本資料Table 1 The basic data before bariatric surgery
注:OSAHS(obstructive sleep apnea hypopnea syndrome):阻塞性睡眠呼吸暫停低通氣綜合征
2.2 減肥手術前后體重、BMI、腰圍及骨密度的比較
減肥手術前后體重、BMI、腰圍及骨密度的比較,經配對t檢驗(見表2),所有患者減肥手術后體重、BMI、腰圍、全身骨密度、髖部骨密度均有明顯降低,差異有統計學意義(P<0.05),但全身骨礦鹽含量、腰椎骨密度無明顯差異(P>0.05);LRGBP中全部觀察指標手術前后對比與所有患者相同;LSG中全身骨礦鹽含量降低(P<0.05),而全身骨密度、腰椎骨密度、髖部骨密度無明顯降低。

表2 減肥手術前后體重、BMI、腰圍及骨密度的比較Table 2 The comparison of weight, BMI, waist circumference, and BMD before and after bariatric surgery
注: BMC(bone mineral content),全身骨礦鹽含量;TBMD(total bone mineral content),全身骨密度;LBMD(lumbar bone mineral content),腰椎骨密度;HBMD(Hhip bone mineral content),髖部骨密度;當P<0.05時,P值以黑體標注
3 討論
骨組織是人體重要組織,賦予人體的基本形態,起到支撐體重、保護內臟、協助運動等功能。有研究[5]提示超重患者BMD較正常人高,而且18歲以后的成人隨著體重的增加BMD也相應升高。這便引起了人們對于體重減輕后骨量變化的猜想。早在上世紀80年代,Krolner等[6]就證明了胃切除術(gastroplasty)在肥胖患者中會造成骨質疏松并懷疑與體重的下降有關。自從減肥手術的盛行,體重的急劇下降究竟對肥胖患者骨密度有何影響一直備受關注。綜合目前一些國外研究結果表明[7-9],無論是非手術還是手術減肥療法,在體重下降的同時均不同程度降低骨密度。然而肥胖患者體重下降后骨量減少的原因并未完全闡明,考慮可能與下列因素有關:①術后體內胰島素、性激素、瘦素、脂聯素等激素變化有關[10-12];②由于手術后胃腸道吸收障礙導致維生素D及鈣的缺乏,特別是吸收減少型減肥手術(如LRGBP、BPD等)[7],而在本研究中吸收減少型減肥手術LRGBP似乎比限制攝入型手術 LSG更容易出現骨密度下降;③手術后骨轉換活躍,骨吸收強于骨形成,從而導致骨量減少,相應BMD下降[7];④從生物力學的角度分析,隨著體重的減輕,骨細胞感應機械負荷的改變而作出機械力學調整[13]。
在本研究中,所有患者全身骨密度、髖部骨密度有明顯下降,但是全身骨礦鹽、腰椎骨密度均未見明顯減低。LRGBP組全身骨密度、髖部骨密度有明顯下降,LSG組全身骨礦鹽有明顯下降。雖然BMC在LRGBP組中升高無統計學意義,在LSG組中下降并有統計學意義,而LRGBP組減重效果優于LSG組,但有文獻指出體重指數的改變與骨量的改變并無明確的相關關系[14]。盡管LRGBP組BMC術后提高,但TBMD顯著下降,而LSG組BMC術后顯著下降,TBMD卻無明顯下降,一定程度上可能由于減重后局部軟組織的改變伴隨骨面積的改變,甚至有文獻報道骨面積的改變可高達10%[14,15]。盡管個別區域骨密度有降低,但個別區域骨密度無明顯下降,本研究在這方面的研究結果與其他研究結果有共同點也有矛盾點,可能有以下影響因素:①本研究術后大部分患者均一直長期口服維生素D及鈣等制劑;②本研究中患者大部分為年輕患者(本研究中有20例患者≤30歲),而骨量一般在青春發育期逐漸增加,約在30歲左右達到骨量峰值。以往也有些研究發現減肥術后骨密度不減少甚至增加,其入選患者都是比其他相應研究的患者年輕[16,17];③測量部位的軟組織厚薄對DXA骨密度測量值有一定影響,DXA在超重肥胖患者中的應用存在一定爭議[18];④目前對于減肥手術后骨密度的分析大部分研究多為術后1年左右,尚無足夠研究證明減肥術后復查時間與骨量的變化關系,而本研究中大部分患者的復查時間為6月內,但從另一方面本研究提示在減肥術后早期骨密度就有下降趨勢。因此,結合本研究及大多數研究結果,減肥術后伴隨體重的下降,骨量甚至在早期就可能有減少趨勢,對于減肥手術后患者應該注意定期監測骨密度變化,必要時補充維生素D及鈣等制劑,但具體的補充劑量至今無定論。目前尚需要長時間的多點研究分析以了解骨密度的變化規律,這樣的研究結果可能意義更大。
綜上所述,腹腔鏡下胃旁路術及腹腔鏡下袖狀胃切除術后,體重、BMI、腰圍均明顯減少,術后骨密度早期可能就有逐漸減少的趨勢。因此,腹腔鏡下胃旁路術及袖狀胃切除術都是有效的減肥術式,在減重的同時應注意骨密度的保護。

