不同術式對重癥對沖性顱腦損傷術后對側血腫厚度及中線位移程度的影響
屈 波 牛立堂 朱金華 劉常權
冀中能源邢臺礦業集團總醫院神經外科 邢臺 054000
?
不同術式對重癥對沖性顱腦損傷術后對側血腫厚度及中線位移程度的影響
屈 波 牛立堂 朱金華 劉常權
冀中能源邢臺礦業集團總醫院神經外科 邢臺 054000
目的 觀察不同術式治療對沖性顱腦損傷對側血腫厚度及中線位移程度的影響。方法 選取2011-07—2013-09在我院診治的90例重癥對沖性顱腦損傷患者,按隨機數字表法分為Ⅰ、Ⅱ、Ⅲ 3組各30例,分別給予額顳部單側血腫清除聯合去骨瓣減壓術、額顳部雙側血腫清除聯合單側或雙側去骨瓣減壓術和先行受傷部位硬膜外血腫清除術,3組即可或稍后行對側硬膜外清除術,比較3組對側血腫厚度及中線位移程度。結果 治療后3組的GSC評分、對側血腫厚度及中線位移程度均較治療前明顯改善(P<0.05),組間比較,Ⅰ、Ⅲ組GSC評分較Ⅱ組明顯升高(P<0.05),Ⅰ、Ⅱ組對側血腫厚度及中線位移程度與Ⅲ組相比改善程度明顯下降(P<0.05)。結論 臨床應用不同術式治療對沖性顱腦損傷均可不同程度的改善血腫厚度和中線位移,對受傷部位硬膜外血腫先行清除可取得更好效果。
對沖性顱腦損傷;血腫厚度;中線位移程度;硬膜外血腫
重癥對沖性顱腦損傷多是由外力對枕、顳部造成的著力減速性的傷害,屬于顱腦損傷的范疇,較單純的顱腦損傷危害大,且損傷部位多,在臨床上有高致死及致殘率,主要表現為硬膜外及硬膜下血腫、腦挫傷、顱骨骨折和腦內淤血等[1]。重癥對沖性顱腦損傷患者需及時的清除血腫并回復骨折,但手術治療存在較大的難度,且術后極易有殘留、復發,需要二次開顱,風險較大,因此目前尚無完全統一的手術方法。我院通過對臨床常用術式進行研究,以探討不同術式的臨床效果,現報告如下。
1 資料方法
1.1 一般資料 選取2011-07—2013-09在我院診治的90例重癥對沖性顱腦損傷患者,男67例,女23例;年齡16~65歲,平均(39.2±7.2)歲;病程0.5~8 h,平均(5.2±1.4)h;交通事故傷41例,打擊傷29例,墜落傷20例;CT檢查中線位移0~1 cm 59例,中線位移>1 cm 31例;血腫量<50 mL 47例,≥50 mL 43例。隨機分為Ⅰ、Ⅱ、Ⅲ3組各30例,3組一般資料無明顯差異(P>0.05),具有可比性。
1.2 納入排除標準 納入標準:(1)患者經詳細檢查確診,受傷部位及原因明確,CT檢查中線位移程度及血腫量等明確;(2)經評估符合手術治療要求,不伴較嚴重的并發癥及并發癥;(3)所選術式經臨床研究認證,不違背倫理道德,患者家屬知情同意。排除標準:(1)患者伴較嚴重的內分泌、器官衰竭性病變,如肝腎衰竭等,不符合手術條件;(2)不能配合試驗,或者要求選擇其他手術方式者;(3)在手術過程中病情加重,對研究結果有影響者。
1.3 研究方法 所有患者均給予雙側氣管插管,全身麻醉。Ⅰ組先行單側額顳部血腫清除和去骨瓣減壓術,即刻行顱腦CT檢查給予第2次開顱手術行對側硬膜外血腫清除術;Ⅱ組先行額顳部雙側血腫清除聯合單側或雙側去骨瓣減壓術,即刻行顱腦CT檢查給予第2次開顱手術行對側硬膜外血腫清除術;Ⅲ組先行受傷部位硬膜外血腫清除術,即刻行顱腦CT檢查給予第2次開顱手術行對側硬膜外血腫清除術。術后對于年老體弱,腦疝發生時間較長,或伴發腦傷較為嚴重的患者,即使腦疝回復,意識障礙尚需持續一段時間,需在家屬知情同意的情況下及時給予氣管切開術;繼發腦干受損較為嚴重的患者,術后體征如不能有效維持平穩,需給予低溫治療并人工呼吸機幫助呼吸;重癥患者,在條件允許的情況下最好入住ICU,對其行全方面的監護[2]。手術需遵循的原則為:對于繼發腦疝側的病變要優先處理;未出現繼發腦疝的患者首先考慮其中線發生移位的方向,根據病情發展對發展最為顯著的一側病變優先處理;若病情發展雙側無差異,則需對出現硬膜外血腫的一側進行處理;手術中盡量縮短時間,若患者在術中發生顱壓增高或腦組織膨出等,術后馬上帶氣管插管CT檢查,根據患者腦挫裂傷及對側血腫情況行對側血腫清除術[3-4]。
1.4 觀察指標 觀察3組治療前后的Glasgow昏迷評分(GCS)、對側血腫厚度及中線位移情況,并進行組間比較。GCS是評定患者神經功能情況的一種方法,主要包括睜眼、運動和語言三項反應,三者評分相加即可反應患者意識障礙的程度,最高15分,表示患者意識清醒,<8分為昏迷,最低3分,分數越低代表患者的意識障礙越嚴重[5]。

2 結果
2.1 GSC評分比較 治療前3組GSC評分比較無明顯差異(P>0.05,t=0.066),治療后3組GSC評分均較治療前有明顯升高(P<0.05,t=6.056),組間比較,Ⅰ、Ⅲ2組GSC評分無明顯差異(P>0.05,t=1.247),Ⅰ、Ⅲ2組GSC評分升高程度明顯高于Ⅱ組,差異有統計學意義(P<0.05,t=7.351)。見表1
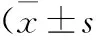
表1 3組治療前及治療后1、3、7 d時GSC評分比較,分)
注:與治療前比較,▽P<0.05,與Ⅱ組比較,△P<0.05
2.2 對側血腫厚度及中線位移情況比較 治療后3組對側血腫厚度及中線位移程度均較治療前有明顯改善(t=6.832,P<0.05),組間比較,Ⅰ、Ⅱ組的改善程度無明顯差異(P>0.05,t=0.042),Ⅲ組的對側血腫厚度及中線位移程度較Ⅰ、Ⅱ組明顯改善,差異有統計學意義(t=7.222,P<0.05)。見表2。

表2 3組治療前后對側血腫厚度及中線位移情況比較
注:與治療前比較,①P<0.05,與Ⅲ組比較,②P<0.05。
3 討論
重癥對沖性顱腦損傷一般是顱腦損傷復合頭皮、顱骨、腦損傷共同存在,危險系數高,其術后對側著力部位血腫和腦內出血時十分危急的并發癥,對患者預后有直接的不良影響,極易引起腦實質的再次壓迫,腦干擺動,從而加重腦干功能傷害,延長患者的術后昏迷時間,嚴重的可導致患者植物生存甚至是死亡[6]。因此,在臨床治療中,減輕甚至是避免繼發性血腫引起的大腦半球、腦干二次傷害是我們醫學工作者繼續解決的重要問題。
因重癥對沖性顱腦損傷發生時血腫、挫傷的部位及病情程度不同,目前對于手術的規范性尚無完全的統一,血腫的進展程度也對手術方法的選擇有重要影響。硬膜外血腫是有骨折處板障、硬腦膜血管破裂等出血引起,且硬腦膜和顱骨并不能完全緊密結合,存在腔隙,出血后進行性加快,硬膜外血腫的發展較為迅速;硬膜下血腫是由腦表面軟膜血管以及挫裂組織內發生破裂的血管出血而來,因受到局部水腫以及血腫的擠壓,產生壓迫力,相對而言容易止血,因此發展緩慢[7-8]。
重癥對沖性顱腦損傷手術方法的選擇,對患者的治療效果及預后十分重要,雖然手術指南中要求我們應先根據占位效應顯著側病變開始手術,但也應根據患者自身的情況,充分考慮血腫及挫傷的發展程度,選擇合理的手術方法。本研究中選擇的三種術式是臨床常用的手術方法,研究結果顯示,組間比較,Ⅰ、Ⅲ2組的GSC評分較Ⅱ組明顯升高(P<0.05),這說明雙側額顳部開顱術相較于單側手術預后較差,這與雙側開顱手術時間延長,顱腦損傷范圍增大有關,Ⅰ、Ⅲ2組的GSC評分無差異,說明優先處理額顳部或顳枕部血腫皆可取得有效治療。Ⅰ、Ⅱ組的對側血腫厚度及中線位移程度與Ⅲ組相比改善程度明顯下降(P<0.05),這說明進行硬膜外血腫清除術對患者的腦挫裂傷及中線結構的位移影響最小,且其GSC評分改善程度也較明顯,可作為一些特殊性重癥對沖性顱腦損傷患者的合理手術方法。
綜上所述,重癥對沖性顱腦損傷二次開顱手術十分常見,選擇不同的手術方法可對對側血腫厚度和中線位移程度進行有效的改善,對于硬膜外血腫進行有限處理效果可能會更好,對患者的預后有積極作用。
[1] 郭耀東,曹亮.標準外傷大骨瓣開顱內外減壓治療對嚴重對沖性顱腦損傷患者預后的改善作用[J].中國實用神經疾病雜志,2013,16(14):58-59.
[2] 雷尚國,黃國濤,孟慶鋒,等.不同手術方法治療重型對沖性顱腦外傷的療效觀察[J].中國實用神經疾病雜志,2013,16(9):31-33.
[3] 朱志峰.外傷大骨瓣開顱減壓術治療對沖性重型顱腦損傷的療效及預后評價[J].中國實用神經疾病雜志,2012,15(22):15-17.
[4] 郭永祥,孫霞.三種術式對重癥對沖性顱腦損傷術后對側血腫厚度及中線位移程度的影響[J].海南醫學院學報,2015,21(5):667-669.
[5] 王罡,陳思彤.重型對沖性顱腦損傷手術方法分析[J].中外醫療,2014,33(34):117-118.
[6] 陶英群,李智勇,許峰,等.重癥對沖性顱腦損傷的手術方式選擇與效果對比[J].中國醫藥導報,2013,10(28):37-39.
[7] 劉登賢.不同手術方法治療重型對沖性顱腦外傷的療效觀察[J].中外醫療,2014,33(13):109-110.
[8] 林波,鄧紅燕,劉敏.重型對沖性顱腦損傷的手術方法研究[J].中國醫藥指南,2014,12(33):97-98.
(收稿2015-11-23)
R651.1+5
B
1673-5110(2016)20-0085-02

