重型顱腦損傷并發急性腎損傷患者NGAL和CysC水平變化及診斷價值
楊美平
河北平山縣人民醫院重癥醫學科 平山 050400
?
重型顱腦損傷并發急性腎損傷患者NGAL和CysC水平變化及診斷價值
楊美平
河北平山縣人民醫院重癥醫學科 平山 050400
目的 研究重型顱腦損傷并發急性腎損傷(AKI)患者中性粒細胞明膠酶相關脂質運載蛋白(NGAL)和血清胱抑素C(CysC)水平的變化及診斷意義。方法 選取我院76例重型顱腦損傷合并AKI患者,采用雙夾心抗體ABC-ELISA法檢測NGAL,免疫散射比濁法檢測CysC,并與正常體檢者進行比較,同時分析不同分期急性腎損傷患者及不同生存結局患者NGAL和CysC水平。結果 AKI患者NGAL、CysC水平均顯著高于正常組,隨分期上升均呈遞增趨勢,各組間比較差異均有統計學意義(P<0.05);76例中死亡18例,存活58例,死亡患者NGAL、CysC水平分別為(1.52±0.51)μg/L、(2.96±0.92)mg/L,顯著高于存活患者的(3.95±1.10)μg/L、(5.87±2.03)mg/L。結論 重型顱腦損傷患者NGAL和CysC表現為異常上升,且隨AKI分期發生改變,可作為預后的預測因子。
NGAL;CysC;重型顱腦損傷;急性腎損傷
重型腦損傷為臨床常見急危重癥,致死率達30%~60%[1],除顱內損傷本身傷情外,其并發急性腎損傷、全身感染或多器官功能障礙綜合征等同為影響預后的危險因素。重型顱腦損傷合并AKI患者診斷難度較高,以往認為血清肌酐及尿量可靠性較高,但重型顱腦損傷患者受非腎性因素影響較大,如手術、藥物等,因此,上述指標特異性降低,急需尋求更為準確的診斷指標[2]。近年發現的幾種AKI生物標志物用于診斷急性腎損傷的效果已得到認可,主要包括CysC與NGAL,為研究兩者在重型顱腦損傷合并AKI中診斷的可行性,本次研究對我院76例患者進行相關檢驗,現報告如下。
1 資料與方法
1.1 一般資料 選取我院2011-08—2014-11收治的76例重型顱腦損傷合AKI患者為研究對象,男43例,女33例,年齡24~61(52.16±7.58)歲。另選同期正常體檢者30例為正常組,男19例,女11例,年齡23~58(53.13±7.42)歲;排除合并嚴重感染、乙肝相關腎炎、糖尿病腎病、狼瘡性腎炎及腫瘤相關腎疾病者。2組性別、年齡等基線資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 檢測方法 空腹抽取肘靜脈血5 mL,保存至真空采血管內,4 000 r/min離心2 min,分離上清,于-20 ℃保存待檢。NGAL檢測:雙夾心抗體ABC-ELISA法檢測,試劑由武漢博士德公司提供。洗滌液:將20 mL洗滌液與450 mL蒸餾水相溶,配制為470 mg洗滌液;顯色液:顯色液A、B于使用前15 min等量混合;校準液RD5-24:校準液原液20 mL加入蒸餾水80 mL,配制為100 mL稀釋液:標準品配置:加入1 000 mL蒸餾水標準品濃縮液內,配制為100 ng/mL標準品原液,后準備7個EP管,第1個管中加入100 ng/mL 100 μL原液,后將900 μL RD5-24液體加入1管內并混勻,第2管內加入第1管500 μL液體,后將500 μL RD5-24液體于2管內,重復上述操作,后配置成為10、5、2.5、1.25、0.625、0.312、0.156 ng/mL的管標準品。檢測過程:在室溫下將試劑盒放置15~20 min,沒孔加入100 μL樣品稀釋液RD5-24,第1孔為空白孔,2~8孔內加入標準品,剩余孔為尿液樣品,每孔內加入50 μL,將板蓋上,于2~8 ℃環境內反應2 h,完成后用洗滌液將每孔洗滌4次,后使其干燥,在每孔內加入200 μL NGAL抗體結合液,將蓋子蓋好后2~8 ℃反應2 h,后洗滌4次,每孔內加入200 μL顯色液,注意在避光室內下進行,反應30 min,每孔內加入50 μL終止液,30 min內在450 mm波長的酶標儀內讀取孔內OD值,將OD作為縱坐標,標準品為橫坐標做曲線圖,根據OD值找出濃度范圍。CysC檢測:采取Behring免疫散射比濁法檢測,試劑購自北京嘉鴻生物科技有限公司,嚴格依照說明書進行。
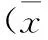
2 結果
2.1 不同分期AKI患者NGAL和CysC水平比較 隨著AKI分期NGAL、CysC均呈遞增趨勢,AKI患者兩項水平顯著低于正常值,且不同分期AKI患者組間比較差異有統計學意義(P<0.05)。見表1。
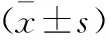
表1 不同分期AKI患者NGAL和CysC水平比較
注:與Ⅰ期比較,①P<0.05;與Ⅱ期比較,②P<0.05;與Ⅲ期比較,③P<0.05
2.2 NGAL和CysC對AKI死亡事件發生的判斷 76例患者中死亡18例,存活58例;死亡患者NGAL、CysC水平顯著高于存活患者。見表2。
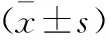
表2 NGAL和CysC對AKI死亡事件發生的判斷
3 討論
重型顱腦損傷合并AKI近年發病率明顯上升,可進展為嚴重腎損傷,病死率高達40%,以往多采用血肌酐等指標進行檢測,但敏感性較低,且非腎因素對其水平影響較大,易出現漏診或誤診[3],故尋找替代指標對患者病情回歸及預后有重要的臨床意義。
NGAL是脂質運載蛋白家族成員,分子量25 u,以共價鍵結合于中性粒細胞明膠酶,通常在肝臟、結腸、腎臟中表達,但表達水平極低,如機體發生炎癥或上皮細胞受損時NGAL被誘導則表達升高,多高表達于腎小管,同時可誘導腎小管間質中浸潤的中性粒細胞凋亡,可抑制炎性細胞對腎臟組織的損傷[4-5]。動物學研究顯示,微陣列基因表達譜分析檢測NGAL最為穩定和及時,且NGAL診斷AKL敏感度為90%,特異性則可達到99.5%[6-7]。患者發生重癥顱腦損傷或急性腎損傷時,以ELISA法檢測NGAL可在血液及尿液中獲得較高水平表達[8]。
CysC為半胱氨酸蛋白酶抑制物家族成員,其水平通常較為恒定,受影響因素少,如年齡、性別、炎癥等均對其無明顯影響,因此特異性較高。CysC經腎小球濾過,而腎小球不分泌CysC,人體只有腎臟對循環中CysC進行清除[9]。眾多研究顯示,腎臟出現損傷后,CysC異常改變時間較血肌酐變化更早,提前1~2 d[10],且隨損傷程度加重不斷增高。因此,CysC較血肌酐在短時間內對輕、中度腎損傷的診斷價值更高[11-12]。
本次研究中重型顱腦損傷合并AKI患者NGAL及CysC水平顯著高于正常組,且Ⅲ期組明顯高于Ⅰ期組、Ⅱ期組,死亡患者NGAL及CysC明顯高于存活患者,表示NGAL及CysC可用于評估急性腎損傷病情程度,可作為死亡預測因子。
綜上,NGAL和CysC診斷重型顱腦損傷合并AKI效果顯著,具有較高的臨床應用價值。
[1] 吳家玉,熊冠澤,丁福全,等.血清胱抑素C和尿NGAL聯合檢測在急性腎損傷病情評估及預后中的價值[J].中山大學學報:醫學科學版,2014,35(1):152-155.
[2] 張石珠,楊敬偉,陳憲典,等.急性腎損傷患者血清胱抑素-C及尿NGAL水平的變化及其臨床意義[J].現代生物醫學進展,2012,12(15):2 943-2 945.
[3] 徐磊,徐曉萍,應春妹,等.NGAL在成人心臟術后急性腎損傷中的早期應用價值探討[J].檢驗醫學,2014,17(2):139-142.
[4] 陸任華,嚴玉澄,車妙琳,等.腎科醫生會診時的生物學標志物水平對預測急性腎損傷患者預后的價值[J].中華腎臟病雜志,2013,29(3):163-168.
[5] 李冰心,周小兵,楊林,等.白細胞介素18、中性粒細胞明膠酶相關脂質運載蛋白和血清胱抑素C在呼吸衰竭合并急性腎損傷中的變化[J].臨床腎臟病雜志,2014,14(3):146-150.
[6] 劉亞紅,苑麗華.尿沉渣聯合尿KIM-1、NGAL在診斷原發性腎臟病合并急性腎小管間質病變中的意義[J].國際泌尿系統雜志,2015,35(2):176-179.
[7] 楊欣悅,錢傳云.胱抑素C對急性腎損傷早期診斷價值及與臨床預后的關系[J].中國老年學雜志,2015,24(2):391-393.
[8] 何敏,桑曉紅,劉健,等.血清胱抑素C在多發性軟組織挫傷患者急性腎損傷早期診斷中的應用[J].腎臟病與透析腎移植雜志,2013,22(1):10-14.
[9] 萬志紅,王建軍,謝國明,等.血清胱抑素C對慢加急性肝衰竭患者腎損傷的早期診斷意義[J].臨床肝膽病雜志,2014,18(7):666-669.
[10] 王久勝,李振彪.血肌酐、尿量及胱抑素C在病毒感染致兒童急性腎損傷中的診斷意義研究[J].中國醫師進修雜志,2013,36(22):32-34.
[11] 賈洪艷,李家瑞.生物學標志物在膿毒癥腎損傷中的診斷價值[J].中華急診醫學雜志,2015,24(2):151-154.
[12] 郭建中,李大連,程智廣,等.冠狀動脈旁路移植術后急性腎損傷患者尿液CysC和KIM-1的變化及臨床意義[J].臨床和實驗醫學雜志,2014,19(17):1 441-1 444.
(收稿2015-10-23)
R651.1+5
B
1673-5110(2016)19-0110-03

