前路前段玻璃體切除術治療青光眼白內障聯合術后的惡性青光眼
張影影,張立貴,綦躍勤
?
·臨床報告·
前路前段玻璃體切除術治療青光眼白內障聯合術后的惡性青光眼
張影影,張立貴,綦躍勤
?METHODS: Retrospective analysis. A total of 16 eyes of 14 patients with malignant glaucoma who had a history of cataract phacoemulsification removement +IOL combined with trabeculectomy (Phaco+IOL+Trab) were selected from Jun.2010 to Jun.2015 in our hospital. Due to ineffective conservative treatment, they were performed anterior segment vitrectomy. Through a clear corneal incision, iris retractor exposed 6 o’clock position of artificial crystal complex edge. Anterior and posterior capsular part resection combined with the corresponding parts of the anterior vitreous resection were performed.
?RESULTS: All patients were followed up for 12mo, all cases were successful in anterior chamber reconstruction. The mean best corrected visual acuity (BCVA, logMAR) was from 0.2±0.17 in the pre-operative to 0.5±0.29 in the last follow-up (P<0.05). The mean intraocular pressure (IOP) was 42.6±4.23mmHg in the pre-operative to 15.89±4.72mmHg in the last follow-up (P<0.05). Among them, 2 eyes needed a kind of anti-glaucoma drugs, 2 eyes with two kinds of anti-glaucoma drugs, the total success rate was 75%, partial success rate was 25%, the success rate was 100%. The mean anterior chamber depth was 0.62±0.23mm in the pre-operative to 3.49±0.57mm in the last follow-up (P<0.05). After the treatment, ciliary and choroidal detachment occurred in 2 cases were treated with conservative treatment, there were no serious complications such as corneal endothelial dysfunction, intraocular lens deviation, choroidal hemorrhage and retinal detachment in all patients during follow-up.
?CONCLUSION: Anterior segment vitrectomy is effective, simple, safe, easy to grasp and has less complications in treated the malignant glaucoma after surgery glaucoma combined with cataract compared with the posterior segment vitrectomy.
目的:探討前路前段玻璃體切除術治療青白聯合術后惡性青光眼的療效。
方法:回顧性分析2010-06/2015-06 間我院行超聲乳化白內障摘除+人工晶狀體植入聯合小梁切除術后發生惡性青光眼的患者14例16眼,經保守治療無效,采用前路前段玻璃體切除治療:經透明角膜切口,虹膜拉鉤暴露6∶00位人工晶狀體復合體邊緣,行前后囊膜部分切除聯合相應部位前段玻璃體切除術治療。
結果:所有患者經過12mo的隨訪觀察,治療后前房均重建成功,平均最佳矯正視力(best corrected visual acuity,BCVA,LogMAR)由術前的0.2±0.17,提高到末次隨訪的0.5±0.29,差異具有統計學意義(P<0.05),平均眼壓由術前的42.6±4.23mmHg至末次隨訪的15.89±4.72mmHg,差異具有統計學意義(P<0.05), 其中2眼需用一種抗青光眼藥物,2眼需用兩種抗青光眼藥物,其完全成功率為75%,部分成功率25%,成功率100%,平均前房深度由術前的0.62±0.23mm至末次隨訪的3.49±0.57mm, 2眼治療后出現睫狀體脈絡膜脫離,經保守治療恢復。所有患者在隨訪期間均未出現角膜內皮功能失代償、人工晶狀體偏位、脈絡膜上腔出血、視網膜脫離等嚴重并發癥。
結論:前路前段玻璃體切除可以有效治療青白聯合術后惡性青光眼,較后路法更簡單安全、易掌握、并發癥少。
青光眼;白內障;前部玻璃體切除術;惡性青光眼
引用:張影影,張立貴,綦躍勤.前路前段玻璃體切除術治療青光眼白內障聯合術后的惡性青光眼.國際眼科雜志2016;16(12):2317-2319
0引言
惡性青光眼又稱為睫狀環阻滯性青光眼,屬繼發性閉角型青光眼。如不及時處理或者處理不當,可導致嚴重后果。部分患者保守治療如局部滴睫狀肌麻痹劑、全身應用高滲劑及碳酸酐酶抑制、局部及全身使用皮質類固醇可緩解,但藥物起效時間相對較長,易引起角膜及視神經等組織不可逆性損傷,為避免復發,需要長期滴用阿托品,可引起患者畏光、裸眼視力下降等不適,部分患者仍需手術治療,包括睫狀體扁平部抽吸玻璃體積液并前房成形、晶狀體摘除、YAG 激光晶狀體后囊膜及玻璃體前界膜切開、前部玻璃體切除等[1]。我國是閉角型青光眼發病大國,因老齡化問題,合并白內障患者逐年增多,白內障超聲乳化吸除人工晶狀體植入聯合小梁切除術(Phaco+IOL+Trab)已經成為臨床上治療閉角型青光眼合并白內障的主流術式[2-5]。惡性青光眼是其術后最嚴重的并發癥之一。我院自2010-06/2015-06對青白聯合術后確診為惡性青光眼的患者14例16眼實施虹膜拉鉤輔助下前玻切治療,報告如下。
1對象和方法
1.1對象 選取2010-06/2015-06間我院共Phaco+IOL+Trab治療青光眼合并白內障患者1096眼,發生惡性青光眼28眼,發生率2.55%,其中12眼(42.86%)經藥物保守治療緩解,16眼(57.14%)經保守治療無效被列為本研究組,共14例16眼,其中男6例6眼,女8例10眼,年齡42~68(平均55.8±13.2)歲,第一次手術前確診急性閉角型青光眼9眼,慢性閉角型青光眼7眼,確診惡性青光眼的時間為第一次術后3~14(平均7.21±1.34)d。所有患者均行視力、眼壓、裂隙燈顯微鏡及超聲生物顯微鏡(ultrasound biomicroscopy, UBM)檢查。前房深度按Spaeth分型,裂隙燈檢查示,Ⅱ度淺前房9例11眼,Ⅲ度淺前房5例5眼。納入標準:UBM 檢查提示前房極度變淺甚至消失,睫狀體水腫、前旋,人工晶狀體-虹膜隔顯著膨隆、前移,眼壓高于30mmHg。排除標準:合并有其它眼部疾病及嚴重全身病變。
1.2方法 所有患者術前30min給予200g/L甘露醇注射液靜脈快速點滴,常規術前準備,于鼻上或顳上透明角膜做切口,水平位做輔助切口,進入前房,前房注入透明質酸鈉加深并維持前房,再用15°穿刺刀于角膜鼻下和顳下穿刺,進入虹膜拉鉤,牽拉虹膜,暴露5∶00和7∶00位囊袋后固定虹膜拉鉤,用愛爾康超乳機攜帶的23G玻切頭由鼻上或顳上透明角膜切口進入,行6∶00位晶狀體囊袋前后囊膜切開(不一定要切除中央后囊膜),并盡量多的切除對應部位的前段玻璃體,解除睫狀環阻滯,前后房徹底溝通,此時前房自動加深,撤出玻切頭和虹膜拉鉤,恢復虹膜至瞳孔圓,觀察人工晶狀體位置是否正位,前房內再次注入透明質酸鈉加深前房至指測眼壓正常。所有患者術后均應用妥布霉素地塞米松滴眼液、非甾體滴眼液滴眼,每日各4~6次,托品酰胺(前房炎癥反應輕者)或阿托品眼膏(炎癥反應重者)散瞳,每日1~2次。術后隨訪12mo。術前及術后1d,1、2wk,1、3、6、12mo分別采用相同檢查設備對患者進行最佳矯正視力、裂隙燈顯微鏡及眼壓檢查,觀察患者手術后BCVA、眼壓和前房深度變化。所有手術均由本文第一作者完成。
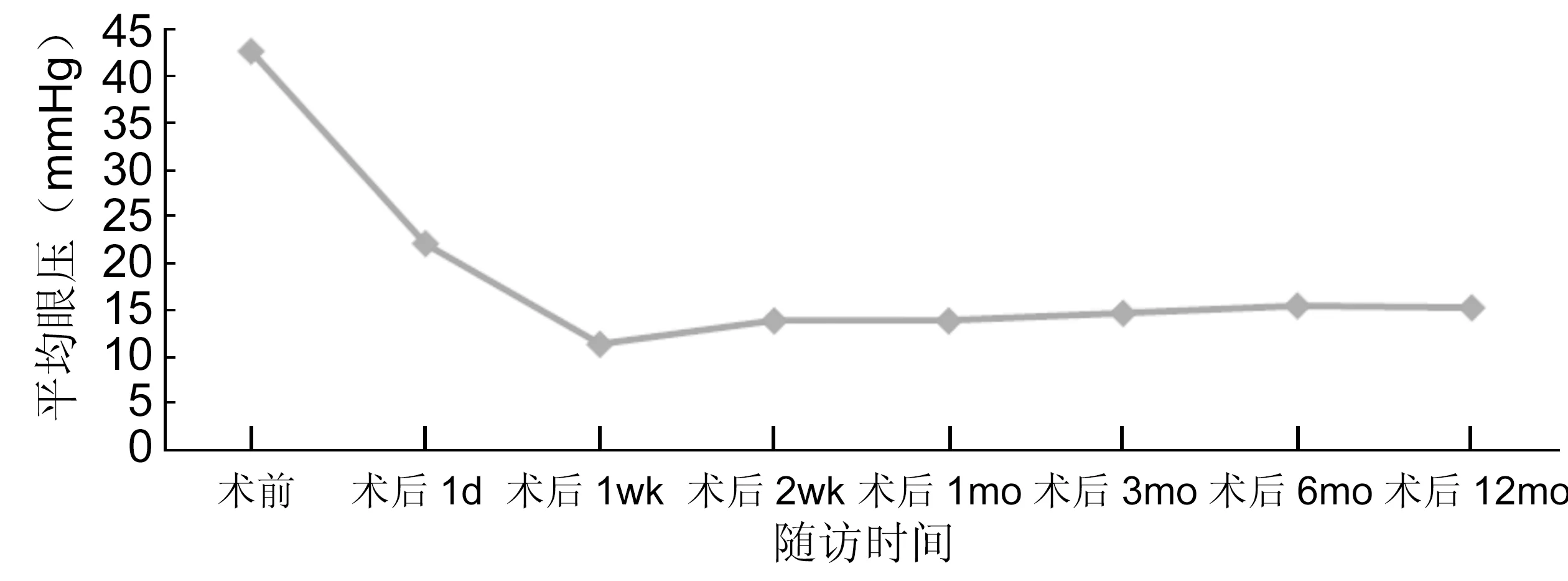
圖1 治療前后眼壓變化。

2結果
2.1手術前后視力變化 術前BCVA 0.02~0.6(平均0.2±0.17),術后1d,1、2wk,1、3、6、12mo的平均視力依次為0.26±0.19、0.35±0.21、0.46±0.23、0.5±0.27、0.5±0.27、0.5±0.23、0.5±0.29。手術前后觀察各時間點平均BCVA 皆有提高,差異具有統計學意義(F=22.548,P<0.01)。術后2wk視力基本穩定:2wk內各時間點兩兩比較皆有統計學意義(P<0.05),而2wk后無統計學意義(P>0.05)。
2.2手術前后眼壓變化 術前眼壓31~60(平均42.6±4.23)mmHg,術后眼壓明顯下降,差異具有統計學意義(F=113.768,P<0.01),術后2wk基本穩定:2wk內各時間點兩兩比較皆有統計學意義(P<0.05),而2wk后無統計學意義(P>0.05)。由于前房內透明質酸鈉的存在,術后次日平均眼壓為22.12±3.76mmHg,1wk時最低,見圖1。至最后一次隨訪,其中2眼需用一種抗青光眼藥物,2眼需用兩種抗青光眼藥物,其完全成功率為75%,部分成功率25%,成功率100%。
2.3手術前后前房深度變化 術前平均前房軸深為0.62±0.23mm,術后1wk開始測UBM,術后1、2wk,1、3、6、12mo的平均前房深度分別為:3.21±0.52、3.45±0.61、3.42±0.52、3.52±0.47、3.48±0.51、3.49±0.57mm。術后前房深度明顯增加, 差異具有統計學意義(F=694.221,P<0.01),術后1mo基本穩定:1mo內兩兩之間比較均有統計學意義(P<0.01),而1mo后結果無統計學意義(P>0.05)。
2.4并發癥情況 早期并發癥包括不同程度的角膜水腫、后彈力層皺褶,未給予特殊治療,觀察3~5d后自行緩解;前房炎癥反應輕者點藥數天好轉,2眼纖維素性滲出,用阿托品散瞳,結膜下注射地塞米松后消退。2眼出現睫狀體脈絡膜脫離,經保守治療恢復。所有患者在隨訪期間均未出現角膜內皮功能失代償、人工晶狀體偏位、脈絡膜上腔出血、視網膜脫離等嚴重并發癥。
3討論
惡性青光眼可以見于各種眼科術后,抗青光眼術后發病率較高, 其發病率約占閉角型青光眼施行任何手術后的2%~4%[1,6-8]。我院回顧性統計5a Phaco+IOL+Trab術后1096眼,其發病率達2.55%。并不低于單純的抗青光眼術后的發病率。發病機制主要為人工晶狀體復合體或玻璃體與水腫的睫狀體環相貼,后房的房水不能進入前房而向后逆流并積聚在玻璃體內或玻璃體后。玻璃體容積增加,推擠人工晶狀體復合體-虹膜隔前移,導致整個前房變淺,房角關閉,眼壓升高[1,9]。主要表現為Phaco+IOL+Trab術后前房不形成或漸進性變淺,伴眼壓升高[1,9]。惡性青光眼診斷一旦成立,首先考慮藥物治療,局部滴睫狀肌麻痹劑,使睫狀肌松弛,睫狀環阻滯緩解,晶狀體懸韌帶緊張,使人工晶狀體復合體-虹膜隔后移,前房恢復,眼壓下降,全身應用高滲劑使玻璃體脫水,碳酸酐酶抑制劑降低眼壓和減少玻璃體內水袋的房水,皮質類固醇可減輕炎癥反應和睫狀體水腫等[1,6-9],但是以上處理只能使50%左右的患者病情得到緩解,我們自己的統計保守治療的緩解率是42.83%。而且這些患者需要長期應用睫狀肌麻痹劑[1]。另外50%的患者單純藥物治療不能完全治愈,保守治療大于3~5d無效者,應及時進一步手術治療[1,8-12]。
常規手術處理包括應用18~20號針頭進行玻璃體穿刺,抽吸玻璃體內積液,聯合前房注射液體或氣體重建前房,對于有晶狀體眼,大多需要摘除晶狀體并行前段玻璃體切除。一般的前部玻璃體切除術需要用玻璃體切割機,從扁平部入口,增加了眼內出血和醫源性視網膜脫離的風險,且很多做前節的臨床醫生并沒有掌握此技術,需要請后節專業醫師完成,甚而有些基層單位并不具備后節裝備和人才,進而延誤了患者的治療,有時造成不可挽回的損失。
本研究中所有患者均為青白聯合術后,確診惡性青光眼的時間為第1次術后3~14(平均7.21±1.34)d。與文獻報道的所有內眼術后發病時間基本一致[1,6-15]。所有患者手術均采用透明角膜切口,不破壞球結膜,減少結膜瘢痕化的程度;青光眼發作后,青白聯合術后虹膜炎癥反應重,虹膜粘連嚴重,虹膜拉鉤輔助,可以更好地暴露前玻切位置,直視下進行操作更安全;術中前后囊膜同時切開,并切除對應部位的前段玻璃體,破壞玻璃體內“水袋”的完整性,解除后房壓力,使前后房徹底溝通,減少睫狀環阻滯,本研究中治療后觀察時點平均BCVA 皆有提高,差異具有統計學意義(P<0.05),1wk后視力基本穩定。治療后次日眼壓即明顯下降, 差異具有統計學意義(P<0.05),由于前房內透明質酸鈉的存在,平均為22.12±3.76mmHg,1wk時最低,隨訪12mo,其完全成功率為75%,部分成功率25%,成功率100%。治療后平均前房深度明顯增加, 差異具有統計學意義(P<0.05),2wk后基本穩定。所有患者在隨訪期間均未出現角膜內皮功能失代償、人工晶狀體偏位、脈絡膜上腔出血、視網膜脫離等嚴重并發癥。
隨著技術的進步,接受Phaco+IOL+Trab治療的青光眼合并白內障患者越來越多,及時正確地處理其并發癥尤其術后出現惡性青光眼非常重要,我們通過透明角膜入口,虹膜拉鉤輔助下暴露人工晶狀體復合體邊緣,直視下切除部分前后囊膜及前部部分玻玻璃體治療青白聯合術后惡性青光眼獲得較滿意的效果。該方法只需超乳機自帶的前部玻切頭即可完成,不需要專用玻璃體切割機,無需經過睫狀體扁平部穿刺,操作簡單易掌握,前節醫師自己就可獨立完成,手術成功率不亞于后路前部玻璃體切除術,無嚴重并發癥,是一種可行并有效的手術方式。但是本研究由于病例數少,隨訪時間短,仍需進一步增加樣本量和隨訪時間,評估其遠期手術療效。
1 Wang M,Tan Q,Jiang H,etal. Clinical analysis of malignant glaucoma after glaucoma surgery.ZhongNanDaXueXueBaoYiXueBan2015;40(5):543-548
2謝搖怡,黃麗娜. 閉角型青光眼合并白內障兩種手術方式比較的Meta分析.國際眼科雜志2015;15(9):1556-1559
3王芳,吳志鴻. 超聲乳化人工晶狀體植入治療原發性閉角型青光眼合并白內障研究進展. 中國實用眼科雜2014;32(8):930-933
4張洪洋,余敏斌,頓中軍,等.白內障超聲乳化術與超聲乳化聯合小梁切除術治療原發性閉角型青光眼Meta 分析.中華實驗眼科雜志2013;3(3):270-274
5 Brown RH, Zhong L,Lynch MG,etal. Clear lens extraction as treatment for uncontrolled primary angle-closure glaucoma.JCataractRefractSurg2014;40(5):840-841
6 Kaplowitz K,Yung E,Flynn R,etal. Current concepts in the treatment of vitreous block, also known as aqueous misdirection.SurvOphthalmol2015; 3: 229-241
7 Arnowski T,Wilkos-Kuc A,Tulidowicz-Bielak M,etal. Efficacy and safety of a new surgical method to treat malignant glaucoma in pseudophakia.Eye(Lond) 2014;28(6):761-764
8 Hosoda Y,AkagiT,Yoshimura N. Two cases of malignant glaucoma unresolved by pars plana vitrectomy.ClinOphthalmol2014;28(8): 677-679
9 Liu X,Li M, Cheng B,etal. Phacoemulsification combined with posterior capsulorhexis and anterior vitrectomy in the management of malignant glaucoma in phakic eyes.ActaOphthalmol2013;91 (7): 660-665
10 Prata TS, Dorairaj S, De Moraes CG,etal. Is preoperative ciliary body and iris anatomical configuration a predictor of malignant glaucomadevelopment?ClinExperOphthalmol2013;41 (6): 541-545
11孟王樂,韓曉冬,李燕龍,等. 微創玻璃體手術治療惡性青光眼療效觀察. 國際眼科雜志2015;15(9):1645-1647
12 Ng WT, Morgan W. Mechanisms and treatment of primary angle closure: a review.ClinExpOphthalmol2012;40(3): 218-228
13蔣煒,韓非,張衡迪,等. 手術治療惡性青光眼的療效分析. 局解手術學雜志2012;21(1):32-33
14 Madgula IM, Anand N. Long-term follow-up of zonulo-hyaloido-vitrectomy for pseudophakic malignant glaucoma.IndianJOphthalmol2014;62(12):1115-1120
15 Feng YF, Wang DD, Zhao YE,etal. Surgical management of malignant glaucoma with white cataract in nanophthalmos.JCataractRefractSurg2013;39(11):1774-1777
Treatment of malignant glaucoma after surgery glaucoma combined cataract with anterior segment vitrectomy
Ying-Ying Zhang, Li-Gui Zhang, Yue-Qin Qi
Hubin Aier Eye Hospital, Binzhou 256600, Shandong Province, China
Li-Gui Zhang. Hubin Aier Eye Hospital, Binzhou 256600, Shandong Province, China. liguizz@163.com
?AIM: To investigate the curative effect of malignant glaucoma postoperative glaucoma combined cataract with anterior segment vitrectomy incision.
glaucoma; cataract; anterior-vitrectomy; malignant glaucoma
(256600)中國山東省濱州市,濱州滬濱愛爾眼科醫院
張影影,碩士研究生,主治醫師,白內障科主任,研究方向:白內障、青光眼。
張立貴,博士,青光眼科主任,研究方向:白內障、青光眼.liguizz@163.com
2016-07-19
2016-11-08
:Zhang YY, Zhang LG, Qi YQ. Treatment of malignant glaucoma after surgery glaucoma combined cataract with anterior segment vitrectomy.GuojiYankeZazhi(IntEyeSci) 2016;16(12):2317-2319
10.3980/j.issn.1672-5123.2016.12.39
Received:2016-07-19 Accepted:2016-11-08

