目標導向液體對擇期神經外科手術患者術中顱內壓及腦氧供需平衡的影響
王學飛
(駐馬店市中心醫院 麻醉科 河南 駐馬店 463000)
?
目標導向液體對擇期神經外科手術患者術中顱內壓及腦氧供需平衡的影響
王學飛
(駐馬店市中心醫院 麻醉科 河南 駐馬店 463000)
目的 分析對擇期行神經外科手術患者實施目標導向液體治療對顱內壓及腦氧供需平衡的影響。方法 選取駐馬店市中心醫院2013年9月至2016年1月收治的擇期全麻下行開顱腫瘤切除術的患者52例,隨機分為觀察組(27例)與對照組(25例)。觀察組給予目標導向液體治療,對照組采用常規輸液治療,對比兩組液體管理方式對患者顱內壓及腦氧供需平衡的影響。結果 觀察組T4、T5時刻氧攝取率、頸靜脈球血氧飽和度、輸出量指數、平均動脈壓優于對照組,差異具有統計學意義(P<0.05)。兩組T2時刻心率、心輸出量指數、平均動脈壓指標均低于T1時刻,差異具有統計學意義(P<0.05);兩組顱內壓在T2時刻明顯高于T1時刻,T3時刻明顯降低,差異具有統計學意義(P<0.05)。T4、T5與T1各指標水平比較,差異無統計學意義(P>0.05)。結論 目標導向液體治療能有效改善腦組織氧代謝指標,維持血流動力學的穩定,優化心臟前負荷,保持腦灌注量,調節顱內壓,從而改善大腦微循環,療效顯著,值得推廣應用。
擇期神經外科手術;目標導向液體;顱內壓;腦氧供需平衡
顱內壓是指顱腔內容物對顱腔壁產生的壓力,顱內壓失衡可使患者表現出情緒容易波動、頭痛、意識障礙等癥狀[1]。由此可見進行神經外科手術時,滿足腦灌注,維持穩定的血容量,對患者具有重要意義,所以圍手術期液體治療至關重要[2]。本研究對駐馬店市中心醫院52例患者進行分組對比研究,以探究目標導向液體對擇期神經外科手術患者術中顱內壓及腦氧供需平衡的影響。
1 資料與方法
1.1 一般資料 選取駐馬店市中心醫院2013年9月至2016年1月收治的擇期全麻下行開顱腫瘤切除術的患者52例,隨機分為觀察組和對照組。其中觀察組27例,男13例,女14例,年齡28~53歲,平均(39.6±3.6)歲;對照組25例,男12例,女13例,年齡30~57歲,平均(40.1±4.2)歲。兩組患者一般資料比較,差異無統計學意義(P>0.05)。
1.2 治療方法 兩組患者于術前12 h均禁食,麻醉前給予氯化鈉注射液(中國大冢制藥有限公司,國藥準字H20066144)6 ml/kg。對照組:輸入10 ml/kg 6%的羥乙基淀粉(四川美大康佳樂藥業有限公司,國藥準字H20153246),10 ml/kg 4%琥珀酰明膠(吉林省長源藥業有限公司,國藥準字H20041992),晶膠比為1~2∶1,速度為5 ml/(kg·h),第3間隙量、術前丟失量、術間失血失液量、術間需求量、補償性擴容之和為輸液總量。觀察組:維持輸入氯化鈉注射液5 ml/(kg·h)至手術完成,對患者每搏變異度進行檢測,若高于12%,輸入6%的羥乙基淀粉250 ml,時間控制在10 min左右,若低于12%不予干預。若患者出現血紅蛋白低于800 mg/L、出血量高于500 ml,給予紅細胞懸液,確保患者心率維持在50~100次/min,平均動脈壓維持在60~100 mm Hg。
1.3 觀察指標 取以下時刻為檢測點,T1:麻醉誘導前;T2:氣管插管時;T3:腦硬膜切開時;T4:腦硬膜切開后;T5:手術完成時刻。于以上時刻收集血液,對血壓、腦氧攝取率、血氧飽和度、血氧含量進行分析計算,并統計上述時刻患者心率、顱內壓、心輸出量指數及平均動脈壓。
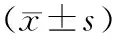
2 結果
2.1 腦氧攝取率及頸靜脈球血氧飽和度 觀察組T4、T5時刻氧攝取率及頸靜脈球血氧飽和度優于對照組,差異具有統計學意義(P<0.05)。見表1。
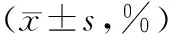
表1 兩組腦氧攝取率及頸靜脈球血氧飽和度比較
2.2 心率、心輸出量指數、平均動脈壓及顱內壓 觀察組T4、T5時刻心輸出量指數、平均動脈壓優于對照組,差異具有統計學意義(P<0.05);兩組T2時刻心率、心輸出量指數、平均動脈壓均低于T1時刻,差異具有統計學意義(P<0.05);兩組顱內壓在T2時刻明顯高于T1時刻,T3時刻均明顯降低,差異具有統計學意義(P<0.05)。T4、T5與T1各指標水平比較,差異無統計學意義(P>0.05)。見表2。
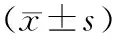
表2 兩組心率、心輸出量指數、平均動脈壓及顱內壓比較
3 討論
神經外科手術患者術前常需禁食,難免發生缺氧性損傷,容量狀態較難進行精確評估,容易引發缺氧、水腫等。術中若限制輸液量,雖能有效預防水腫的發生,但可能導致患者機體儲備短缺,影響手術效果[3]。固定量輸液雖能避免發生機體儲備短缺現象,但由于患者術前容量狀態差異無法滿足個體時刻不斷改變的液體需求[4]。圍手術期合理的液體治療方式對提高手術效果,維持顱內壓及腦氧供需平衡,加快術后機體恢復,降低病殘率具有較高的重要性。
人體大腦中,血液成分約占80%,血流量約占心臟輸出血流量15%,耗氧量約占全身耗氧量25%,所以擇期神經外科手術中氧合狀態和腦灌注對患者至關重要[5]。目標導向液體治療通過實時監測患者機體血流動力學指標,是圍手術期液體管理主導策略。本研究結果顯示兩組T2時刻心率、心輸出量指數、平均動脈壓指標均低于T1時刻,提示患者機體在T2時刻處于前負荷較低狀態,兩組進行的補償性擴容不能完全抵消麻醉藥物對循環的抑制作用。隨著兩組液體管理的進行,觀察組T4、T5時刻氧攝取率、頸靜脈球血氧飽和度、心輸出量指數、平均動脈壓優于對照組,提示目標導向液體治療能減低腦代謝率,提高心輸出量和平均動脈壓,改善患者大腦微循環,使患者機體液體量保持相對平衡。兩組顱內壓在T2時刻明顯高于T1時刻,T3時刻均明顯降低,T4、T5與T1基本相平,但觀察組顱內壓水平更接近T1時刻的顱內壓,提示兩種液體管理方式均能有效調節患者顱內壓,減少對機體的傷害,但目標導向液體治療可相對有效保持顱內壓平衡。
綜上所述,目標導向液體治療能有效改善腦組織氧代謝指標,維持血流動力學的穩定,優化心臟前負荷,保持腦灌注量,調節顱內壓,從而改善大腦微循環,療效顯著,值得推廣應用。
[1] 崔博群,高志峰,趙麗云,等.液體目標導向治療在冠心病患者行頸動脈內膜剝脫術的應用[J].心肺血管病雜志,2015,34(4):291-294.
[2] 王杰,張世棟,楊程,等.顱內高壓開顱患者麻醉期間液體治療方案的臨床研究[J].中國衛生標準管理,2015,6(22):179-181.
[3] 孔曉琦,須挺.高滲鹽溶液對神經外科手術患者血流動力學和呼吸功能的影響[J].中國血液流變學雜志,2013,23(4):657-660.
[4] 韓宏光,王輝山,李曉密,等.心臟手術后低血容量患者早期目標導向液體治療策略[J].中國心血管病研究,2015,13(10):935-939.
[5] 莫樸,陳海林,利鴻勝.麻醉期間目標導向液體治療對膠質瘤開顱切除術患者預后的影響[J].中國當代醫藥,2015,22(35):112-114,117.
R 614
10.3969/j.issn.1004-437X.2016.11.041
2016-05-19)

