腦腫瘤卒中與腦出血的CT診斷及鑒別診斷
鄧建永 張華山 張銳利
1)四川眉山市人民醫院放射科 眉山 620010 2)四川眉山市人民醫院超聲科 眉山 620010
?
·論著·
腦腫瘤卒中與腦出血的CT診斷及鑒別診斷
鄧建永1)張華山1)張銳利2)
1)四川眉山市人民醫院放射科 眉山 620010 2)四川眉山市人民醫院超聲科 眉山 620010
目的 分析CT對腦腫瘤卒中與腦出血的診斷及鑒別診斷價值,以期對臨床腦腫瘤卒中的診療提供借鑒。方法 我們收集2012-04—2014-06入住我院經病理或臨床證實的腦腫瘤卒中40例為研究對象,所有患者均發病12 h內行CT掃描和灌注成像,同時入選年齡性別相同的高血壓腦出血患者40例為對照組,分析CT對腦腫瘤卒中與腦出血的診斷,及2組的出血量情況、腦灌注參數如腦血流量(CBF)、腦血容量(CBV)參數、毛細血管表面通透性(PS)等灌注參數。結果 腦腫瘤卒中明確診斷22例,誤診為單純性腦出血18例,診斷率為55%。2組出血量及腦灌注參數BF、BV、PS差異有統計學意義(P<0.05),高血壓出血量大于腦腫瘤卒中組,且高血壓出血組腦灌注強于腦腫瘤卒中組。結論 對腦組織非常規部位出血提高警惕,認真詢問病史,仔細觀察血腫的形態、周圍組織結構,綜合考慮或建議采取其他物理檢查,方能減少誤診,CT檢查方便迅速,是檢測腦腫瘤卒中與高血壓腦出血的主要方法,其中高血壓腦出血的表現更加特異。
腦腫瘤卒中;腦出血;CT;鑒別診斷
腦出血作為一種急性腦血管疾病,為常見致死病因之一,MONICA 研究[1]表明我國腦出血發生率以每年8.7%的速度迅速上升,70%以上的生存者存在功能障礙。腦出血對社會及家庭造成了沉重的負擔。其中高血壓腦出血占腦出血的60%~80%[2],而腦腫瘤出血性腦卒中在臨床上并不少見,但其誤診率較高,易誤診為單純性腦出血,據文獻[3]報道約11%的顱內出血由腦部腫瘤引起,其病理機制可能是神經膠質細胞瘤在生長過程中形成的腫瘤血管結構不成熟,管壁脆性大,較為薄弱,在較低的壓力下即可破裂出血而形成腦部腫瘤卒中,而其表現與單純腦出血相同,所以易誤診為單純性腦出血,合并腦萎縮的腦腫瘤卒中的老年患者尤其易誤診為單純性腦出血,因老年腦萎縮患者顱內代償空間大,大腦表質的腫瘤對腦組織壓迫的癥狀不明顯,因此合并腦萎縮的腦腫瘤卒中的老年患者在不引起神經功能性病變時,腦腫瘤也常被忽視,這是該病誤診的原因之一[4];其次,當大量出血時,掩蓋了腫瘤組織,或由于腫瘤性質或CT的容積效應使CT不能辨別腫瘤組織,也是導致誤診的原因之一[5]。因此,我們回顧分析了已確診的腦腫瘤卒中及高血壓腦出血患者的資料,探討了CT對腦腫瘤卒中與腦出血的診斷及鑒別診斷價值,以期對臨床腦腫瘤卒中的診療提供借鑒。現報道如下。
1 資料與方法
1.1 一般資料 我們收集2012-04—2014-06入住我院經病理或臨床證實的腦腫瘤卒中為研究對象,所有患者均發病12 h內行CT掃描和灌注成像,排除標準:(1)嚴重肝腎功能不全、甲狀腺功能低下、惡性腫瘤、口服避孕藥、服用葉酸和維生素B12的患者;(2)高血壓腦出血伴血液疾患的患者。共納入選40例腦腫瘤卒中患者,年齡32~97歲,平均(67.1±12.1 )歲;既往有高血壓史15例,合并糖尿病史5例,腦萎縮5例,不明原因特發性視力下降3例。所有患者均存在突然頭痛、頭暈、嘔吐及偏側肢體運動或感覺障礙,嚴重者嘔吐胃內容物,有時為咖啡色的,鼾聲大作,意識不清,半身不遂,大小便失禁等表現;同時入選年齡性別相同的40例高血壓腦出血患者為對照組,納入標準符合1997年中華神經學會制定的HICH的診斷標準,排除標準同上,2組GCS評分無差異(P>0.05),具有可比性。見表1。
1.2 方法 采用GE公司的Lightspeed 128層螺旋CT對患者先進行常規CT平掃,矩陣256×256,層厚、層間距為10 mm,必要輔以2~5 mm薄層掃描或動態觀察,注射對比劑(碘海醇,350 mgI/mL)40 ~50 mL,流速為5 mL/s,對多層螺旋96 mm的范圍進行連續動態掃描40 s,獲得多層螺旋CT灌注數據,Brain Analysis 軟件包進行圖像后處理。計算并分析感興趣區的時間—密度曲線,獲得并計算多層螺旋CT灌注成像圖像的病變實質部腦血流量(CBF)、腦血容量(CBV)參數、毛細血管表面通透性(PS)等灌注參數。醫師采用盲法進行評價,對腫瘤灌注異常區域的辨認達成一致意見后,各灌注參數進行半定量分析。
1.3 觀察指標 2組出血量情況、腦灌注參數,如腦血流量(CBF)、腦血容量(CBV)、毛細血管表面通透性(PS)等。

2 結果
2.1 腦腫瘤卒中的診斷情況 40例腦腫瘤出血性卒中患者出現血腫征象,即形態不甚規則、邊界清晰的高密度出血灶,位于額葉16例,顳葉12例,枕葉8例,小腦4例;24例出血為結節腫塊型,其中8例基本覆蓋腫瘤,12例出血為灶樣出血,4例為環型;22例患者出現腫瘤征象,即CT值低于血腫的結節狀、團塊狀軟組織影,18例患者未見瘤體,22例患者可見瘤周水腫,即與單純性腦出血病程不對稱的、形態不規則的出血灶周圍大片狀水腫。明確診斷22例,誤診為單純性腦出血18例,診斷率為55%。
2.2 腦出血及腦灌注情況對比 2組出血量及腦灌注參數BF、BV、PS差異有統計學意義(P<0.05),高血壓出血量大于腦腫瘤卒中組,且高血壓出血組腦灌注強于腦腫瘤卒中組。見表1。
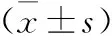
表1 2組腦出血及腦灌注情況對比
3 討論
腦出血為較為常見的疾病,其中高血壓源性占50%左右,甚至占93.91%,致死、致殘率高,且有年輕化的趨勢,嚴重影響人民的健康與生命[6]。而腦出血中,腦腫瘤卒中所占比例也較大,易誤診為高血壓腦出血。高血壓腦出血是指由于顱內壓高,導致血管破裂出血、壓迫腦組織出現相關癥狀的一類疾病,一般原有高血壓和腦血管病變,合并腦內小動脈硬化或斑塊形成的病理基礎,血管易痙攣斑塊脫落易栓塞,從而使腦組織缺血性軟化和壞死而出血,一般出血量大,神經癥狀多較為嚴重[7-8]。腦腫瘤卒中病灶多為轉移瘤所致,一般有原發病灶,以肺癌轉移為最多見,出血量稍微較少,一般引起的臨床癥狀較為輕微,其病理機制可能是腫瘤血管結構不成熟,管壁脆性大,破裂出血而形成腦部腫瘤卒中,所以易誤診為單純性腦出血,特別是合并腦萎縮的腦腫瘤卒中的老年患者尤其易誤診為單純性腦出血,且當腦腫瘤卒中合并高血壓史時,誤診的可能性加大[9]。因老年腦萎縮患者顱內代償空間大,當合并腦萎縮的腦腫瘤卒中的老年患者在不引起神經功能性病變時,腦腫瘤常被忽視;其次,當大量出血時,掩蓋了腫瘤組織或由于腫瘤性質或CT的容積效應使CT不能辨別腫瘤組織,如腫瘤體積較小、等密度的膠質瘤、腦膜瘤、出血量較大及CT的容積效應影響,時常不易發現腫瘤組織,也是導致誤診的原因之一[10]。
本研究收集了40例腦腫瘤卒中患者的CT掃描,腦腫瘤卒中明確診斷22例,誤診為單純性腦出血18例,診斷率為55%。通過分析發病12 h內的腦腫瘤卒中患者的CT掃描和灌注成像的腦出血、腦血流量(CBF)、腦血容量(CBV)、毛細血管表面通透性(PS)等灌注參數,與年齡性別相同的高血壓腦出血患者作對照,2組出血量、BF、BV、PS差異有統計學意義(P<0.05),說明高血壓腦出血出血量大于腦腫瘤卒中組,且高血壓出血組腦灌注強于腦腫瘤卒中組。
高血壓腦出血出血量大于腦腫瘤卒中的出血量和腦灌注參數有差別,易于鑒別,但腦腫瘤卒中合并高血壓時,應注意觀察患者CT圖像,出血灶周圍腦水腫低密度區范圍廣泛,且灶周水腫與血腫期齡不符合時,我們應高度警惕腫瘤性水腫。本組40例腦腫瘤卒中患者中22例未見瘤體,但發現血腫周圍水腫不規則,占位效應明顯并持續存在,隨著病情延長,占位效應加劇,待患者病情穩定時行增強檢查,確定為腦腫瘤出血性卒中。
綜上所述,高血壓腦出血出血量大于腦腫瘤卒中的出血量且腦灌注參數有差別,易于鑒別,但我們對腦組織非常規部位出血應提高警惕,認真詢問病史,仔細觀察血腫的形態、周圍組織結構,綜合考慮或建議采取其他物理檢查,方能減少誤診,CT檢查方便迅速,是檢測腦腫瘤卒中與高血壓腦出血的主要方法,其中高血壓腦出血的表現更加特異。
[1] 張清安,陳斌,楊麗霞,等.老年腦出血患者醫院感染相關因素調查[J].醫藥導報,2009,28(10):1 366-1 368.
[2] 陳燕河,梁培銀.高血壓腦出血患者的行為調查與再發腦出血的預防指導[J].按摩與康復醫學,2012,3(6):26-27.
[3] 呂冬苗,孫玉璽,張慧玉,等.腦出血不伴意識障礙病人的心理行為調查[J].護理研究,2002,16(10):565-566.
[4] 張濤,賈康康,潘士城,等.腦腫瘤卒中與腦出血的CT影像比較分析[J].醫藥前沿,2014,3(23):228-228.
[5] 于光,于江龍,任莉莉,等.腦腫瘤卒中與腦出血的CT鑒別診斷價值[J].吉林醫學,2014,35(5):909-910.
[6] 武琛,王碩,趙繼宗,等.105例腦腫瘤卒中的臨床診治和病理基礎[J].中國微侵襲神經外科雜志,2004,9(7):303-304;306.
[7] 胡春洪,付引弟,丁乙,等.灶周水腫對腦瘤卒中與單純腦出血的CT鑒別診斷輔助價值[J].臨床放射學雜志,1999,18(4):203-204.
[8] 高允珍.腦腫瘤出血性卒中與單純性腦出血的CT鑒別診斷價值[J].黑龍江醫學,2014,38(11):1 297-1 298.
[9] 尚衛華,張輝,王效春,等.磁敏感加權成像對腦腫瘤卒中和單純性腦出血的鑒別診斷[J].中西醫結合心腦血管病雜志,2014,12(9):1 096-1 097.
[10] 吳建恒.高血壓腦出血患者血清血管內皮生長因子(VEGF)和腫瘤壞死因子-α(TNF-α)表達水平的變化及臨床意義研究[D].桂林:桂林醫學院,2014.
(收稿2015-09-22)
CT diagnosis and differential diagnosis of brain tumor stroke and brain hemorrhage
DengJianyong*,ZhangHuashan,ZhangRuili
*DepartmentofRadiology,thePeople'sHospitalofMeishanCity,Meishan620010,China
Objective To analyze the diagnostic value of CT in brain tumor stroke and brain hemorrhage in order to provide clinical
for treatment and diagnosis.Methods All of 40 cases with brain tumor stroke diagnosed by pathology or clinical data admitted to our hospital from April 2012 to June 2014 received CT scan and infusion weighted imaging within 12 hours after onset of symptoms.At the same time,40 age and gender-matched cases with hypertensive cerebral hemorrhage were regarded as control group.We analyzed the diagnosis of brain tumor stroke and brain hemorrhage as well as cerebral perfusion parameters such as cerebral blood flow(CBF),cerebral blood volume(CBV)and capillary permeability surface(PS).Results Of the 40 cases with brain tumor stroke,22 cases were definitely diagnosed but 18 cases were misdiagnosed as simple cerebral hemorrhage with the diagnostic rate of 55%.The amount of blood loss and values of BF,BV and PS between two groups disclosed statistical differences(P<0.05),which indicated that the control group had more blood loss and stronger cerebral infusion than study group.Conclusion We should step up the vigilance in non-routine bleeding zones of brain,carefully inquire medical history,seriously observe the form of hematoma and surrounding structures and comprehensively adopt various physical examinations to reduce misdiagnosis.CT scan may be an easy and quick examination to detect brain tumor stroke and brain hemorrhage in which the CT scan may show more specific performances.
Brain tumor apoplexy;Cerebral hemorrhage;CT;Differential diagnosis
R743.34
A
1673-5110(2016)22-0001-02

