顱底中央區腦膜瘤術后復發的影響因素分析
朱浩江
江蘇張家港廣和中西醫結合醫院神經外科 張家港 215633
?
顱底中央區腦膜瘤術后復發的影響因素分析
朱浩江
江蘇張家港廣和中西醫結合醫院神經外科 張家港 215633
目的 分析顱底中央區腦膜瘤術后復發的影響因素。方法 回顧性分析我院神經外科2012-04-2015-04首次接受外科手術治療的80例顱底中央區腦膜瘤患者的臨床資料,記錄患者一般資料、影像學表現、手術情況、病理資料、臨床特點、是否復發等,分析可能影響術后腫瘤復發的相關危險因素。結果 多因素分析結果顯示,腫瘤切除程度、病理分級、腫瘤位置、骨質變化、瘤內壞死是造成腦膜瘤術后復發的獨立危險因素。結論 腫瘤切除程度、病理分級、腫瘤位置、骨質變化、瘤內壞死均為腦膜瘤術后復發的獨立危險因素,對腦膜瘤復發高危人群,必須積極控制危險因素,術中過程中盡可能徹底切除腫瘤及受累組織、腦膜,以降低復發率。
顱底中央區腦膜瘤;復發;危險因素
腦膜瘤是神經外科常見顱內腫瘤,統計顯示其發病率僅次于膠質瘤,約占顱腦原發性腫瘤的25%,常見蛛網膜細胞或有蛛網膜成分的區域,大多數為良性,僅極少部分為惡性或非典型病變[1]。目前,多采用外科手術方案,但腦膜瘤術后復發率較高,研究顯示,腦膜瘤術后5、10、15 a復發率分別可達15%、38%、60%,尤其以顱底中央區腦膜瘤復發率更高[2]。為分析影響顱底中央區腦膜瘤術后復發的相關危險因素,現報道如下。
1 資料與方法
1.1 一般資料 收集分析我院神經外科2012-04-2015-04首次接受外科手術治療的80例顱底中央區腦膜瘤患者的臨床資料。其中男58例,女22例;年齡9~78歲,平均(47.6±2.6)歲;病程3 d~18 a,平均(5.7±0.6)個月;臨床表現:顱內高壓58例,癲癇12例,局部壓迫癥狀71例,精神改變或智力下降9例;手術切除程度:Ⅰ級19例,Ⅱ級61例;WHO分級:Ⅰ級63例,Ⅱ級13例,Ⅲ級4例;其中復發28例,未復發52例。
1.2 顱底中央區腦膜瘤復發診斷標準[3](1)首次手術前影像學及手術確認腫瘤位于顱底中央區;(2)腦膜瘤已接受首次手術全切處理;(3)病理證實為腦膜瘤;(4)術后隨訪及影像學結果證實為腫瘤復發。
1.3 方法 按是否復發將其分為復發與未復發組,回顧性分析2組一般資料,比較其性別、年齡、病程、臨床表現、手術切除程度、病理類型、影像學特點,總結影響顱底中央區腦膜瘤術后復發的相關因素。
1.4 統計學方法 采用SPSS 19.0統計學軟件處理數據,計量資料行t檢驗,計數資料行χ2檢驗,多因素分析采用Logistic回歸分析,計算OR(危險度)及95%CI(95%置信區間),分析其相關性,以P<0.05為差異有統計學意義。
2 結果
2.1 單因素分析 單因素分析結果顯示,年齡、手術切除程度、病理分級、腫瘤位置、腫瘤形狀、腫瘤水腫、骨質變化、瘤內壞死與海綿竇關系是影響顱底中央區腦膜瘤術后復發的相關危險因素(P<0.05)。見表1。
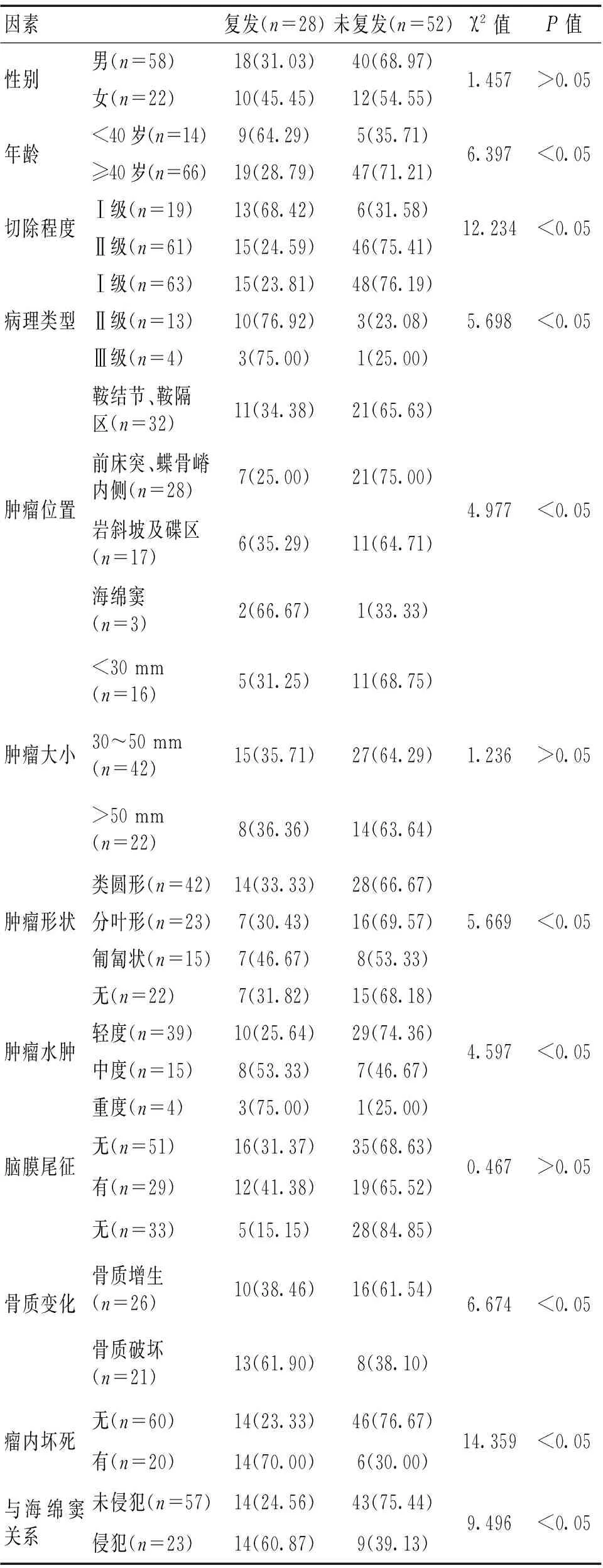
表1 顱底中央區腦膜瘤術后復發單因素分析 [n(%)]
2.2 多因素分析 多因素分析結果顯示,腫瘤切除程度、病理分級、腫瘤位置、骨質變化、瘤內壞死是造成腦膜瘤術后復發的獨立危險因素,其中以腫瘤位置危險度最高,病理分級次之。見表2。
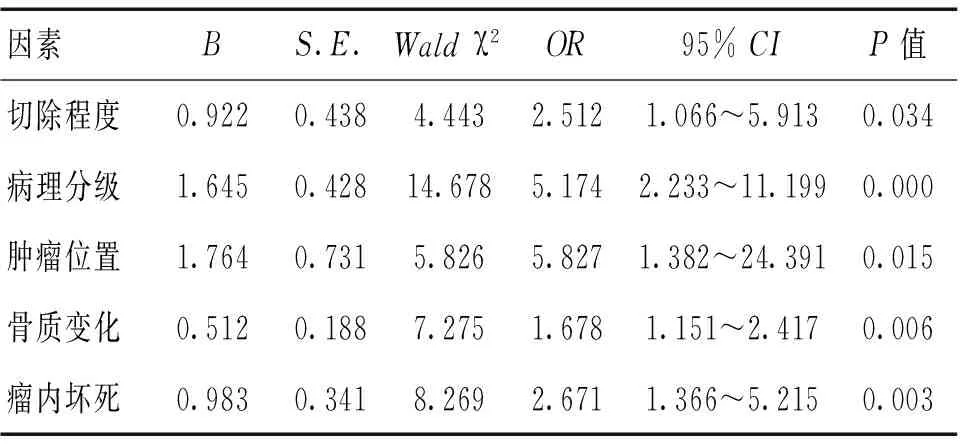
表2 顱底中央區腦膜瘤術后復發多因素分析
3 討論
腦膜瘤大部分均為良性腫瘤,但近年來較多研究報道表示,腦膜瘤術后有其較高的復發率,對患者生活質量可能產生不同程度的影響[4]。但對于顱底中央區腦膜瘤術后復發的相關危險因素的確立,臨床尚存在一定的爭議[5]。有研究認為,不同年齡患者腫瘤復發率無明顯差異[6]。但近期也有觀點表示,不同年齡患者其腫瘤惡性程度存在差異,因此年齡可能對腦膜瘤術后復發率產生影響[7]。有報道顯示,腦膜瘤在小兒群體中患病率較低,但惡性程度較高,全切難度大,復發率高[8]。本組單因素雖提示年齡對顱底中央區腦膜瘤術后復發率有其影響,但經進一步多因素分析顯示其并非影響腦膜瘤術后復發的獨立危險因素。
早在20世紀50年代末期,便有學者指出,手術切除程度與腦膜瘤術后復發存在密切聯系,一般術中完全切除腦膜瘤瘤體、腫瘤起源靜脈竇、累及硬腦膜與侵犯顱骨者,其腫瘤復發率相對較低,而未處理累及靜脈、硬腦膜者復發率較高[9]。本研究結果同樣顯示,手術切除程度為影響其術后復發的獨立危險因素,與早期報道結果相符。也有觀點表示,腫瘤病理類型對復發率產生影響,一般良性腦膜瘤患者其術后復發率較低,非典型及惡性腫瘤患者復發率則相對較高[10]。同時腫瘤部位與腦膜瘤復發有緊密聯系,因不同部位腫瘤全切程度不同,以顱底、靜脈竇腦膜瘤為主,其解剖結構復雜,手術暴露困難,且常累及頸內動脈及分支,侵犯鄰近腦組織,手術根除困難,因此復發率較高。
此外,骨質變化、瘤內壞死同樣為影響腦膜瘤術后復發的重要因素,通常合并骨質增生者,其術后復發率較高。因此有研究者表示,若腦膜瘤患者有合并骨質破壞表現,且其已侵犯鄰近軟組織,即便組織學分級顯示良性,亦應歸于惡性范疇[11]。而瘤內壞死多因腫瘤生長速度加快,血供不足所引起,且惡性、非典型腦膜瘤患者其腫瘤生長旺盛,且浸潤速度快于良性腫瘤,易造成瘤內壞死,其與腦膜瘤患者病理分級密切相關,也是影響其術后復發的相關危險因素[12]。
本組多因素分析結果顯示,腫瘤切除程度、病理分級、腫瘤位置、骨質變化、瘤內壞死是影響腦膜瘤術后復發的獨立危險因素,其中以腫瘤位置影響程度更高,其次為腫瘤病理分級。因此,為降低腦膜瘤術后復發率,必須積極控制其危險因素,以優化患者術后生活質量。
[1] 陶英群,梁國標,李智勇,等.腦膜瘤手術后復發因素[J].中國醫科大學學報,2011,40(8):735-737;740.
[2] 杜鐵橋,朱明旺,趙殿江,等.良性腦膜瘤MRI特征及病理類型與腫瘤復發的相關性分析[J].中華放射學雜志,2014,48(3):197-201.
[3] 周莉,何玉麟,李櫪,等.復發性腦膜瘤的臨床影像與病理分析(附52例報告)[J].實用放射學雜志,2010,26(6):775-779.
[4] 趙子進,袁賢瑞,鄒華元,等.顯微手術切除巖斜坡區腦膜瘤預后相關因素分析[J].中華外科雜志,2014,52(7):508-513.
[5] 袁俊峰,樊啟濤,石浩,等.伽瑪刀治療腦膜瘤療效及其影響因素分析[J].現代預防醫學,2011,38(2):370-372.
[6] 李志平,黃小山,祝剛,等.手術切除腦膜瘤后復發的危險因素分析及手術對策研究[J].實用癌癥雜志,2015,21(4):590-592.
[7] 劉雙,毛慶,劉艷輝,等.上矢狀竇旁腦膜瘤術后復發相關因素分析[J].中國微侵襲神經外科雜志,2013,18(6):260-262.
[8] 張俊廷,李達,郝淑煜,等.巖斜區腦膜瘤手術治療及預后分析[J].中華神經外科雜志,2012,28(4):327-332.
[9] 周青,湯可,周敬安,等.復發腦膜瘤再次手術患者顱內感染的危險因素分析[J].中華神經醫學雜志,2013,12(5):486-489.
[10] 張小軍,羅湘輝,何佳宏,等.竇旁腦膜瘤術后復發的臨床表現及其危險因素的相關分析[J].中國醫師雜志,2014,21(2):265-267.
[11] 魏勝程,王志剛,曲春城,等.老年人腦膜瘤全切除術后復發的相關因素[J].中國老年學雜志,2014,34(13):3 749-3 750.
[12] 黃海常,陸明雄,葉靜,等.92例腦膜瘤手術療效的影響因素分析[J].中國實用神經疾病雜志,2014,17(9):30-31.
(收稿2015-10-22)
R739.45
B
1673-5110(2016)22-0075-03

