頸部血管彩超聯合DSA評估動脈粥樣斑塊與腦梗死關聯性的臨床研究
遼寧省遼陽市中心醫院彩超室(遼陽111000) 郭 瑩 王 鑫
?
頸部血管彩超聯合DSA評估動脈粥樣斑塊與腦梗死關聯性的臨床研究
遼寧省遼陽市中心醫院彩超室(遼陽111000) 郭 瑩 王 鑫
目的:探討頸部血管彩超聯合 DSA 在評估動脈粥樣硬化斑塊與腦梗死關聯性中的臨床應用價值。方法:選取76例發生腦梗死者為觀察組,52例發生未發生腦梗死者為對照組,分別對兩組患者進行頸部血管彩超、DSA檢查,進行評估頸動脈粥樣硬化斑塊情況,并分析動脈粥樣硬化斑塊與腦梗死發生之間的相關性。結果:觀察組患者IMT 增厚發生率68.42%、頸動脈粥樣硬化斑塊發生率81.58%、混合斑發生率19.74%、狹窄發生率為47.37%,均高于對照組上述指標的發生率,差異有統計學意義(P<0.05)。頸動脈粥樣硬化斑塊在頸總動脈近分叉處發生率最高,DSA對前循環系統斑塊位置及狹窄情況檢測陽性率較高,二種檢測方法對比,在重度頸動脈狹窄的檢測中吻合率最高,為83.33%;椎動脈起始段斑塊發生率較高,血管彩超在狹窄的檢測中陽性率低,僅能對椎動脈的閉塞進行判定。結論:頸動脈粥樣硬化斑塊情況與腦梗死的發生具有相關性,對其進行頸部血管彩超聯合DSA檢查對腦梗死的預防和治療意義重大。
研究表明,頸動脈粥樣硬化斑塊和狹窄是缺血性腦卒中的主要病理基礎。臨床上目前有頸部血管彩超、數字減影血管造影(DSA)及MRA、CTA、TCD 等多種血管檢查方法,都可對缺血性卒中供血動脈的斑塊硬化、狹窄及閉塞情況等進行不同程度的評價[1]。有報道頸部血管彩超聯合DSA 對頸部及顱內外動脈斑塊的特征能準確把握,并能反映性質不同的斑塊與臨床表現之間關系[2]。本文即就頸部血管彩超聯合 DSA 在評估動脈粥樣硬化斑塊與腦梗死關聯性中的臨床應用價值進行研究,總結報道如下。
資料與方法
1 一般資料 選取2013年12月至2014年11月76例發生腦梗死者為觀察組,52例未發生腦梗死者為對照組,所有腦梗死患者均經顱腦MRI或CT證實存在病灶,并排除真性紅細胞增多癥、房顫、大動脈炎和外傷,未服用調脂藥物[3]。其中觀察組男性45例,女性31例,年齡50~75歲,平均年齡64.2±4.5歲,對照組男性33例,女性19例,年齡49~75歲,平均年齡62.7±5.5歲。
2 方 法
2.1 頸動脈分級標準:頸動脈狹窄分級采用北美癥狀性頸動脈內膜切除術分級標準:狹窄程度0~29%者為輕度狹窄;狹窄程度30%~69%者為中度狹窄;狹窄程度70%~90%者為重度狹窄;狹窄程度100%者為血管閉塞。
2.2 椎動脈分級標準:椎動脈異常分類:起始段的椎動脈發生非自然扭曲者為Ⅰ型;V1-V3段椎動脈起源變異或發育不良者為Ⅱ型;V1-V5段椎動脈發生節段性狹窄者Ⅳ 型(狹窄程度按北美癥狀性頸動脈內膜切除術 (NASCET) 法分級:≤ 29%為輕度狹窄,30%~69%為中度狹窄,≥70%為重度狹窄);基底動脈或椎動脈發生閉塞為IV 型[4]。
2.3 方法和指標: 分別對兩組患者進行頸部血管彩超、DSA檢查進行評估頸動脈粥樣硬化斑塊情況,對血管腔內徑、血流情況、管壁厚度、斑塊及其性質進行觀察。測量以下指標:①椎動脈內徑、頸內動脈內徑;②頸總動脈內徑;③頸動脈內膜-中膜厚度(IMT):IMT>1.5 mm 視為有粥樣硬化斑塊形成,根據斑塊回聲強度和組織病理將其分為:軟斑、扁平斑、硬斑和潰瘍混合斑;④管腔狹窄程度[5]。并分析動脈粥樣硬化斑塊情況及特點與腦梗死發生之間的相關性。
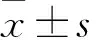
結 果
1 兩組患者頸部血管彩超檢測情況 觀察組患者IMT增厚發生率68.42%、頸動脈粥樣硬化斑塊發生率81.58%、混合斑發生率19.74%、狹窄發生率為47.37%,均高于對照組上述指標的發生率,差異有統計學意義(P<0.05),見表1。
2 頸部血管彩超及DSA檢查在觀察組前循環系統斑塊位置及狹窄情況比較 頸動脈粥樣硬化斑塊在頸總動脈近分叉處發生率最高,DSA對前循環系統斑塊位置及狹窄情況檢測陽性率較高,二種檢測方法對比,在重度頸動脈狹窄的檢測中吻合率最高,為83.33%,見表 2。

表1 兩組患者頸部血管彩超檢測情況[n(%)]
注:與對照組比較,* P<0.05

表2 頸部血管彩超及 DSA 檢查在觀察組前循環系統斑塊位置及狹窄情況比較
3 頸部血管彩超及DSA檢查在觀察組后循環系統斑塊位置及狹窄情況比較 椎動脈起始段斑塊發生率較高,血管彩超在狹窄的檢測中陽性率低,僅能對椎動脈的閉塞進行判定,見表 3。

表3 頸部血管彩超及 DSA 檢查在觀察組后循環系統斑塊位置及狹窄情況比較
討 論
缺血性腦卒中發生的一個重要原因是由動脈粥樣硬化導致的腦動脈閉塞性病變,卒中風險主要取決于癥狀和頸動脈狹窄程度,頸動脈狹窄程度是影響缺血性卒中發生和預后的重要指標。NASCET試驗發現:頸動脈狹窄發生卒中的風險與相關,狹窄程度為70%~79% 者第1年發生卒中的風險為11%, 狹窄程度>90%者為35%;2 年發生同側腦卒中的風險為26%。因此對頸動脈粥樣斑塊與顱內外動脈狹窄的檢測和干預至關重要。
目前頸部血管彩超、DSA等應用較多的檢測血管動脈粥樣硬化的方法各有特點:頸部血管彩超因其簡便易行、無創和可重復操作性等優點,成為診斷頸動脈斑塊的首選方法,可以早期對血管內中膜厚度進行檢測和判定斑塊性質,在評價主要風險干預策略的試驗中應用較多。DSA作為判斷血管狹窄的金標準,在臨床上應用普及,可對頸內動脈系統及椎基底動脈系統的狹窄及斑塊分布進行全面檢查,尤其是血液動力學的改變,從而對斑塊性狀和血管狹窄程度進行了解。在對腦梗死患者進行頸部血管彩超篩查后,再進一步行DSA檢查是很有必要的,因此對二者聯合應用是對頸動脈斑塊進行評價的可靠方法。
本研究發現,觀察組患者IMT增厚發生率68.42%、頸動脈粥樣硬化斑塊發生率81.58%、混合斑發生率19.74%、狹窄發生率為47.37%,均高于對照組上述指標的發生率,差異有統計學意義。DSA對前循環系統斑塊位置及狹窄情況檢測陽性率較高,二種檢測方法對比,在重度頸動脈狹窄的檢測中吻合率最高,為83.33%;血管彩超在狹窄的檢測中陽性率低,僅能對椎動脈的閉塞進行判定。這與初繼棟的研究結果相符,提示在頸動脈斑塊的評價中應該聯合應用血管彩超和DSA。
綜上所述 , 頸動脈粥樣硬化斑塊情況與腦梗死的發生具有相關性,對其進行頸部血管彩超聯合DSA檢查對腦梗死的預防和治療意義重大。
[1]NoguchiK,AokiT,KomakiS,et al.Unusualhemodynamicstrokerelatedtoanaccessorymiddlecerebralartery:Theusefulnessoffusionimagesfromthree-dimensionalangiography[J].SurgNeurolInt,2014 ,26(5):26.
[2]TorresDS,AbrantesJ,Brandao-MelloCE.CognitiveassessmentofpatientsminimalhepaticencephalopathyinBrazil[J].MetabBrainDis,2013,28(3):473-483.
[3]ChavarryNGM,VettoreMV,SansoneC, et al.Therelationshipbetweendiabetesmellitusanddestructiveperiodontaldisease:ameta-analysis[J].OralHealthPrevDent,2013,7(2): 107-127.
[4]AlexanderM,RebhunJ,HettsS, et al .E-031treatmentofacuteischemicstrokeduetothrombosisofstenoticatheroscleroticlesionsoftheposteriorcirculation[J].JNeurointervSurg. 2014 ,6 (Suppl1):A51.
[5] 李世英,劉 斌,劉 昊. 急性腦梗死患者頸動脈粥樣硬化斑塊與相關危險因素關系的研究[J]. 陜西醫學雜志,2007,36(08):977-980+995.
(收稿:2016-05-13)
動脈粥樣硬化 頸動脈 超聲檢查, 多普勒, 彩色 血管造影術 腦梗塞
R543.12
A
10.3969/j.issn.1000-7377.2016.12.023

