利多卡因環甲膜穿刺聯合喉上神經阻滯在經鼻盲探氣管插管搶救呼吸衰竭中的應用
余德華 余桂芳
利多卡因環甲膜穿刺聯合喉上神經阻滯在經鼻盲探氣管插管搶救呼吸衰竭中的應用
余德華 余桂芳
隨著醫療水平和急救水平的提高,越來越多的急診患者能夠得到有效的診治。目前選擇一種及時有效的氣道開放方式是搶救危急診患者成功的關鍵,但對急診科或ICU的重癥患者行氣管內插管比擇期手術患者氣管插管更困難,因重癥患者常處于心肌缺氧、各臟器功能衰竭狀態,同時在氣管插管操作過程中,導管對咽喉部、聲門及氣管黏膜有較強的刺激,可導致心血管系統交感神經興奮,出現血壓升高、心率增快,若使用全身麻醉藥物進行氣管內插管,患者很可能會出現呼吸心跳驟停。另外,患者處于應激狀態,很容易出現牙關緊閉,給經口氣管內插管帶來困難。利多卡因環甲膜穿刺聯合喉上神經阻滯能降低患者的氣道反應,并降低咽喉反射,可在保留自主呼吸下達到快速經鼻氣管插管的目的。筆者對急慢性呼吸衰竭和其他重癥患者采用利多卡因環甲膜穿刺聯合喉返神經阻滯經鼻盲探氣管內插管,并行機械通氣,已取得滿意的臨床效果,現報道如下。
1 資料和方法
1.1 一般資料 選擇2015年1至12月在紹興市人民醫院急診室或ICU接受搶救并行急救經鼻盲探氣管內插管的重癥患者50例,男29例,女21例,年齡18~80歲;APACHEⅡ評分16~20分。按隨機數字表法將患者分成研究組(環甲膜穿刺聯合喉返神經阻滯經鼻盲探氣管內插管)及對照組(直接經鼻盲探氣管內插管),每組25例。本研究經過醫院倫理委員會通過,所有患者均簽署知情同意書。兩組患者性別、年齡、體重、BMI、APACHEⅡ評分比較差異均無統計學意義(均P>0.05),詳見表1。
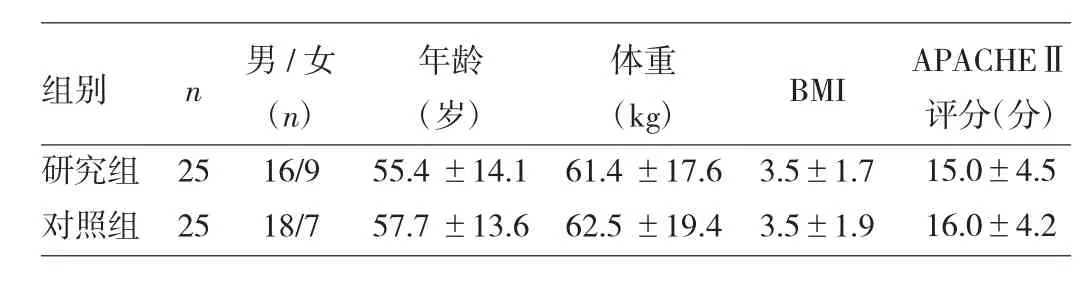
表1 兩組患者一般情況的比較
1.2 方法 所有患者取仰臥位或半臥位,進行心電監護、脈搏血氧飽和度和無創血壓監護。將無菌氣管導管下段涂上無菌硅油或液體石蠟油,為減少鼻內出血,使用呋麻滴鼻液往左右兩鼻孔各滴3~4滴。兩組患者均充分吸氧,并在插管前給予安定10mg注射鎮靜,然后行經鼻氣管內插管。研究組為利多卡因行喉上神經阻滯,環甲膜穿刺,氣管內表面麻醉,病情危急者在給氧充分后利多卡因環甲膜穿刺聯合喉返神經阻滯。5min后行經鼻氣管內插管。對照組為直接進行經鼻氣管內插管。插管后兩組患者均使用呼吸機治療。
1.2.1 環甲膜穿刺行聲門下氣管表面麻醉 囑患者深吸氣并屏住,行環甲膜穿刺,回抽確認在氣管內,注入2%利多卡因溶液2ml,讓患者咳嗽,行聲門下氣管黏膜表面麻醉。
1.2.2 喉上神經阻滯 囑患者去枕平臥,頭部偏向對側,觸診定位患者舌骨大角后向下滑,進針2~3mm使針尖位于甲狀舌骨膜側面,回吸無血及氣體后注射2%利多卡因4ml。
1.2.3 經鼻氣管內插管 將氣管導管輕柔從鼻腔插至咽腔,近聲門時,稍加停留,并將耳朵湊近氣管導管聽取氣流聲,氣流最強處,待吸氣瞬間迅速將導管置入氣管內。并接上呼氣末CO2監測設備,確定導管的位置。插管成功后持續給予咪達唑侖注射液0.05mg/(kg·h)靜脈泵注維持,所有操作均由高年制醫師或經過專門培訓的困難氣道小組成員完成,所有患者插管均在4min內完成。
1.3 觀察指標 分別記錄插管前、插管即刻、插管后1min及5min時血壓(MAP)、心率(HR)變化。觀察整個急救插管期間出現的嗆咳,氣道痙攣等不良反應。嗆咳分級:1級,無嗆咳;2級,1~2次,腹肌無明顯持續收縮,無屏氣;3級,3~4次;4級,5次或以上,劇烈嗆咳,腹肌明顯持續性收縮,屏氣。1、2級為效果好。導管耐受程度∶1級,耐受良好,患者無反應;2級,耐受尚可,輕微面部難受表情及嗆咳;3級,耐受較差,嚴重面部表情及嗆咳;4級,無法耐受,嚴重嗆咳及頭或手具有保護性的動作。
1.5 統計學處理 應用SPSS19.0統計軟件,計量資料以表示,兩組間比較采用t檢驗。
2 結果
2.1 兩組患者不同時點MAP、HR的比較 對照組插管后的MAP、HR與插管前比較上升明顯(P<0.05)。研究組插管后的MAP、HR與插管前比較輕度上升,但差異無統計學意義(P>0.05),詳見表2。
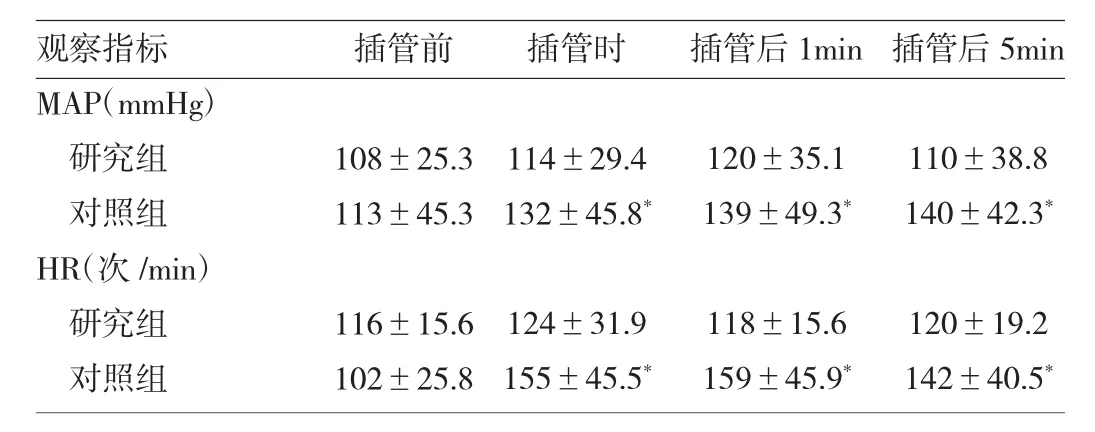
表2 兩組患者不同時點MAP、HR的比較
2.2 兩組患者不同時點嗆咳、導管耐受程度的比較 對照組患者在不同時點嗆咳反射程度中3、4級比較明顯大于研究組(P<0.05),見表3。對照組患者在不同時點導管耐受程度中3、4級比較明顯大于研究組(P<0.05),見表4。
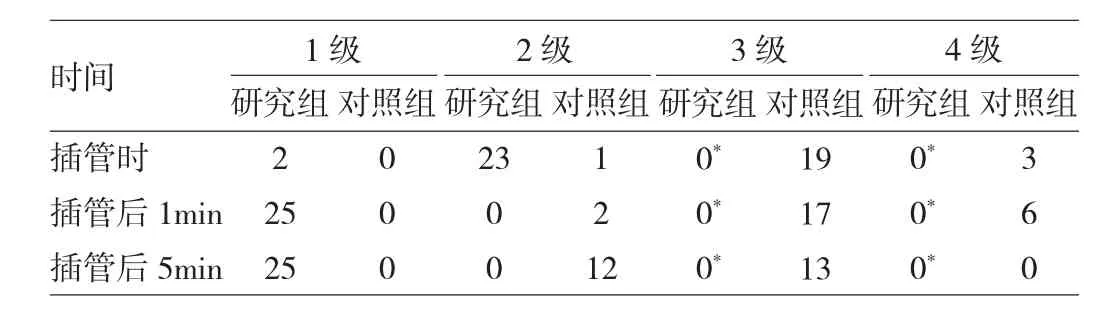
表3 兩組患者在不同時點嗆咳程度的比較(例)
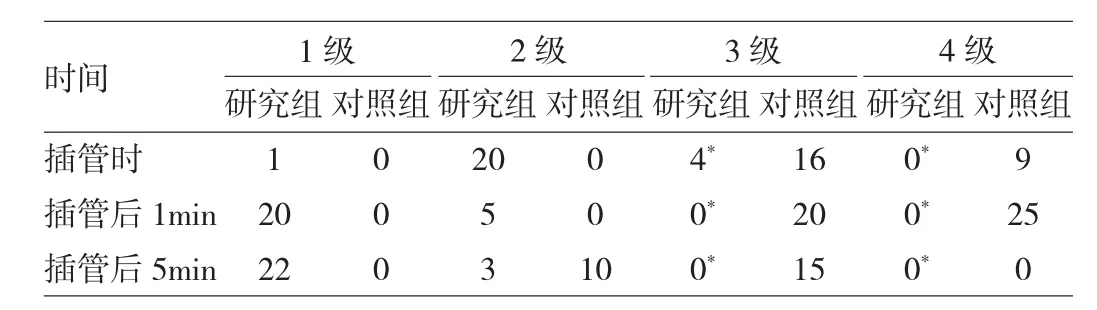
表4 兩組患者在不同時點導管耐受程度的比較(例)
3 討論
氣管插管術是急危重患者氣道管理應用最廣泛最有效且最快捷的手段之一,這種方法能保障患者氣道通暢,保證充分的供氧,在危急癥患者搶救復蘇及治療中發揮了重要的作用。面對不同患者的不同插管條件,會面臨程度不等的風險,插管刺激會使患者血流動力學波動顯著,且可能會帶來一系列插管后不良反應的發生[1]。氣管插管會引起原本就處于心肌應激狀態的患者出現心跳驟停,這是急插管的危險因素。心率增快,血壓上升等心血管反應均可導致危重癥患者處于呼吸循環系統衰竭狀態加重,導致心肌缺血、心律失常,嚴重時可能誘發心肌梗死、腦血管意外等。有研究表明置入喉鏡后30~45s時患者應激反應最為強烈,持續約3~5min[2]。
經鼻腔氣管插管術是急診或麻醉中常采用的一種氣管插管方式,但是常規這種氣管插管都是在不保留自主呼吸的情況下進行,這對患者造成了很大威脅,同時也使醫生操作沒用足夠的時間。同時成功率很低,并且風險非常的大,另外麻醉藥物具有抑制循環的作用,所以此類患者應盡量減少麻醉藥物的使用,從而降低患者急救的病死率[3]。完善的舌咽神經、喉、氣管局麻可以抑制氣管插管反應[4],避免插管時所誘發的氣道高反應性,阻斷氣管插管刺激引起的神經沖動的傳導,降低患者的不良心血管反應,但這種方法的缺點是咬肌不夠松弛,給插管帶來不便,采用經鼻插管可以避開這種方法的缺點。急插管患者常表現為牙關緊閉,若行經口氣管插管容易出現組織損傷等不良事件的發生,因此采用經鼻插管效果優越,易于術后護理,也是本研究的研究目的所在。
插管徑路的局麻是根據口、咽、氣管的神經分布。喉上神經來自靠近顱底的迷走神經段,向下降至頸動脈內側,在甲狀腺上極上方約2~3cm處(約舌骨水平),聲門以上咽部及環甲肌的感覺支配為迷走神經分支即喉上神經支配;聲門以下及氣管的感覺和運動由喉返神經支配[5]。由于這些神經同時支配了聲帶的運動,阻滯后聲帶關閉會造成氣道梗阻和呼吸困難,故不能進行完全阻滯。可給予氣管內即環甲膜穿刺注射局麻藥阻滯聲帶以下及氣管的感覺。喉上神經阻滯可使聲門處于開放狀態,減輕氣管插管導致咽喉部的強烈刺激,避免插管時聲門劇烈反射,創造良好的插管條件。經喉上神經及環甲膜穿刺即可有效進行阻滯插管時去甲腎上腺素和腎上腺素的升高,從而對循環系統進行保護。患者由于保留自主呼吸,輕柔而緩慢的操作并不會增加插管的風險。另有研究表明,清醒患者僅受到極輕微的刺激,不會發生肌力對抗,在溫和平穩狀態下即可完成氣管插管,明顯提高患者配合度,提升患者麻醉體驗滿意[6]。但是進行完善的喉上神經阻滯和環甲膜穿刺是經鼻氣管插管的關鍵所在,若阻滯不完善,同樣會帶來風險,如時間的損耗以及血腫的產生。鼻腔內血管豐富,容易發生鼻腔內大量出血,進一步影響插管視野,故進行此項操作需有經驗的醫師進行。在本研究中,通過兩組患者在不同時段嗆咳反射程度、導管耐受程度的觀察,充分說明本研究的方法對危重病患者有很好的臨床效果,但也有可能與本研究的樣本量有一定的關系,有待后續的進一步研究。
本文研究組患者插管過程心血管反應平穩,心肌耗氧量無影響,這與氣管插管前使用2%利多卡因經環甲膜穿刺及舌骨旁喉上神經阻滯相關,這種方法可以有效預防危重癥患者插管時的心血管應激反應。
[1] Farzi Farnoush,Haddadi Soudabeh,Ebrahimpour Neda,et al.A Survey on the Effect of Oral Gabapentin on Hemodynamic Changes During Direct Laryngoscopy and Tracheal Intubation and Intraoperative Bleeding in Patients Undergoing Septorhinoplasty[J].Anesth Pain Med,2015,5(5):29705.
[2] 張國樓.全麻插管期心血管副反應的防治[J].臨床麻醉學雜志,2001,17 (2):673.
[3] 周丹,竇悅,孫曉旭.ICU患者氣管內局部麻醉對氣管插管反應的臨床觀察[J].中國衛生產業,2012,13:90.
[4] 李薇,張穎,劉冬梅,等.舌咽神經、喉上神經阻滯聯合氣管黏膜表面麻醉抑制氣管插管反應的效果觀察[J].黑龍江醫學,2014,38(4):379-380.
[5] 狄華軍.利多卡因在全麻氣管插管中的應用[J].浙江創傷外科,2009,14 (4):409.
[6] 和樹華.小兒腹腔鏡手術行氣管插管全身麻醉140例體會[J].中國醫學創新,2011,8(28):106-107.
2016-04-28)
(本文編輯:嚴瑋雯)
312000 紹興市人民醫院麻醉科(余德華);上海交通大學醫學院附屬第九人民醫院北部麻醉科(余桂芳)
余桂芳,E-mail:guifangyu@foxmail.com

