早期減壓術在脛骨開放性骨折中的療效分析
朱金榮
(廣西省北海市人民醫院骨科,廣西北海536000)
早期減壓術在脛骨開放性骨折中的療效分析
朱金榮
(廣西省北海市人民醫院骨科,廣西北海536000)
目的探討早期減壓術結合骨折一期固定治療GustiloⅡ型、ⅢA型、ⅢB型脛骨開放性骨折的臨床療效。方法26例脛骨開放性骨折合并脛骨前緣皮膚缺損的患者,其中GustiloⅡ型骨折8例,ⅢA型骨折16例,ⅢB骨折2例。急診行骨折固定術后,通過早期減壓術,即增加一處小腿內側或外側皮膚縱形減壓切口,使脛骨前緣皮膚的缺損在張力不大的條件下一期縫合。結果所有脛前皮膚縫合傷口一期愈合,無皮膚壞死及骨外露發生。減壓切口處的皮膚缺損,8例二期直接縫合,18例二期植皮閉合創面。無一例需要帶蒂皮瓣移植來閉合創面。肢體功能優良率位88.4%。結論早期減壓術,能夠一期閉合脛前皮膚缺損,減少脛骨骨折的感染機會,增強骨折愈合的能力,無需二期行帶蒂皮瓣或轉移皮瓣閉合創面,手術操作簡單,適合在基層醫院推廣。
脛骨開放性骨折;早期減壓術;骨折固定
脛骨骨折占全身各部位長骨骨折的10%左右,多由高能量性創傷所致。開放性骨折往往伴有脛骨前內側緣皮膚軟組織缺損,脛骨骨折端骨外露。本研究在急診骨折固定術后,通過早期減壓術,即增加一處小腿內側或外側皮膚縱形減壓切口,使脛骨前內側緣皮膚缺損,在張力不大的條件下一期縫合,使脛骨骨外露得到良好的軟組織覆蓋,以促進骨折愈合,降低骨折感染的發生率,達到簡化治療方式的目的。
1 資料與方法
1.1 一般資料
納入標準:脛骨開放性骨折合并脛前皮膚損傷,清創分類為GustiloⅡ型、ⅢA型、ⅢB型骨折,脛骨前內側緣軟組織缺損并骨外露的患者。排除標準:脛骨開放性骨折,GustiloⅡ型、ⅢA型、ⅢB型以外的脛骨開放性骨折及清創后不會出現脛骨前內側緣骨外露的患者。
本組共26例。男性19例,女性7例;年齡22~60歲,平均41.2歲;GustiloⅡ型骨折8例,ⅢA型骨折16例,ⅢB型骨折2例,均合并有腓骨骨折。致傷原因:高處墜傷4例,交通事故傷15例,機器絞傷5例,重物砸傷2例。伴發腰椎骨折3例,足部損傷3例,胸外傷2例。受傷時間到手術開始時間3~11 h,平均5.6 h。
1.2 手術方法
1.2.1 骨折固定急診行術前準備,常規圍術期患者入院后應盡早使用抗生素,嚴格按照骨科清創手術要求,徹底清創,并用大量生理鹽水和雙氧水反復沖洗傷口,切除所有失活組織或可能血運不佳的皮膚,尤其是脛骨前緣的皮膚和軟組織,清創完畢后依據清創后的骨折和軟組織損傷情況對骨折進行Gustilo分類,確定開放性骨折的等級。GustiloⅡ型開放性骨折采用脛骨髓內釘固定,GustiloⅢA型開放性骨折采用外固定支架固定。采用不擴髓或少擴髓技術,交鎖髓內釘內固定6例。組合式外固定支架10例,單邊外固定支架10例。外固定器一般置于脛骨內側,固定針距離皮膚3 cm左右,有利于敷料的更換。術中注意保護軟組織,操作要精細,盡量減少骨折塊表面軟組織剝離,減少骨折塊血運的損傷。
1.2.2 小腿軟組織的處理距離清創后脛前皮膚缺損的邊緣約6 cm,于小腿的內側或外側,做平行于皮膚缺損邊緣的縱形減壓切口,達深筋膜深層,緊貼深筋膜深層游離形成橋狀縱形皮瓣,長10~15 cm。向內側牽拉與脛前內側軟組織試行縫合,如張力較大可向近端和遠端延長減壓切口,直到脛前內側緣脛骨外露可以被正常軟組織覆蓋。清創后測量脛前皮膚的缺損,清創后的面積,最大8 cm×15 cm,最小3 cm× 5 cm。12例腓骨下段骨折需要行骨折鋼板內固定,閉合肌層后,延長切口形成縱形減壓皮瓣,使脛骨前內側骨外露得到良好覆蓋。14例腓骨上段骨折,無需行腓骨內固定,根據脛前皮膚缺損的位置偏于脛骨的外側或內側,選擇軟組織減壓切口的位置。減壓術后,脛骨前側的軟組織缺損均在無張力的情況下縫合,覆蓋脛骨前緣的軟組織為正常或接近正常的皮膚。減壓術后遺留的外側或內側的皮膚缺損,基底為肌肉組織,采用持續負壓吸引裝置(vacuum sealing drainage,VSD)覆蓋,待二期行植皮或二期創面直接縫合。見圖1、2。
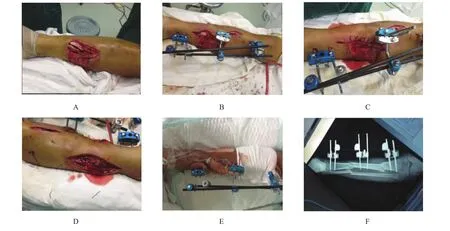
圖1 減壓術
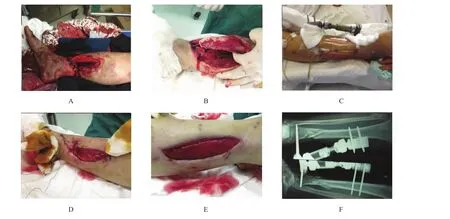
圖2 減壓術
1.3 術后處理
術后應用抗生素5~7 d預防感染,抬高患肢,靜滴甘露醇促進腫脹消退。術后7~10 d去除VSD。視減壓切口張力情況,8例直接縫合減壓切口,18例行全厚皮片植皮。無一例出現脛前軟組織壞死,無一例需要二期行帶蒂皮瓣轉移手術。術后每月行脛腓骨X線檢查,以X線照片上骨折斷端間有無骨痂形成作為判斷骨折愈合的標準,并逐步進行踝關節負重功能鍛煉,以促進骨折愈合。
2 結果
本組患者隨訪時間13~24個月,平均15.5個月。未次隨訪時按照Johner-Wruhs評分標準[1]評定膝、踝關節功能,從疼痛、步態、踝關節活動度及軟組織腫脹等方面進行評分,優17例,良6例,可2例,差1例,優良率88.4%。無一例發生深部感染。1例行外固定器固定后9個月,骨折愈合不佳,行后側鎖定鋼板內固定術,并行植骨,術后1年,骨痂生長仍欠佳,目前已行三期植骨手術。12例外固定支架使用的時間≥10個月,8例發生釘道滲液,以黃色液體為主,經過靜脈滴注抗生素,并使用長效青霉素肌內注射,1次/周,經過局部換藥治療,釘道感染均能在1周左右痊愈(見圖3)。1例術后3個月出現外固定支架近端釘松動并滲液,但腓骨骨折有較多骨痂生長,X線未見明確骨髓炎表現。術者將近端2枚釘取出后石膏固定1周,釘道完全愈合,錯開原釘道再次打入2枚外固定釘固定,傷后10個月后骨折愈合。
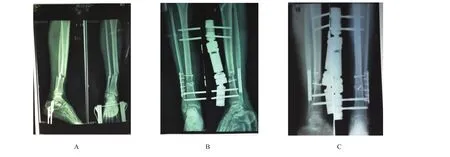
圖3 釘道痊愈
3 討論
3.1 早期減壓術的指征和優點
脛骨開放性骨折合并脛前皮膚缺損時,最常見的錯誤為,①清創不徹底,使失活的皮膚覆蓋在脛骨前緣。②強行縫合皮膚,使挫傷的皮膚由于張力過大而失去血液供應,最終導致脛骨前方骨外露。早期減壓術,既增加一處小腿內側或外側皮膚減壓切口,來避免這樣的錯誤。在徹底清創和張力不大的條件下,一期閉合脛骨前方的皮膚軟組織缺損,從而提高脛前皮膚的愈合機會,減少由于脛前皮膚壞死而發生的脛骨骨外露,降低骨折感染的發生率。早期減壓術的指征:脛骨前緣有骨折露,直接閉合傷口張力過大或無法直接閉合傷口。減壓術的目的是閉合脛骨骨外露,而不是軟組織的再覆蓋。清創后皮膚缺損最大的可閉合寬度為8 cm,長度為15 cm。
良好的脛前軟組織覆蓋可以較好地促進骨折的愈合,并縮短骨折的愈合時間,降低骨折延遲愈合和骨折不愈合的發生率。軟組織的重建并不是局限于防止骨折外露部分干燥和感染,而且可以提供骨生長干細胞、生長因子和血管的支持[2-4]。早期減壓術,通過對小腿深筋膜的切開減壓,有效降低骨筋膜室的壓力,無需擔心骨筋膜室綜合征的發生。早期減壓術,可以縮短治療時間,減少患者痛苦,手術方式簡單,基層醫院容易掌握。
3.2 手術時機
早期徹底的清創是預防感染的關鍵步驟[5]。胥少汀等[6]認為,任何開放性損傷均應爭取盡早進行清創外科手術治療。通常傷后6~8 h內,污染部位的細菌尚未侵入組織深部,是清創術的黃金時間。超過6~8 h,在24 h內,感染尚未確立,在抗生素的有效使用下進行清創也是有益的。POLLAK等[7]通過對315例GustiloⅢ型脛骨開放性骨的的患者,進行回顧性分析發現,骨髓炎的發生率與傷后到徹底清創的時間無關,而與最后確定性治療的方式和醫院有關。急診進行的確定性固定和骨折部位的有效軟組織覆蓋,可以減少二期手術的患者痛苦,縮短治療時間。
3.3 固定方式的選擇
固定方式的選擇主要依據受傷到手術的時間、創面的污染程度、清創后的骨折分型。受傷距手術時間較短可以考慮髓內釘固定,時間較長,則優先考慮外固定支架固定。①目前認為脛骨髓內釘固定,適用于GustiloⅡ和GustiloⅢA開放性脛骨骨折,承重性好,可以早期下地負重行走,而且髓內釘的感染率和外固定支架相當。②不少學者認為,開放性骨折初次手術時,應盡量使用較少的內置物固定關鍵骨折塊,且盡早閉合創面和確定性的骨折固定有利于減少并發癥[8-10]。對GustiloⅢA型骨折還是傾向于采用外固定支架固定,較髓內釘具有更少的植入物,有利于減少骨髓炎的發生概率。外固定具備骨折早期穩定和中,后期彈性固定的優點,術后注意預防止針道感染和骨折愈合之前的骨折再移位,可以使外固定器治療脛骨骨折的愈合率≥95%。
3.4 外固定支架治療是否需要二期改為內固定方式
一些學者們認為,外固定應當作為臨時固定,待小腿條件允許的情況下,轉換為內固定,可以避免外固定支架常見并發癥,如釘道感染和骨折復位欠佳[11-14]。但是筆者認為,①釘道感染是可控的,本組患者中,8例出現釘道分泌物時,在早期合理使用抗生素后,均得到良好控制。如釘道松動可以考慮改變釘道位置再次外固定支架固定。延長外固定時間,直到骨折臨床愈合。②二次手術增加手術感染的風險,提高治療費用,增加患者的痛苦。③目前的外固定支架與加壓鎖定鋼板相比較,應力遮擋作用有所降低,且具有相似的固定強度[15],可以早期進行功能鍛煉,有利于骨折的愈合。④外固定支架技術對骨膜的剝離最少,可以減少局部骨折部位的血運損害。因此一期使用外固定支架固定后,可不必轉為骨折內固定。
綜上所述,早期減壓術并骨折一期固定,能夠一期閉合脛骨前緣皮膚缺損,減少感染機會,增強骨折愈合的能力。無需二期行帶蒂皮瓣閉合創面。手術操作簡單,適合在基層醫院推廣。
[1]JOHNER R,WRUHS O.Classification of tibial shaft fractures and correlation with results after rigid internal fixation[J].Clin Orthop,1983,9(178):7-25.
[2]VAREY A H,KHAN U.Soft-tissue reconstruction of open fractures of the lower limb:muscle versus fasciocutaneous flaps[J]. Plast Reconstr Surg,2013,131(3):448e-499e.
[3]SCHINDELER A,LIU R,LITTLE D G.The contribution of different cell lineages to bone repair:exploring a role for muscle stem cells[J].Differentiation,2009,77(1):12-18.
[4]LIU R,SCHINDELER A,LITTLE D G.The potential role of muscle in bone repair[J].J Musculoskelet Neuronal Interact,2010, 10(1):71-76.
[5]王根林,楊惠林,牛國旗,等.交鎖髓內釘治療脛骨骨折并發癥分析[J].中國矯形外科雜志,2006,14(26):1681-1683.
[6]胥少汀,葛寶豐,徐印坎.實用骨科學[M].第3版.北京:人民軍醫出版社,2008:79-80.
[7]POLLAK A N,JONES A L,CASTILLO R C,et al.The relationship between time to surgical debridement and incidence of infection after open high-energy lower extremity trauma[J].J Bone Joint Surg Am,2010,92(1):7-15.
[8]KIM J W,OH C W,JUNG W J,et al.Minimally invasive plate osteosynthesis for open fractures of the proximal tibia[J].Clin Orthop Surg,2012,4(4):313-320.
[9]TONG D,JI F,ZHANG H,et al.Two stage procedure protocol for minimally invasive plate osteosynthesis technique in the treatment of the complex pilon fracture[J].Int Orthop,2012,36(4): 833-837.
[10]MA C H,YU S W,TU Y K,et al.Staged external and internal locked plating for open distal tibial fractures[J].Acta Orthop, 2010,81(3):382-386.
[11]葉曉生,王洪震,賈正平.外支架轉內固定分期治療高能量脛骨平臺骨折的療效分析[J].實用骨科雜志,2014,20(10):895-899.
[12]張國林,邊紹清,湯慶,等.外固定支架轉換髓內釘內固定治療脛腓骨開放性骨折[J].實用骨科雜志,2015,21(9):846-848.
[13]吳耀康,蘇瑞鑒,楊慶達,等.外固定支架轉換內固定分期治療復雜性脛腓骨骨折[J].實用骨科雜志,2013,19(8):757-759.
[14]陳文韜,張世民.外固定支架轉換內固定分期治療下肢復雜骨折的研究進展[J].中華創傷骨科雜志,2010,12(6):574-576.
[15]曹正品,黃俊濤,蘇仕奎,等.MIPPO技術結合LCP內固定治療脛骨遠端骨折[J].浙江創傷外科,2015,20(2):334-337.
(童穎丹 編輯)
R687.3
B
10.3969/j.issn.1005-8982.2017.01.029
1005-8982(2017)01-0137-04
2016-04-19

