不同亞型帕金森病患者多導睡眠圖的臨床觀察
潘燕,王紅杰,朱志華
·論著·
不同亞型帕金森病患者多導睡眠圖的臨床觀察
潘燕,王紅杰,朱志華
目的 評價不同亞型原發性帕金森病(PD)患者多導睡眠圖(PSG)的變化指標,分析PD患者睡眠障礙的臨床特點。方法 選取原發性PD患者90例[震顫為主型40例,姿勢異常步態障礙(PIGD)為主型50例]以及50名健康對照者,進行全夜PSG監測,并對結果進行比較。 結果 與震顫為主型相比,PIGD為主型總睡眠時間、臥床時間、睡眠中覺醒次數及睡眠效率明顯下降,快速眼動(REM)睡眠時間明顯減少,差異有統計學意義(均P<0.05);睡眠潛伏期、S1(min)、 S1(%)、 S2(min)、 S2(%)、 S3+S4(min)、 S3+S4(%)差異無統計學意義(均P>0.05)。與對照組相比,震顫為主型總睡眠時間、臥床時間明顯下降,差異有統計學意義(均P<0.05);睡眠中覺醒次數、睡眠效率、REM睡眠時間、睡眠潛伏期、S1(min)、 S1(%)、 S2(min)、 S2(%)、 S3+S4(min)、 S3+S4(%),差異無統計學意義(均P>0.05)。結合視頻監測錄像觀察,PIGD 為主型原發性 PD患者70%出現REM睡眠行為障礙(RBD)異常,而震顫為主型原發性PD患者2.5%出現RBD異常。 結論 PIGD 為主型較震顫為主型原發性PD患者更易出現睡眠障礙及RBD異常表現,可能與PD不同亞型的臨床異質性相關。
帕金森病;姿勢異常步態障礙;震顫;多導睡眠圖
帕金森病(PD)是黑質-紋狀體通路變性的疾病,常見于中老年人,由于黑質紋狀體內的多巴胺能神經元變性,同時殘存神經元細胞合成多巴胺的能力下降,這樣最終引起PD的發生[1]。PD的非運動癥狀日益受到關注[2]。近來有研究[3]發現,在PD發病早期及應用多巴胺類藥物治療之前,非運動癥狀對于患者生活質量的影響較運動癥狀更大。目前,越來越多的人關注其運動功能障礙異質性的表現,而非運動方面的癥狀卻很少述及。睡眠障礙是PD最常見的導致其失去生活能力的非運動方面的并發癥之一[4]。 近年來臨床上越來越多地發現PD患者常合并睡眠障礙,至少存在于60%的 PD患者中,甚至有時可作為疾病的首發癥狀出現,嚴重影響患者的生活質量[5]。 目前涉及PD不同臨床亞型與睡眠障礙的研究較少,本研究對PD睡眠障礙采用量化指標系統評價,以探討不同臨床亞型PD患者的睡眠障礙的臨床特點,并進一步指導治療。
1 對象與方法
1.1 對象 選取我院PD專病門診和住院的原發性PD患者共90例,男50例,女40例;年齡48~82歲,平均(65.23±7.85)歲;病程5月~30年,平均(4.52±4.03)年。震顫為主40例(男22例,女18例),姿勢異常步態障礙(PIGD)為主50例(男28例,女22例)。選取50名門診健康體檢者為對照組,男26名,女24名;年齡42~78歲,平均(60.14±5.63)歲。納入標準為英國協會(UKPDS)的診斷標準[6],呈緩慢發病,具有靜止性震顫、肌肉強直和運動遲緩等3項癥狀中至少2項,左旋多巴治療試驗反應陽性;盡量排除帕金森綜合征和帕金森疊加綜合征,排除其他神經系統疾病、精神疾病、心血管疾病;疼痛性疾病、酒精成癮者及服用鎮靜催眠藥史,排除癡呆不能進行評分者(MMSE:文盲≤17分,小學≤20分,中學≤22分,大學以上≤23分)。所有納入的震顫為主和PIGD為主的PD患者,均為服用美多芭片250 mg,每日三次(排除不同劑量的多巴胺能制劑對睡眠的影響)。
1.2 方法
1.2.1 分組方法 采用 Jankovic等[7]的分組方法,將PD患者按其運動障礙分為兩亞型:震顫為主型為統一PD評定量表-運動檢查(UPDRSⅢ)中平均震顫得分/姿勢異常及步態障礙得分≥1.5;PIGD為主型為UPDRSⅢ中平均震顫得分/PIGD得分≤1.0。1.2.2 多導睡眠圖(PSG)監測 所有受試者均經連續兩晚睡眠監測,取第二晚所得數據用于參數分析。PSG監測采用美國 Nicolet Uhrasom PSG監測儀:包括EEG、眼電圖、下頦EMG、雙下肢EMG、ECG、鼾音、口鼻氣流、胸部和腹部運動。參考 AASM Manual for scoring Sleep, 2007 標準進行睡眠分期。通過結合視頻監測錄像觀察患者有無睡眠運動障礙,并結合睡眠分期以確定性質。睡眠結構分期標準:(1)清醒:在每一版(30 s的時段內)的EEG出現低幅快活動或者8~12 Hz 的α節律,同時可有掃視性的快速眼動、眨眼,下頜肌電顯示肌張力很高,而缺乏睡眠EEG的特征;(2)Ⅰ期睡眠(S1):在每一版(30 s的時段內)的EEG出現低波幅混合頻率腦電活動,以3~7 Hz為主,α活動少于 50%,有較慢的眼球運動,有時出現標志性頂尖波;(3)Ⅱ期睡眠(S2):每一版(30 s的時段內)的EEG以睡眠紡錘和K-復合波及指數小于20%的δ波為特征; (4)Ⅲ期睡眠(S3):每一版(30 s的時段內)的EEG中出現高波幅(>75 V)的δ波指數為20%~50%;(5)Ⅳ期睡眠(S4):每一版(30 s的時段內)的EEG出現高波幅δ波指數>50%;(6)快速眼動(REM)睡眠:每一版(30 s的時段內)的EEG表現為類似于Ⅰ期睡眠的相對低幅的混合頻率腦電活動,下頜肌電顯示肌張力消失,眼電圖可出現周期性地鋸齒樣的快速眼動波。睡眠生理參數: (1)臥床時間:從關燈上床到早上起床的時間減去夜間離開床的時間。總睡眠時間(TST):在記錄過程中真正的睡眠時間的總和。睡眠效率(SE):總睡眠時間與臥床時間的比值。(2)睡眠潛伏期(SL):從關燈上床到出現第一個任何睡眠時段的時間。(3)REM睡眠潛伏期(REM-SL ):從睡眠開始到出現第1個快速眼動睡眠期的時間。(4)覺醒次數:從入睡到睡眠結束期間清醒的次數,要求持續時間>15 s。(5) S1-S4 期睡眠和REM的比例:為各期睡眠時間與總睡眠時間的比值。(6)慢波睡眠(SWS):指 S3+S4 期的睡眠總和,又稱深度睡眠。

2 結 果
2.1 PIGD為主型與震顫為主型的比較 見表1。與震顫為主型相比,PIGD為主型總睡眠時間、臥床時間、睡眠中覺醒次數及睡眠效率明顯下降,REM睡眠時間減少,差異有統計學意義(均P<0.05);而睡眠潛伏期、S1(min)、 S1(%)、 S2(min)、 S2(%)、 S3+S4(min)、 S3+S4(%),差異無統計學意義(均P>0.05)。
2.2 震顫為主型與對照組的比較 見表1。與對照組相比,震顫為主型原發性總睡眠時間、臥床時間明顯下降,差異有統計學意義(均P<0.05);睡眠中覺醒次數、睡眠效率、REM睡眠時間、睡眠潛伏期、S1(min)、 S1(%)、 S2(min)、 S2(%)、 S3+S4(min)、 S3+S4(%),差異無統計學意義(均P>0.05,表 1)。
2.3 發生REM睡眠行為障礙(RBD)的情況 結合視頻監測錄像觀察,35例(70%)PIGD為主型原發性PD患者出現RBD,表現為夢魘(56.3%)、喊叫(28.8%)、攻擊性動作(18.4%)。而震顫為主型原發性PD患者中僅2.5%(1/40)出現RBD,表現為夢魘。
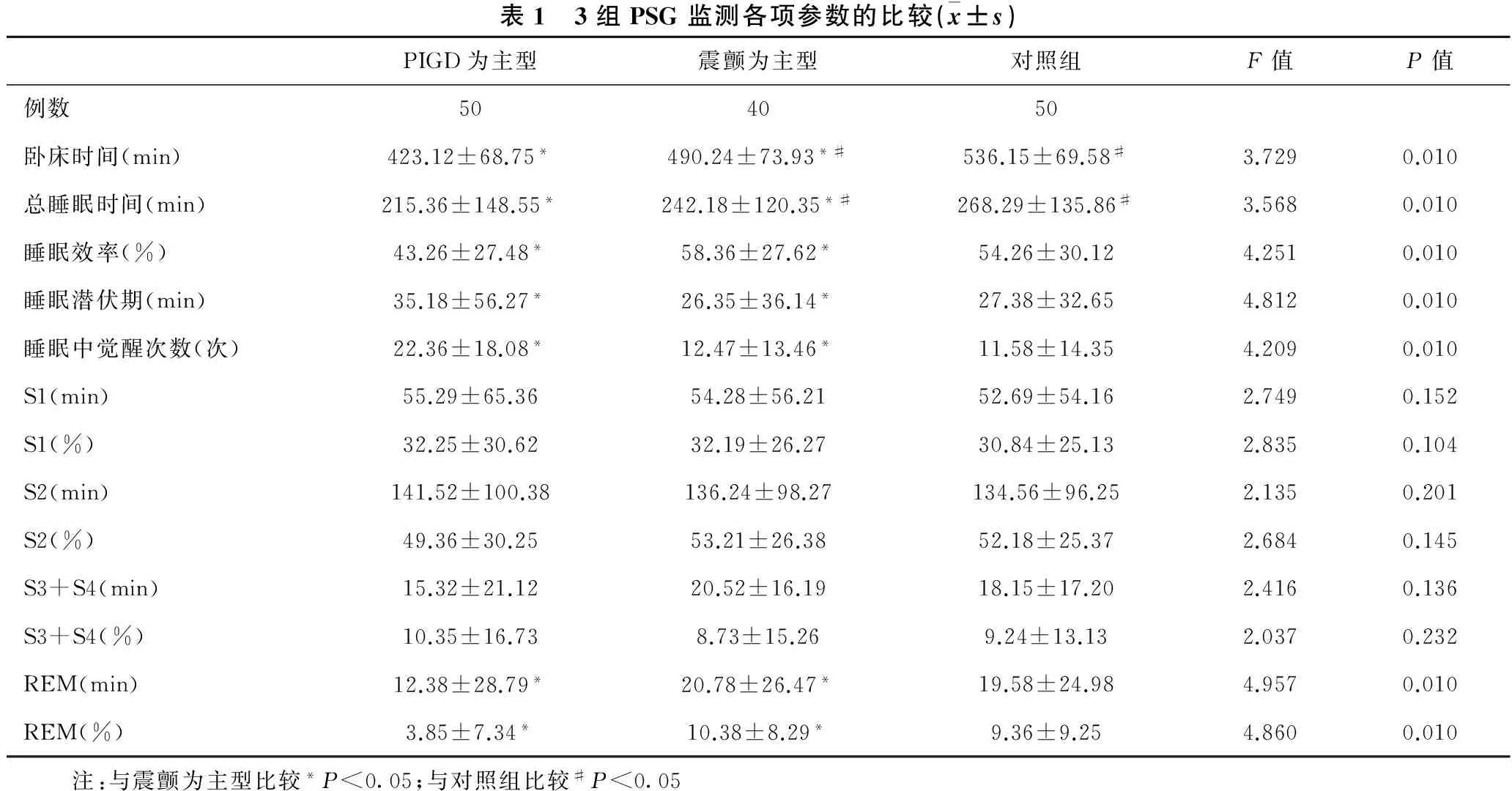
表1 3組PSG監測各項參數的比較(x±s)PIGD為主型震顫為主型對照組F值P值例數504050臥床時間(min)423.12±68.75*490.24±73.93*#536.15±69.58#3.7290.010總睡眠時間(min)215.36±148.55*242.18±120.35*#268.29±135.86#3.5680.010睡眠效率(%)43.26±27.48*58.36±27.62*54.26±30.124.2510.010睡眠潛伏期(min)35.18±56.27*26.35±36.14*27.38±32.654.8120.010睡眠中覺醒次數(次)22.36±18.08*12.47±13.46*11.58±14.354.2090.010S1(min)55.29±65.3654.28±56.2152.69±54.162.7490.152S1(%)32.25±30.6232.19±26.2730.84±25.132.8350.104S2(min)141.52±100.38136.24±98.27134.56±96.252.1350.201S2(%)49.36±30.2553.21±26.3852.18±25.372.6840.145S3+S4(min)15.32±21.1220.52±16.1918.15±17.202.4160.136S3+S4(%)10.35±16.738.73±15.269.24±13.132.0370.232REM(min)12.38±28.79*20.78±26.47*19.58±24.984.9570.010REM(%)3.85±7.34*10.38±8.29*9.36±9.254.8600.010 注:與震顫為主型比較*P<0.05;與對照組比較#P<0.05
3 討 論
PD主要臨床表現為靜止性震顫、肌強直、運動遲緩及姿勢步態異常四大主征。按其運動障礙的不同表現,將PD患者分為震顫為主型和 PIGD為主型[7]。 由于PD臨床表現復雜多樣,其四主征的出現存在不均衡性,且不同運動障礙亞型的PD病情進展快慢也明顯不同,PIGD為主型PD運動功能惡化進展迅速,對左旋多巴反應差,且生活質量明顯降低[8]。
國外也有研究[9]表明運動遲緩與肌體強直的進展速度基本相似,但震顫無規律可循,因此推測兩者是完全不同的病理生理過程。 此外,PIGD為主型對左旋多巴反應差,可能造成多巴胺能制劑用量增加。大劑量多巴胺能制劑則導致睡眠破碎或延長睡眠潛伏期及片段睡眠和入睡困難,出現總睡眠時間減少,睡眠效率下降[10]。 另有研究[11]表明 PIGD為主型更易伴發情感、智能障礙,而情感障礙如抑郁又是導致睡眠質量下降的影響因素之一[12],從而影響睡眠質量。
RBD首次在人類中被描述是在1986年,指的是REM正常EEG活動的抑制和肌肉張力消失時,出現與夢境相關的暴力等異常行為,有時可能會傷及他人或自身,PSG檢查顯示REM睡眠期肌肉有失張力表現。Kumru等[13]研究發現在出現RBD的PD患者中,幾乎沒有震顫為主型的PD患者,且RBD較PD癥狀提前出現,多發生在50歲以后出現PD癥狀的患者。 另外,Postuma 等[14]研究也表明伴有RBD的PD患者在運動癥狀方面有其特異的表現:震顫減少、跌倒頻發、對藥物劑量呈現低反應性,表明RBD是以非震顫為主的PD又一個臨床異質性的體現。本研究發現,在PSG 監測中通過結合視頻監測錄像觀察,PIGD 為主型原發性PD患者70%(35/50)出現RBD異常,表現為夢魘56.3%,喊叫28.8%,攻擊性動作18.4%。而震顫為主型原發性PD患者2.5%(1/40)出現RBD期異常,表現為夢魘。PD不同臨床亞型的異質性對睡眠障礙等非運動癥狀產生影響的機制目前還不太清楚,可能與其不同的神經病理改變相關。 睡眠和覺醒依賴遞質系統調節,如黑質-紋狀體多巴胺系統與行為覺醒有關,去甲腎上腺素、乙酰膽堿與腦電覺醒有關。PIGD為主型PD 中紅核、黑質存在更為明顯的多巴胺能神經元脫失,導致腦內遞質失衡,從而影響正常睡眠-覺醒周期,且睡眠障礙的程度隨疾病的進展漸趨加重。另外,國外也有研究[15]認為PIGD為主型紋狀體5-羥色胺含量降低是情感智能障礙的病理生理基礎,從而間接影響睡眠質量。 因此PIGD為主型PD與震顫為主型PD可能由于存在不同的生化基礎,從而導致其更易出現睡眠障礙等PD非運動癥狀。
本研究結合PSG監測,發現PIGD為主型原發性PD患者總睡眠時間、臥床時間、睡眠中覺醒次數及睡眠效率明顯下降,REM睡眠時間減少,差異有統計學意義;而睡眠潛伏期、S1(min)、 S1(%)、 S2(min)、 S2(%)、 S3+S4(min)、 S3+S4(%),差異無統計學意義。震顫為主型PD患者較對照組相比,總睡眠時間、臥床時間明顯下降,差異有統計學意義(P<0.05);睡眠中覺醒次數、睡眠效率、REM睡眠時間、睡眠潛伏期、S1(min)、 S1(%)、 S2(min)、 S2(%)、 S3+S4(min)、 S3+S4(%),差異無統計學意義。本研究不僅證實了PD患者睡眠障礙如入睡困難、RBD、片段睡眠等在PD患者臨床表現中是很常見的癥狀,而且發現睡眠障礙與PD患者的不同臨床亞型相關,且排除了多巴胺能制劑對睡眠的影響,這是PD異質性在非運動癥狀方面的差異性的又一個證據,同時為PD的個體化治療提供臨床依據,可能改善PD患者的預后。
目前,研究PD合并睡眠障礙的電生理方面較多,PSG已廣泛用于睡眠醫學研究,但在研究設計(如樣本量、PSG監測時長、研究環境)、患者篩選及分組、對照選擇等方面仍存在較多問題[16],在很大程度上導致人們對研究成果的質疑。為了得出更加準確客觀的研究結果,可以通過記錄PSG監測具體時段、PD患者分類細化、進行前瞻性研究、DNA采樣研究、建立標準化指南等手段加深對未知問題的探討與解讀[17]。
[1]Thomas B, Beal MF.Parkinson’s disease [J]. Hum Mol Genet, 2009, 16:183.
[2]莊海,徐武華,鄒海強.帕金森病非運動癥狀臨床診治的新進展[J].中華神經醫學雜志,2011,10:1294.
[3]Muller B, Assmus J, Herlofson K, et al. Importance of motor vs. non-motor symptoms for health-related quality of life in early Parkinson’s disease[J]. Parkinsonism Relat Disord, 2013, 19:1027.
[4]Salawu FK, Danburam A, Olokoba AB. Non-motor symptoms of Parkinson’s disease:diagnosis and management[J]. Niger J Med, 2010, 19: 126.
[5]Forsaa EB,Larsen JP,Wentzel-Larsen T,et al.A 12-year population-based study of psychosis disease[J].Ach Neurol,2010,67:996.
[6]Hushes AJ, Daniel SE, KiIford L, et al. Accuracy of clinical diagnosis of idiop-athic Parkinson’s disease:aclinical-pathological study of 100 cases[J]. Neurol Neurosurg Psychiatry, 1992, 55: 181.
[7]Jankovic J, Mc Dermott M, Carter J, et al. Variable expression of Parkinson’s disease[J]. Abaseline analysis of the DATATOP cohort.Neurology, 1990, 40: 1521-.
[8]Hariz GM, Forsgren L. Activities of daily living and quality of life in persons with newly diagnosed Parkinson’s disease according to subtype of disease,and incomparison to healthy controls[J]. Acta Neurol Scand, 2011, 123: 20.
[9]Schrag A, Dodel R, Spottke A, et al. Rate of clinical progression in Parkinson’s disease[J]. Mov Disord, 2007, 22: 938.
[10]Kaynak D, Kiziltan G, Kaynak H, et al. Sleep and Sleepiness in patients with Parkinson’s disease before and after dopaminergic treatment[J]. Neurology, 2005, 12: 199.
[11]Reijnders SAM, Ehrt U, Lousberg R. The association between motor subtypes and psychopath hology in Parkinson’s disease[J]. Parkinsonism Rela Disord, 2009, 15: 379.
[12]Oliver R, Jens K, Annika S, et al. Frequency of dementia et al.depression et al.and other neuropsy chiatric symptoms in 1,449 outpatients with Parkinson’s disease[J]. Neurol, 2010, 257: 1073.
[13]Kumru H, Santamaria J, Tolosa E, et al. Relation between subtype of Parkinson’s disease and REM sleep behavior disorder[J]. Sleep Medicine, 2007, 56: 779.
[14]Postuma RB, Gagnon JF, Vendettb M, et al. REM sleep behavior disorder in Parkinson’s disease is associated with specific motor features[J]. Neurol Neurosurg Psychiatry, 2008, 79: 1117.
[15]Politis M, Wu K, Loane C, et al. Depressive symptoms in PD correlate with higher 5-HTT binding in rapres and limbic structures[J]. Neurology, 2010, 75: 1920.
[16]Peeraully T, Yong MH, Chokroverty S, et al. Sleep and Parkinson'isease:a review of case-control polysomnography studies[J]. Movisord, 2012, 27: 1729.
[17]劉曉楠,靳崢. 帕金森病睡眠障礙的多導睡眠監測研究進展[J].中華神經醫學雜志,2015,14:302.
Clinical observation of polysomnographic in patients with different subtypes of Parkinson’s disease
PANYan,WANGHong-jie,ZHUZhi-hua.
DepartmentofNeurolog,theFifthAffiliatedHospitalofXinjiangMedicalUniversity,Urumqi830011,China
Objective To evaluate the changes parameters of polysomnographic (PSG) with different subtypes of primary Parkinson’s disease (PD) and analyze the clinical characteristics of sleep disorders in PD patients.Methods Ninety patients with primary PD [tremor-predominant PD group (n=40), postural instability gait disorder (PIGD)-predominant PD group (n=50)] and 50 healthy controls were detected by full night PSG monitoring. And the results were compared.Results Compared with tremor-predominant PD group, the total sleep time, bed time, sleep wake-up times, sleep efficiency and rapid eye movement (REM) sleep time of PIGD-predominant PD group were significantly lower (allP<0.05), however, the sleep latency, S1 (min), S1 (%), S2 (min), S2 (%), S3+S4(min), S3+S4 (%) had no statistical significance (allP>0.05). Compared with the controls, the total sleep time and bed time of tremor-predominant PD group were significantly lower (allP<0.05), however, the sleep wake-up times, sleep efficiency, REM sleep time, sleep latency, S1 (min), S1 (%), S2 (min), S2 (%), S3 + S4 (min), S3 + S4 (%) had no statistical significance (allP>0.05). Combined with video surveillance video observation,the abnormality of REM sleep behavior disorder (RBD) was 70% with PIGD-predominant PD group, in which the abnormality of tremor-predominant PD group was 2.5%. Conclusions The PIGD-predominant PD patients are more likely to appear sleep disorders and RBD than tremor-predominant PD patients. It may be related to clinical heterogeneity of different PD subtypes.
Parkinson’s disease; postural instability gait disorders; tremor; polysomnographic
830011 烏魯木齊,新疆醫科大學第五附屬醫院神經內科(潘燕,朱志華);新疆民政康復醫院婦科(王紅杰)
R742.5
A
1004-1648(2017)01-0036-04
2016-01-09
2016-03-13)

