丙泊酚在胸科手術拔管期合理靶濃度的研究

(河北省邯鄲市中心醫院麻醉科,河北邯鄲 056008)
[摘 要] 目的:比較食管癌根治術患者在不同靶濃度丙泊酚下拔出雙腔支氣管導管時血流動力學變化及拔管并發癥情況,尋找拔管期的合理丙泊酚靶濃度。方法:擇期食管癌患者80例,ASAI或Ⅱ級,隨機分為A組、B組、C組和D組,每組20例,均采用全憑靜脈全身麻醉聯合硬膜外腔阻滯麻醉。術畢A組丙泊酚結束靶控輸注;B組、C組、D組血漿靶濃度分別設為1.0、1.5、2.0 ?g·mL-1,持續輸注至拔管即刻。分別觀察4組患者在手術結束時(T1)、吸痰時(T2)、拔管后即刻(T3)、拔管后5min(T4)、10min(T5)的MAP、HR、SpO2變化及拔管并發癥情況。結果:在T2、T3、T4時間點B組、C組和D組血壓、心率明顯低于A組;在T3時間點,C組與D組血壓、心率明顯低于B組;B組、C組和D組蘇醒時間均較A組長,且D組患者發生舌后墜例數較多。結論:丙泊酚靶濃度
1.5 ?g·mL-1時拔出雙腔支氣管導管可有效消除患者應激反應,保持循環相對穩定,且并發癥較少。
[關鍵詞] 靶控輸注;丙泊酚;雙腔支氣管導管;拔管
中圖分類號:R614 文獻標識碼:A 文章編號:2095-5200(2017)04-051-03
DOI:10.11876/mimt201704021
在全身麻醉蘇醒期,氣管導管的拔出是一個高風險時刻。此時,由于吸痰、氣管導管本身對機體的刺激等原因可導致劇烈嗆咳、躁動等[1],尤其是循環顯著改變,血壓升高、心率加快,使心肌氧供減少、耗氧增加,可引起心肌缺血、手術部位出血,甚至心腦血管意外等嚴重情況[2]。開胸手術患者創傷大、雙腔支氣管導管刺激更強,不良反應較單腔氣管導管全麻手術明顯增多。研究表明全麻后患者在適當鎮靜深度下拔管,有助于安全、舒適渡過全麻蘇醒期[3]。本文通過比較丙泊酚不同血漿靶濃度鎮靜下拔管時患者血流動力學變化及并發癥情況,尋找雙腔支氣管導管拔管的合適鎮靜靶濃度,為臨床工作提供依據。
1 資料與方法
1.1 一般資料
研究已經我院倫理委員會批準,并同患者或家屬代表簽署知情同意書。于2014年12月至2015年10月共選取我院行擇期食管癌根治術患者80例,ASA I或Ⅱ級,年齡(56±8)歲,術前檢查肝腎功能等無明顯異常,合并高血壓、冠心病、肺部疾病者均經規范治療控制癥狀,無精神類疾病史,近期未服用鎮靜、鎮痛類藥物等。所有樣本隨機分為A組、B組、C組和D組,每組20例。
1.2 麻醉方法
4組患者均于術前30 min肌注阿托品0.01 mg·kg-1、苯巴比妥鈉0.1 g。入室后常規監測ECG、SpO2和PETCO2,左上肢開放靜脈補液,局麻下行右側橈動脈穿刺并測連續有創動脈血壓。患者先于右側臥位下,手術切口下方1-2胸椎間隙行硬膜外腔穿刺并置管,注入試驗量1.5%利多卡因5 mL,待測出阻滯范圍后,分別靜注咪達唑侖0.05 mg·kg-1、靶控輸注丙泊酚血漿靶濃度3~4 ?g·mL-1(Marsh模式),靶控輸注瑞芬太尼血漿靶濃度4~6?g·mL-1,待患者意識消失后靜注順式阿曲庫銨0.15 mg·kg-1,達到插管條件后,插入涂抹石蠟油的雙腔支氣管導管,纖維支氣管鏡下調整導管位置,接麻醉機控制呼吸。手術開始前10min硬膜外腔注入1.5%利多卡因10 mL,之后每小時注入1.5%利多卡因5 mL,術中TOF監測下間斷靜脈注射順式阿曲庫銨維持肌松。呼吸參數設置:潮氣量8~10mL·kg-1,吸呼比1:2,通氣頻率12~14次·min-1,控制PETCO2于35~45mmHg范圍。術中通過調控丙泊酚、瑞芬太尼靶濃度維持MAP波動幅度在基礎值的20%以內,必要時可給予血管活性藥。術畢前10min停機控呼吸,改為手控誘導或輔助呼吸。氣管導管拔除前5min,靜脈注射新斯的明0.5~1 mg、阿托品0.5~l mg,以拮抗殘余肌松藥作用。患者術畢,送入麻醉后恢復室(PACU)繼續觀察。A組停止泵入丙泊酚、瑞芬太尼;B組、C組和D組停止泵入瑞芬太尼,繼續泵入丙泊酚靶濃度分別為1.0、1.5、2.0 ?g·mL-1,直至拔管后即刻。各組患者自主呼吸恢復良好且達到拔管條件后,清理呼吸道,拔除導管,開放面罩吸氧,必要時可行緊閉面罩給氧,如通氣困難,可置入口咽通氣道,備再次氣管插管。
1.3 拔管指征
自主呼吸規律,呼氣波形平滑無切跡,次數>12次/分,潮氣量≥6 mL·kg-1,停吸氧5 min后SpO2>95%,TOF比率(T4/T1)>75%。
1.4 觀察項目
1)術畢時(T1)、吸痰時(T2)、拔管后即刻(T3)、拔管后5min(T4)、10min(T5)的MAP、HR與SpO2變化;2)麻醉恢復情況:拔管時間(手術結束至拔管時間)、蘇醒時間(手術結束至睜眼、氣道反射恢復時間)以及拔管后并發癥(劇烈嗆咳、舌后墜、喉痙攣、躁動等)。
1.5 統計分析
采用SPSS 11.0統計軟件進行分析,計量資料以均數±標準差(x±s)表示,采用方差分析進行組間兩兩比較,組內前后比較采用重復測量數據方差分析,計數資料采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
4組患者性別比、年齡、身高、體重、手術時間差異無統計學意義。
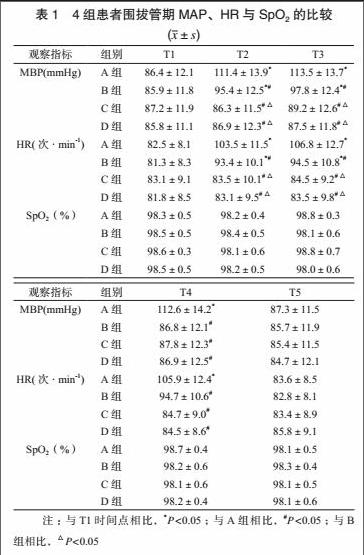
A組患者在T2、T3、T4時間點時,MAP、HR較T1時間點明顯升高,差異有統計學意義(P<0.05)。B組患者在T2、T3時間點時,MAP、HR較T1時間點明顯升高,差異有統計學意義(P<0.05),在T2、T3、T4時間點,MAP、HR較A組相同時間點明顯降低,差異有統計學意義(P<0.05)。C組與D組患者在T2、T3、T4時間點,MAP、HR較A組相同時間點明顯降低(P<0.05);在T2、T3時間點,MAP、HR較B組相同時間點明顯降低,差異有統計學意義(P<0.05)。
4組患者在T1、T5時間點,MAP、HR組間比較無統計學意義(P>0.05);4組患者SpO2在各時間點均處于正常范圍,差異無統計學意義(P>0.05)。見表1。與A組患者比較,D組患者拔管時間、蘇醒時間延長(P<0.05);A組患者出現5例嗆咳、4例躁動,其他3組與之比較差異均有統計學意義(P<0.05);D組患者拔管后有6例患者舌后墜,與A組比較差異有統計學意義(P<0.05);其余并發癥情況組間比較無差異(P>0.05),見表2。
3 討論
雙腔支氣管導管可滿足胸科手術中單側肺通氣,增大手術操作空間,減輕對周圍組織器官的損傷[4],但該類導管管徑粗、長,需插入一側主支氣管并強烈刺激隆突,故患者蘇醒期拔管時常出現明顯循環變化、劇烈嗆咳等種種麻醉相關并發癥[5]。如何減輕雙腔支氣管導管拔出時的應激反應,是每一位麻醉醫師需重點關注的問題[6]。
臨床已證實,全麻術畢可應用某些麻醉藥物、血管活性藥物或術畢更換成喉罩等多種方法,減輕患者應激反應,保持圍拔管期患者相對平穩渡過[7-9],但這些方法常不能有效抑制雙腔支氣管導管拔管應激所致明顯循環改變、劇烈嗆咳等不良情況,甚至出現勉強拔管后再插管情況。據報道,患者圍拔管期,呼吸道嚴重并發癥的發生率為4%~9%,需要進行重新氣管插管幾率為0.06%~0.19%[10-11]。
CHINACHOTI等[12]研究認為全麻后重新氣管插管主要是上呼吸道梗阻和通氣不足導致,直接原因是殘余肌松藥或其他麻醉藥物引起的呼吸道梗阻、循環不穩定。因此,麻醉蘇醒期應盡量使患者肌張力恢復完善,使用對呼吸、循環抑制輕微的麻醉藥物減少此類并發癥出現。
該實驗中應用TOF監測肌張力恢復情況,同時使用新斯的明拮抗肌松藥殘余作用,避免了患者肌張力恢復不良情況出現。丙泊酚是短效全身麻醉藥,具有清除率高,半衰期短的藥代動力學特點,長時間靶控輸注不蓄積,恢復迅速[13]。應用丙泊酚淺鎮靜狀態下拔管,對患者呼吸、循環抑制輕微,蘇醒迅速、完善,同時可有效抑制應激反應,對心腦血管系統起到保護作用,減輕氣道損傷,減少支氣管痙攣、傷口裂開和術后出血等并發癥[14]。
研究發現A組患者循環波動劇烈,出現嗆咳、躁動例數較多;B組患者吸痰拔管時循環改變較輕,差異有統計學意義;C組、D組患者循環變化很小,但D組患者拔管、蘇醒時間較長,且出現6例舌后墜患者,雖經托下頜使患者保持呼吸通暢,并迅速恢復正常,仍應對出現呼吸道嚴重并發癥的可能性保持警惕。
通過比較,發現丙泊酚血漿靶濃度在1.5 ?g·mL-1時,可有效抑制雙腔支氣管導管拔管期患者應激反應,維持循環穩定,患者蘇醒迅速、舒適,并發癥少。
參 考 文 獻
[1] Malgorzata M Z, Malinowska Z, Marzena W Z, et al. The influence of chronic and short-term treatment with angiotensinconverting enzyme inhibitor on hemodynamics during induction of general anesthesia in patients undergoing maxillofacial surgery[J]. Adv Clin Exp Med,2010, 19(3):329-336.
[2] 吉曉麗,李小靜,徐玉民,等. 不同靶濃度瑞芬太尼對腹腔鏡膽囊切除術老年患者氣管拔管反應的影響[J]. 中華麻醉學雜志,2013,33(12):1489-1490.
[3] 張雪貞,余革,溫曉暉,等.Narcotrend監測與丙泊酚血藥濃度對耳鼻喉科微創手術靜脈全身麻醉氣管拔管時機判斷的研究[J].廣東醫學,2014,35(2):236-239.
[4] Mungroop H E, Wai P T, Morei M N, et al. Lung isolation with a new Y-shaped endobronchial blocking device,the EZ-Blocker[J].Br J Anaesth,2010,104(1):119-120.
[5] Ruetzler K, Grubbofer G, Schmid W, et a1. Randomized clinical trial comparing double-lumen tube and EZ-Blocker for single-lung ventilation[J]. Br J Anaesth,2011, 106(6):896-902.
[6] 孔曉東,付強,呂凱等. 喉麻管氣管表麻預防雙腔支氣管導管拔管反應的臨床觀察[J]. 臨床麻醉學雜志,2012,28(2),191-192.
[7] 徐爽,程守全,梁袁,等.鹽酸右美托咪定對高齡老年圍拔管期應激反應的保護作用[J].中國老年學雜志,2014,34(4):1112-1113.
[8] Yorukoglu D, Alanoglu Z,Dick UB, et a1. Comparison of different extubation techniques in lumbar surgery: prone extubation versus supine extubation with or without prior injection of intravenous lidocaine [J]. J Neurosurg Anesthesiol,2006,18(3):165-169.
[9] Umegaki T, Murao K, Asai T, et a1. Insertion of a laryngeal mask airway before removal of a nasotracheal tube in a patient after anterior spine surgery[J]. Masui, 2006, 55(4):451-453.
[10] MATHEW M D, STANLEY H, ROSENBAUM M D, et al. Emergency tracheal intubation in the postanesthesia care unit: physician error or patient disease?[J]. Anesth Analg,1990,71(6):691-697.
[11] TING P C, CHOU A H, YANG M W, er al. Postoperative reintubation after planned extubation; a review of 137,866 general anesthetics from 2005 to 2007 in a Medical Center of Taiwan[J]. Acta Anaesthesiol Tanwan,2010,48(4):167-171.
[12] CHINACHOTI T, POOPIPATPAB S, BURANATREVEDHYA S, et al. The Thai Anesthesia Incident Monitoring Study(Thai AIMS) of post anesthetic reintubation: an analysis of 184 incident reports[J]. Med Assoc Thai,2008,91(11):1706-1713.
[13] 黃理進,陳海林,張嬋娟.不同劑量丙泊酚注射液和丙泊酚中/長鏈脂肪乳注射液短時間輸注血漿酮體比率的變化[J].黑龍江醫學,2016,2(40):136-137.
[14] 趙金鳳.靶控輸注丙泊酚預防全身麻醉拔管期應激反應[J].南昌大學學報(醫學版),2011, 51(12):65-69.
基金項目:邯鄲市科學技術研究與發展計劃項目,編號:1528108164。
第一作者:侯俊德,碩士,副主任醫師,研究方向:麻醉臨床,Email:houjunde198@126.com。

