腦出血患者外周血中性粒細胞/淋巴細胞和血小板/淋巴細胞比值的臨床意義
陶冶,薛維爽,滕偉禹
(中國醫科大學附屬第一醫院老年神經內科,遼寧沈陽110001)
腦出血患者外周血中性粒細胞/淋巴細胞和血小板/淋巴細胞比值的臨床意義
陶冶,薛維爽,滕偉禹
(中國醫科大學附屬第一醫院老年神經內科,遼寧沈陽110001)
目的研究自發性腦出血(ICH)患者外周血中性粒細胞/淋巴細胞比值(NLR)和血小板/淋巴細胞比值(PLR)的臨床意義。方法隨機選取自發性腦出血患者363例及健康體檢者95例歸為腦出血組及對照組。比較兩組及不同神經功能缺損程度患者的NLR、PLR,計算受試者工作曲線(ROC),用曲線下面積評價各指標的診斷價值。發病90d時進行隨訪,比較生存組及死亡組的NLR、PLR。結果ICH組的NLR、PLR高于健康對照組,差異有統計學意義(P<0.05);高血壓腦出血組與非高血壓腦出血組的NLR、PLR比較差異均無統計學意義(P>0.05);NLR、PLR的ROC曲線下面積分別為0.887和0.635;NLR、PLR在輕度神經功能缺損組與中度神經功能缺損組間比較差異無統計學意義(P>0.05);而NLR、PLR在重度神經功能缺損組與中度組及輕度組間比較差異有統計學意義(P<0.05);生存患者與死亡患者的NLR比較,差異無統計學意義(P>0.05);生存患者與死亡患者的PLR比較,差異有統計學意義(P<0.05);以ROC曲線的臨界值分組,與PLR<157組的患者相比,PLR>157組患者的神經功能預后更差(P<0.05)。結論腦出血患者的NLR、PLR均升高,NLR的診斷價值高于PLR,NLR可能與患者急性期神經功能缺損程度相關,PLR可能與患者的90d神經功能預后相關。
腦出血;中性粒細胞/淋巴細胞比值;血小板/淋巴細胞;神經功能缺損程度;預后
腦出血(intracerebral hemorrhage,ICH)是指原發性腦實質出血,是神經科的常見疾病,約占全部腦卒中的10%~20%,其致死率、致殘率分別達到約30%和70%,嚴重危害人類的健康和生存。腦出血發生后,并不僅僅是血腫對神經組織的壓迫,血腫周圍腦組織發生的炎癥反應可加重神經功能的損害,使患者病情繼續惡化,甚至死亡。目前,對腦出血后繼發的炎癥反應的機制尚不十分清楚,對于繼發的神經損傷及患者的預后判斷缺少經濟、方便及可重復性好的血液標志物。近年來,有研究證實外周血中性粒細胞/淋巴細胞比值(neutrophil to lymphocyte ratio,NLR)和血小板/淋巴細胞比值(platelet to lymphocyte ratio,PLR)與惡性腫瘤或急性胰腺炎等炎癥相關疾病的嚴重程度及預后相關[1-2],提示NLR、PLR可能與體內炎癥反應狀態相關。本文旨在探討NLR和PLR在腦出血的診斷及預后中的臨床意義,為臨床提供新思路。
1 資料與方法
1.1 一般資料
選取2016年1月-2016年6月本院收治的363例自發性腦出血患者為研究對象。腦出血符合全國第4屆腦血管病學術會議通過的診斷標準。排除標準:①發病24 h后入院;②并發血液系統疾病或近3個月內有輸血史;③并發腫瘤,嚴重肝功能或腎功能不全、內分泌或消化系統疾病;④并發各種自身免疫性疾病或服用免疫抑制劑;⑤近3周內有急性感染史或抗生素應用史;⑥既往卒中病史。隨機選取同期來本院體檢的95例健康成人為對照組。
1.2 研究方法
統計所有研究對象的性別、年齡等基本資料,腦出血組:男215例,女148例;平均(60.78±13.32)歲。對照組:男54例,女41例;平均(58.73±10.36)歲。從患者發病后24 h內的血常規檢驗中記錄中性粒細胞計數、淋巴細胞計數及血小板計數,計算每個研究對象的NLR和PLR。入院后3 h內使用美國國立衛生研究院卒中量表(national institute of health stroke scale,NIHSS)對患者神經功能缺損進行評分:①輕度神經功能缺損129例(<4分);②中度神經功能缺損136例(4~15分);③重度神經功能缺損98例(>15分)。再將患者分為高血壓性腦出血組269例、非高血壓性腦出血組94例。比較不同分組的NLR、PLR。發病90 d時,對患者進行隨訪,應用改良RANKIN量表(modified rankin scale,MRS)對患者神經功能預后進行評價,MRS>3分為預后不良,MRS≤3分為預后良好[3],計算死亡率,并分別比較生存組與死亡組患者的平均NLR、PLR。根據受試者工作特征曲線(receiver operating characteristic curve,ROC)得出PLR的診斷臨界值,將腦出血患者分為兩組,比較兩組不良功能預后的比例。
1.3 統計學方法
數據分析采用SPSS 20.0統計軟件,計量資料以均數±標準差(±s)表示,多組間均數比較用單因素方差分析,兩兩比較用LSD-t法;根據檢測結果繪制受試者工作曲線,根據曲線下面積評價各指標的診斷價值,P<0.05為差異有統計學意義。
2 結果
2.1 不同組間N LR和PLR水平情況
ICH組的NLR、PLR明顯高于對照組,差異有統計學意義(t=15.400和9.510,P=0.000和0.002)。高血壓腦出血組與非高血壓腦出血組的NLR、PLR比較差異無統計學意義(t=2.790和1.530,P=0.054和0.067)(見表1、2)。
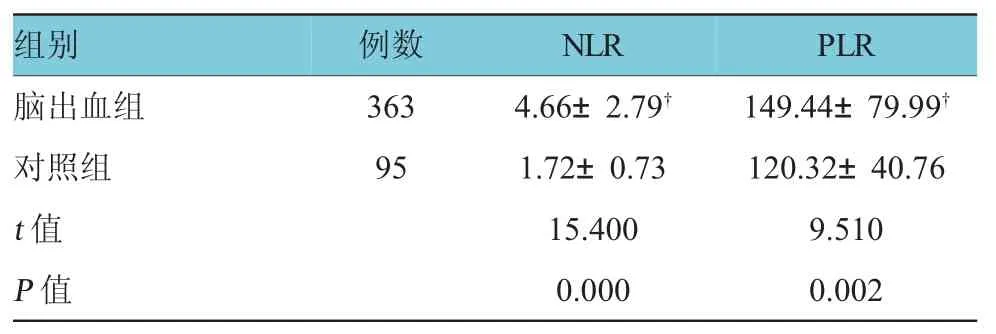
表1 兩組N LR和PLR水平的比較
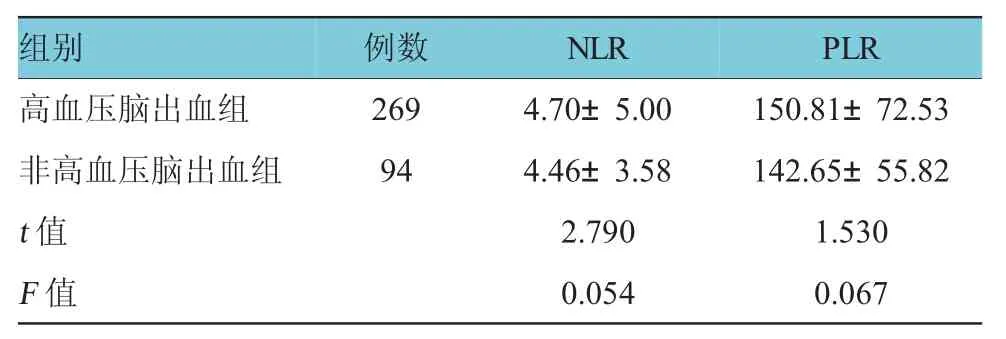
表2 兩組N LR和PLR水平的比較
2.2 N LR、PLR對I C H的診斷效果
NLR的ROC曲線下面積最大,達到0.887,診斷價值更高(見表3)。
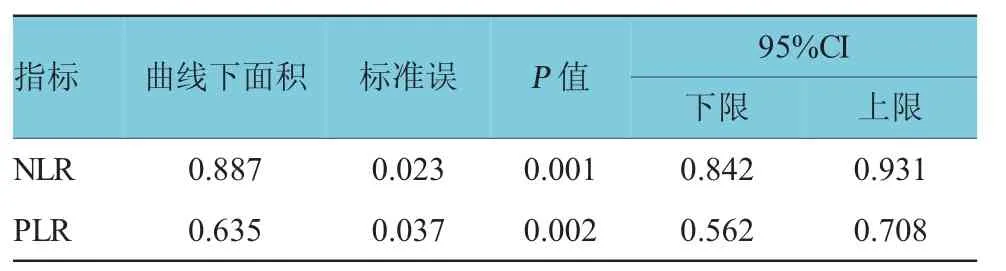
表3 N LR、PLR的R O C曲線下面積
2.3 不同程度神經功能缺損組的N LR和PLR值
輕度組NLR與中度組比較差異無統計學意義(t=1.29,P=0.056),輕度組NLR與重度組比較差異有統計學意義(F=7.26,P=0.018),中度組NLR與重度組比較差異有統計學意義(F=17.340,P=0.008);輕度組PLR與中度組比較差異無統計學意義(F= 1.83,P>0.05),輕度組PLR與重度組比較差異有統計學意義(F=9.17,P=0.023),中度組PLR與重度組比較差異有統計學意義(F=21.890,P=0.000)(見表4)。
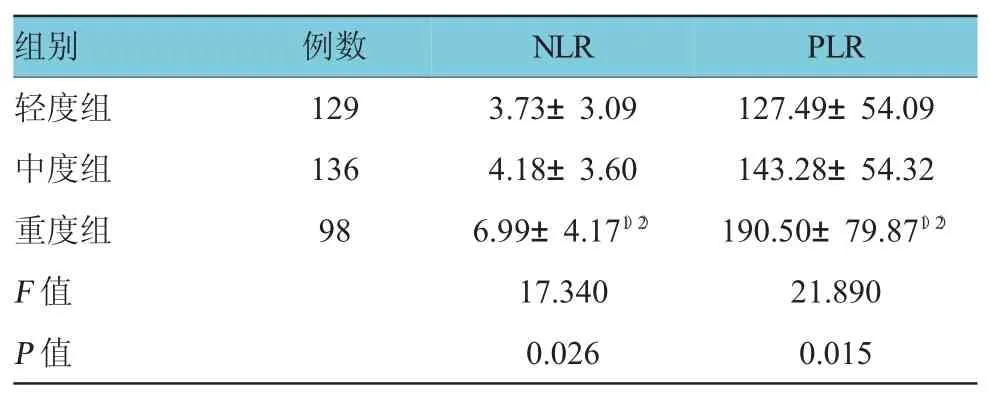
表4 3組N LR和PLR水平的比較
2.4 發病后90 d時生存組與死亡組患者的平均N LR、PLR值
發病90 d時的死亡率為9.33%,比較生存患者與死亡患者的NLR差異無統計學意義(P>0.05),比較生存患者與死亡患者的PLR差異有統計學意義(P<0.05)(見表5)。
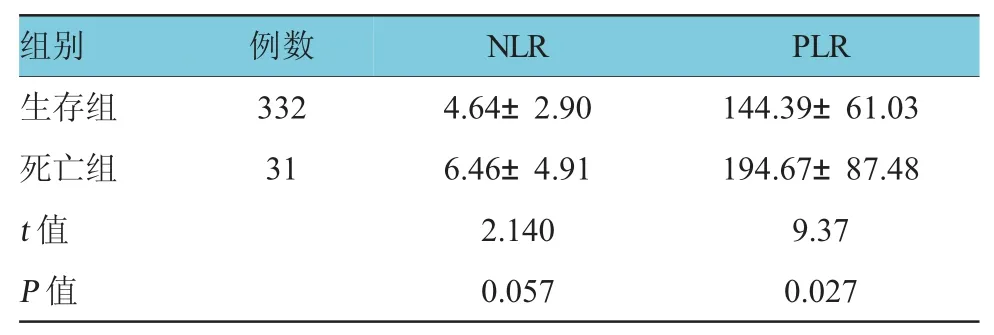
表5 生存患者與死亡患者N LR、PLR比較
2.5 以PLR值為157作為臨界點,對預后的判斷
根據ROC曲線得出PLR的診斷臨界值為157,將腦出血組分為PLR>157組及PLR<157組,比較發病90 d時兩組患者的功能預后情況。結果表明,與PLR<157組的患者比較,PLR>157組患者的神經功能預后更差(P=0.002)(見表6)。
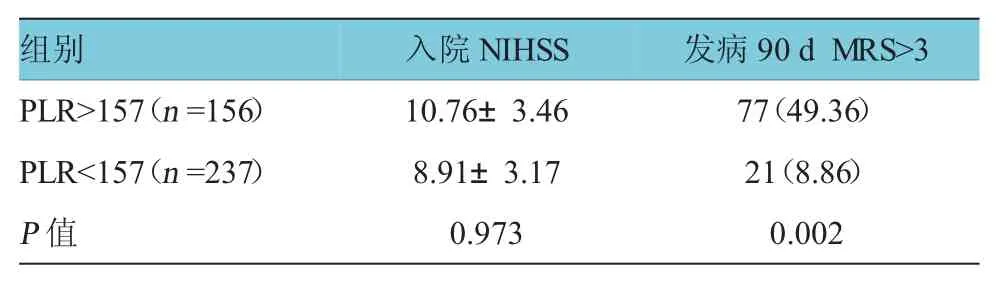
表6 不同PLR值預后情況
3 討論
既往對于腦出血的嚴重程度判斷主要基于出血量多少、出血部位及腦水腫程度,隨著對腦出血后炎癥反應的研究不斷深入,炎癥對腦出血后神經功能缺損及疾病嚴重程度的影響越來越引起重視。近年來的研究證實,腦出血后繼發的一系列病理生理學過程中,血腫周圍發生的炎癥反應對神經功能缺損程度有重要影響[4],表現為中性粒細胞、巨噬細胞或單核細胞聚集,小膠質細胞活化等。參與到其中的炎癥細胞及炎癥介質與腦出血后的神經元的損傷和繼發性神經功能缺損相關,并加重腦水腫。在腦出血后的炎癥反應中,中性粒細胞浸潤到出血部位后能夠通過直接的細胞損傷或者引發單核細胞浸潤造成腦損傷,選擇性耗盡小鼠的中性粒細胞能夠減少單核細胞的浸潤及基質金屬蛋白酶的表達,進一步減少血腫周圍區域神經細胞的凋亡,而改善神經功能的預后結果[5]。既往對于急性自發性腦出血預后的研究主要圍繞白細胞計數與炎癥反應的關系[6],認為急性期白細胞計數升高與患者神經功能缺損程度及發病后3個月的死亡率均呈正相關,白細胞計數雖然獲得簡單但易受干擾,穩定性差。IMTIAZ等研究表明[7],淋巴細胞具有保護內皮細胞的功能,能夠減輕炎癥反應,而中性粒細胞與淋巴細胞的平衡被破壞能夠加重炎癥反應,中性粒細胞與淋巴細胞的比值NLR是一個新型機體炎癥狀態指標,NLR值越高表明炎癥反應越劇烈,且該比值容易獲得,具有簡單、方便及經濟的優勢。SUPPIAH等[2]發現,NLR水平與急性胰腺炎患者病情的嚴重程度相關。TOKGOZ等研究發現[8],NLR水平在不同面積的急性腦梗死患者中有差異,且與神經功能預后相關,大面積腦梗死組NLR水平明顯高于中、小面積組。無論出血性卒中還是缺血性卒中,其壞死的病灶區域及周圍均存在一系列炎癥反應,對患者的預后產生一定影響。GOKHAN等[9]研究發現,急性腦出血患者血中中性粒細胞計數及NLR均明顯高于對照組,NLR對于判斷疾病的嚴重程度有重要意義,這與SIMONA LATTANZI等[10]研究結論相同,對比白細胞、中性粒細胞及NLR,NLR對于腦出血患者功能預后的敏感性及可信度最高。在不同類型的腦出血患者中,NLR值與幕上腦出血后意識障礙的嚴重程度相關,作為獨立的預測因子,NLR包含2種白細胞亞型,較任意單一指標具有更高的預測價值[11]。腦出血患者血中淋巴細胞計數下降,這與腦出血后壞死周圍區域淋巴細胞的失活相關,降低神經細胞對炎癥反應的防御能力[10],同時在體內多種炎癥因子的作用下,血小板在骨髓中的成熟和釋放增加,造成血小板與淋巴細胞的比值PLR改變,而血小板可以合成并釋放多種炎癥介質,進一步加重腦出血后炎癥反應的程度。既往研究結果顯示,PLR與腫瘤患者的不良預后相關[12],SHI等[1]研究證實,PLR是人體內炎癥狀態的相關指標,PLR值的升高與骨髓瘤患者化療后的不良預后相關。對于重癥肌無力患者來說,NLR與疾病的嚴重程度相關,PLR對預后有良好的預測效果[13]。隨著研究的深入,PLR與腦血管病預后意義的聯系更加緊密,ALTINTAS等[14]研究57例急性缺血性卒中后接受血管內治療的患者,發現PLR代表血栓前的體內炎癥狀態,PLR升高與患者接受血管內治療后血管的不良再通率及3個月時的不良預后相關。IDIL SOYLU A等[15]發現,PLR與存在頸動脈斑塊的患者最終發展為缺血性卒中的病情嚴重程度及預后相關,是一個卒中相關的預后指標。TAO C等[16]分析247例蛛網膜下腔出血患者的術前血常規結果,發現PLR升高與蛛網膜下腔出血患者發病后90 d的神經功能不良預后相關。
本研究對NLR、PLR與腦出血后神經功能缺損程度的相關性進行初步探討。結果顯示,自發性腦出血患者的NLR、PLR值高于健康對照組,兩組結果比較差異有統計學意義;輕、中及重度神經功能缺損患者NLR、PLR水平依次增加,重度組與中度組及輕度組比較差異有統計學意義,說明NLR、PLR與神經功能缺損程度呈正相關,表明腦出血后神經功能缺損程度隨著周圍腦組織的炎癥反應的劇烈程度而加重;NLR、PLR的ROC曲線下面積分別為0.887(95% CI:0.842,0.931,P=0.023)、0.635(95%CI:0.562,0.708,P=0.037),可推測NLR的急性期診斷價值優于PLR。值得注意的是,本研究發現重度腦出血組PLR水平達(190.50±79.87),較輕度及中度組升高(P=0.00),且發病90 d隨訪時,腦出血組患者死亡率為9.33%,比較生存與死亡患者的PLR,差異有統計學意義;用PLR的ROC曲線的臨界值157(敏感性74%,特異性69%)將腦出血患者分為兩組,PLR>157組患者的神經功能不良預后比例(49.36%)明顯高于PLR<157組(8.86%),說明PLR>157組患者的神經功能預后更差(P=0.002),提示PLR也許與腦出血患者的90 d神經功能預后相關。
本研究樣本量較少且隨訪時間較短,希望未來能進行大樣本、多中心的研究,同時增加對患者長期神經功能預后的隨訪,有關NLR及PLR的確切臨床意義需要更深入的研究。
[1]SHI L,QIN X,WANG H,et al.Elevated neutrophil-to-lymphocyteratioandmonocyte-to-lymphocyteratioanddecreased platelet-to-lymphocyte ratio are associated with poor prognosis in multiple myeloma[J].Oncotarget,2016.DOI:10.18632/oncotarget. 13320.
[2]SUPPIAH A,MALDE D,ARAB T,et al.The prognostic value of the neutrophil-lymphocyte ratio(NLR)in acute pancreatitis:I-dentificationofanoptimalNLR[J].JournalofGastrointestinal Surgery.2013,17(4):675-681.
[3]JAMORA R D,JR K J E,BITANGA E S,et al.The ICH Score:predicting mortality and functional outcome in an asian population[J].Stroke,2003,34(1):6-7.
[4]GONG C,HOFF J T,KEEP R F.Acute inflammatory reaction following experimental intracerebral hemorrhage in rats[J].Brain Research,2000,871(1):57-65.
[5]SANSING L H,HARRIS T H,KASNER S E,et al.Neutrophil depletion diminishes monocyte infiltration and improves functional outcome after experimental intracerebral hemorrhage[J].Springer Vienna,2011,111(2):173-178.
[6]AGNIHOTRI S,CZAP A,STAFF I,et al.Peripheral leukocyte counts and outcomes after intracerebral hemorrhage[J].Journal of Neuroinflammation,2011,8(1):160.
[7]IMTIAZ F,SHAFIQUE K,MIRZA S S,et al.Neutrophil lymphocyte ratio as a measure of systemic inflammation in prevalent chronic diseases in Asian population[J].International Archives of Medicine,2012,5(1):2.
[8]TOKGOZ S,KESKIN S,KAYRK M,et al.Is neutrophil/lymphocyte ratio predict to short-term mortlity in acute cerebral infart independently from infart volume[J].Journal of Stroke&Cerebrovascular Diseases,2014,23(8):2163-2168.
[9]G?KHAN S,OZHASENEKLER A,MANSUR D H,et al.Neutrophil lymphocyte ratios in stroke subtypes and transient ischemic attack[J].European Review for Medical&Pharmacological Sciences,2013,17(5):653-657.
[10]LATTANZI S,CAGNETTI C,PROVINCIALI L,et al.Neutrophil-to-Lymphocyte Ratio Predicts the Outcome of Acute Intracerebral Hemorrhage[J].Stroke,2016,47(6):1654-1657.
[11]金燁,王飛,胡善友,等.中性粒細胞/淋巴細胞比值與幕上腦出血患者意識障礙程度的相關性[J].中西醫結合心腦血管病雜志, 2015,13(9):1266-1269.
[12]FAN W,ZHANG Y,WANG Y,et al.Neutrophil-to-lymphocyte and platelet-to-lymphocyte ratios as predictors of survival and metastasis for recurrent hepatocellular carcinoma after transarterial chemoembolization[J].PLoS One,2015,10(3):e0119312.
[13]劉挺挺,李虎,馬煒,等.重癥肌無力患者外周血中中性粒細胞/淋巴細胞比值和血小板/淋巴細胞比值的臨床意義[J].現代檢驗醫學雜志,2016,31(1):65-68.
[14]ALTINTAS O,ALTINTAS M O,TASAL A,et al.The relationship of platelet-to-lymphocyte ratio with clinical outcome and final infarct core in acute ischemicstroke patients who have undergone endovascular therapy[J].Neurological Research,2016, 38(9):759-765.
[15]A S í,ANKAN C S,UZUNKAYA F,et al.The correlation of the platelet to lymphocyte ratio with the severity of stenosis and strokeinpatientswithcarotidarterialdisease[J].Vascular, 2016.DOI:10.1177/1708538116673770.
[16]TAO C,WANG J,HU X,et al.Clinical value of neutrophil to lymphocyte and platelet to lymphocyte ratio after aneurysmal subarachnoid homorrhage[J].Neurocrit Care,2016,DOI:10.1007/ S12028-016-0332-0[Epub ahead of Pront].
Clinical significance of neutrophils/lymphocyte and platelet/ lymphocyte ratio of peripheral blood in patients with intracerebral hemorrhage
Ye Tao,Wei-shuang Xue,Wei-yu Teng
(Department of Geriatric Neurology,the First Hospital of China Medical University,Shenyang,Liaoning 110001,China)
ObjectiveTo study the clinical significance of neutrophils/lymphocyte and platelet/lymphocyte ratio of peripheral blood in patients with intracerebral hemorrhage.Methods363 patients with spontaneous cerebral hemorrhage and 95 cases of physical examination were randomly selected as cerebral hemorrhage group and the control group.The NLR,PLR in two groups and in patients with different degree of nerve function defect were compared.Subjects working curves(ROC)was calculated,and the area under curve was used to evaluate the diagnostic value of every index.NLR,PLR in survival group and death group were compared after the follow-up of 90 days'onset.ResultsBoth the NLR,PLR were significantly higher in patients with cerebral hemorrhage than in control group,the difference was statistically significant(P<0.05). The NLR and PLR level had nostatistically difference in hypertension cerebral hemorrhage group and non-hypertension cerebral hemorrhage group(P>0.05).The area under the ROC curve of NLR and PLR were 0.887 and 0.635.There was no statistical difference of NLR and PLR in mild neurologic function defectgroup and moderate group(P>0.05).The levels of NLR and PLR were significantly higher with statistically significant in severe neurologic function defect group and moderate or mild group(P<0.05).NLR had no statistically significant difference between survival patients and death patients(P>0.05),while a statistically significant difference was found in PLR between two groups(P<0.05).When patients divided into two groups on the basis of a PLR level cut-off value of 157 based on receiver operating characteristic(ROC)curve,the patients with high-PLR values had worse functional outcomes(mRS>3)compared with the patients with low-PLR values(P=0.002,at third month).ConclusionsBoth the NLR,PLR are significantly higher in patients with cerebral hemorrhage than in control group.The diagnostic value of NLR is higher than the PLR. NLR may be associated with patients in the degree of acute nerve function defect,while PLR may be associated with the prognosis of nerve function.
cerebralhemorrhage;neutrophils/lymphocyteratio;platelet/lymphocytes;degreeofnerve function defect;prognosis
R743.34
A
10.3969/j.issn.1005-8982.2017.08.017
1005-8982(2017)08-0080-05
2016-12-09
滕偉禹,E-mail:tengweiyucmu@126.com

