蘇丹地區瘧疾發作期的膽囊聲像圖特點
李尚安,阮驪韜,李瑞春,李佩佩,馬 蘭,王斐倩*
(1.西安交通大學第一附屬醫院超聲影像科,陜西 西安 710061;2.陜西省人民醫院針灸科,陜西 西安 710068;3.蘇丹喀土穆市恩圖曼友誼醫院針灸科,喀土穆 1094)
蘇丹地區瘧疾發作期的膽囊聲像圖特點
李尚安1,阮驪韜1,李瑞春1,李佩佩2,馬 蘭3,王斐倩1*
(1.西安交通大學第一附屬醫院超聲影像科,陜西 西安 710061;2.陜西省人民醫院針灸科,陜西 西安 710068;3.蘇丹喀土穆市恩圖曼友誼醫院針灸科,喀土穆 1094)
目的 探討蘇丹地區瘧疾發作期(MSA)患者膽囊聲像圖特點。方法 對67例MSA患者根據臨床表現分成普通型和重癥瘧疾。所有患者均接受常規腹部超聲檢查,根據膽囊的大小、膽囊壁厚度(TGW)、囊腔內膽汁情況將超聲表現分為Ⅰ、Ⅱ和Ⅲ型,比較MSA患者臨床分型與膽囊超聲分型間的相關性,同時分析不同超聲分型間肝功能的差異。結果 67例MSA患者納入研究,普通型52例、重癥15例。超聲表現正常14例、Ⅰ型28例、Ⅱ型19例、Ⅲ型6例;其中普通型中正常14例、Ⅰ型25例、Ⅱ型12例、Ⅲ型1例,重癥瘧疾中正常0例、Ⅰ型3例、Ⅱ型7例、Ⅲ型5例,普通型和重癥瘧疾超聲分型的差異有統計學意義(P<0.001)。華人和蘇丹人之間的膽囊超聲分型差異無統計學意義(P>0.05)。不同超聲分型間肝功能差異有統計學意義(P<0.001)。結論 大部分MSA患者膽囊超聲圖發生相應改變,重癥瘧疾的膽囊改變較普通型瘧疾更嚴重。
超聲檢查;瘧疾;膽囊
瘧疾位于全球致死性寄生蟲疾病的第1位,目前全球有100多個國家為瘧疾流行區,以非洲、東南亞和西太平洋地區最為嚴重[1-4]。我國第32批援蘇丹醫療隊收集了喀土穆地區部分瘧疾患者的膽囊聲像圖,分析其臨床特征和超聲特點,旨在為提高瘧疾的診治水平提供參考。
1 資料與方法
1.1一般資料 收集2015年9月—2016年3月在蘇丹喀土穆市恩圖曼友誼醫院確診的成年瘧疾患者67例,其中華人18例、蘇丹人49例。男43例,女24例,年齡21~53歲,中位年齡33.0歲。患者均接受血液厚、薄涂片結合查瘧原蟲檢查;同時接受肝功能檢查,并檢測血清總膽紅素(serun total bilirubin, STB)、血清白蛋白(albumin, ALB)、丙氨酸氨基轉移酶(alanine aminotransferase, ALT)、天門冬氨酸氨基轉移酶(aspartate aminotransferase, AST)水平。根據2015年WHO瘧疾治療指南(3版)[5],本組患者均經臨床表現、實驗室檢查確診,并排除既往有肝病史、膽囊疾病史的患者及孕婦。
1.2瘧疾臨床分型 根據臨床癥狀,將瘧疾分為普通瘧疾和重癥瘧疾。普通瘧疾為有周期性、間斷性、發作性的畏寒、高熱伴大量出汗等臨床癥狀;重癥瘧疾為在普通型基礎上,合并以下癥狀:腦型伴劇烈頭痛、嘔吐、抽搐,腦膜刺激征陽性,腦脊液壓力增高,蛋白質增多等;胃腸型伴惡心、嘔吐、腹痛、腹瀉等類似急性胃腸炎癥狀;過高熱型為急起持續高熱,體溫達41°C以上,伴中毒性肝炎、黃疸等。
1.3儀器與方法 采用Mindray DC-6彩色多普勒超聲診斷儀,凸陣探頭,頻率3.5 MHz。由1名超聲醫生在不知臨床分型的情況下,在患者發熱后1周對其進行超聲檢查。患者檢查前禁食12 h以上,行常規腹部超聲檢查,觀察膽囊的大小、膽囊壁厚度(thickness of gallbladder wall, TGW)、囊腔內膽汁透聲情況。根據其超聲表現分為3型(圖1~4):Ⅰ型,膽囊壁毛糙,3 mm≤TGW<4 mm,囊腔內暗區清晰;Ⅱ型:膽囊壁增厚水腫,4 mm≤TGW<6 mm,呈“雙邊”征,囊腔狹小,腔內透聲差;Ⅲ型:膽囊輪廓不清,囊壁毛糙,TGW≥6 mm,囊腔暗區基本消失,根據腹腔有無液性暗區,Ⅲ型又可分為兩個亞型,Ⅲa型腹腔無液性暗區,Ⅲb型腹腔有液性暗區。
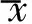
2 結果
67例患者中,普通型瘧疾52例,男33例、女19例,中位年齡33.5歲;重癥瘧疾15例,男10例、女5例,中位年齡31.0歲。普通型和重癥瘧疾患者性別、年齡比較差異無統計學意義(P均>0.05)。
2.1瘧疾臨床分型與膽囊超聲表現的關系 普通型瘧疾52例,膽囊聲像圖表現主要分布在正常、Ⅰ型和Ⅱ型,共51例(51/52,98.08%),Ⅲa型僅1例(1/52,1.92%),無Ⅲb型;重癥瘧疾15例,膽囊聲像圖表現主要分布在Ⅱ型、Ⅲ型,共10例(10/15,66.67%),Ⅰ型3例(3/15,20.00%),Ⅲb型2例(2/15,13.33%)均伴有中毒性肝炎表現。普通型和重癥型瘧疾患者的膽囊超聲分型差異有統計學意義(P<0.001,表1)。
2.2種族間比較 華人與蘇丹人的普通型瘧疾和重型瘧疾的超聲分型差異均無統計學意義(P均>0.05,表2)。
2.3不同超聲類型間肝功能比較 不同超聲類型的患者肝功能指標差異均有統計學意義(P均<0.001,表3)。

表1 瘧疾臨床分型與膽囊超聲表現的關系[例(%)]

表2 不同種族的膽囊超聲表現(例)
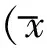
表3 不同超聲分型的瘧疾患者肝功能比較±s)

圖1 患者男,33歲,蘇丹人,普通型瘧疾 超聲示膽囊大小6.7 cm×2.4 cm,壁厚0.3 cm,囊腔暗區清晰 (*:示膽囊腔) 圖2 患者女,45歲,蘇丹人,普通型瘧疾 超聲示膽囊大小5.6 cm×2.7 cm,膽囊壁呈“雙邊”征,壁厚5.7 mm,囊腔暗區內可見點狀細小強回聲 (*:示膽囊腔) 圖3 患者男,39歲,蘇丹人,重癥瘧疾(胃腸型) 超聲示膽囊大小5.1 cm×2.5 cm,壁厚11 mm,囊腔暗區幾乎消失,呈裂隙樣 圖4 患者男,46歲,華人,重癥瘧疾伴中毒性肝炎 超聲示膽囊大小4.7 cm×2.3 cm,壁厚11 mm,囊腔暗區消失,表現為肝周積液 (箭示肝周積液)
3 討論
瘧疾是經雌性按蚊叮咬將瘧原蟲傳入人體所致的急性傳染病。臨床表現以間歇性、周期性、發作性的寒戰、發熱、大汗為主要特點,伴貧血、脾大及腦、肝、腎、心、腸、胃等多器官損害。目前關于瘧疾患者膽囊影像學改變的報道較少。本研究顯示普通型瘧疾患者的膽囊聲像圖主要表現為正常、Ⅰ型和Ⅱ型(占98.08%),而重癥瘧疾膽囊超聲主要表現為Ⅱ型、Ⅲ型(占66.67%),差異有統計學意義 (P<0.001),提示在瘧疾的診斷中,膽囊的改變可作為一項觀察指標,對臨床疾病程度的判斷具有一定的輔助價值。
本研究觀察華人與蘇丹當地居民瘧疾患者膽囊超聲表現,其構成比在普通型瘧疾和重癥瘧疾均無差異(P均>0.05)。李建華等[6]報道1例利比亞兒童瘧疾的膽囊壁增厚至0.5 cm,呈“雙邊”征,與本研究Ⅱ型膽囊改變的特點一致。筆者推測瘧疾引起膽囊發生改變的可能原因為:瘧原蟲在人體內發育增殖分為寄生于肝細胞內的紅細胞外期和寄生于紅細胞內的紅細胞內期,均破壞大量肝細胞和紅細胞,肝細胞變性以小葉中心為甚,庫普弗細胞大量增生,加之紅細胞破壞后形成大量膽紅素經肝臟代謝,引起肝臟急性損傷。譚潔瑩等[7]認為膽囊壁增厚越重,患者肝損傷程度越重。本研究顯示瘧疾患者膽囊正常、Ⅰ型、Ⅱ型、Ⅲ型患者的肝功能有差異,STB、ALT、AST隨膽囊分型升高而增高,ALB隨膽囊分型升高而降低。閆麗娟等[8]認為肝功能減退時STB、ALT的增高可能與膽囊壁變化呈并行關系,原因是:①肝臟急性損傷后肝細胞分泌和排泄異常,膽汁在膽囊內淤積或炎癥導致排泄不暢使肝細胞分泌膽汁急劇減少,引起膽囊壁粗糙、萎縮變性[9-10]。②由于肝細胞受損,膽紅素的代謝發生障礙,同時Na+-K+-ATP酶的活性降低,膽汁濃縮,刺激膽囊壁造成膽囊壁充血水腫[11]。重癥瘧疾因嚴重低血壓導致低血流量狀態甚至溶血性貧血,加上膽囊微血管系統中瘧原蟲的滯留,均可造成膽囊壁的缺血及再灌注損傷。瘧原蟲滯留造成膽囊壁缺血的原因是紅細胞上有一種可特異性識別瘧原蟲的蛋白質,瘧原蟲感染紅細胞時,該蛋白質可在紅細胞表面形成隆起,進而引起紅細胞黏附在血管內壁上或互相黏附,激發局部炎癥反應,形成血管阻塞或局部貧血[12]。瘧原蟲感染時,抗炎細胞因子和致炎細胞因子失去平衡,細胞因子IL-6、IL-10、IL-12和腫瘤壞死因子α被誘導,產生炎癥應答損傷膽囊[13]。瘧疾時高熱、脫水導致膽汁黏度增加,而瘧疾患者進食量減少、惡心嘔吐導致膽囊收縮素減少,加重膽汁淤積[14]。以上原因均使膽囊壁增厚,膽汁淤積,甚至膽囊腔閉塞。
超聲作為無創、快捷的影像技術,可及時方便地測量膽囊大小、囊壁厚度并可觀察膽汁清晰度,且費用低廉、無輻射,可多次重復檢查,便于密切隨訪。因此,在非洲地區,超聲可作為瘧疾患者臨床診斷、治療、隨訪等的常規技術。
綜上所述,瘧疾患者可出現膽囊的異常改變,故診治過程中,臨床除需關注瘧疾患者常見的肝、脾、腎、腦等臟器的損傷外,還需了解膽囊的病變,并及時診治相關膽囊并發癥[15]。本研究只分析了瘧疾發作期膽囊病變的二維聲像圖特點,利用超聲監測膽囊的動態變化在瘧疾療效評估中的價值還需進一步研究。
[1] Frederick J, Saint Jean Y, Lemoine JF, et al. Malaria vector research and control in Haiti: A systematic review. Malar J, 2016,15(1):376.
[2] Hiscox A, Homan T, Mweresa CK, et al. Mass mosquito trapping for malaria control in western Kenya: Study protocol for a stepped wedge cluster-randomised trial. Trials, 2016,17:356.
[3] 石焱.10例輸入性瘧疾臨床分析.中國現代藥物應用,2010,4(5):168.
[4] 朱秀梅,張翔,胡紅云.剛果(金)維和軍人瘧疾患者脾臟腫大超聲診斷價值.中國保健營養(中旬刊),2013,5:667.
[5] World Health Organization. Guidelines for the treatment of malaria. 3rd ed, 2015. http://apps.who.int/bookorders/WHP/dartprt1.jsp?sesslan=1&codlan=1&codcol=15&codcch=3662
[6] 李建華,何輝,趙廣軍.利比亞兒童瘧疾3例B超檢查結果分析.華北國防醫藥,2009,21(6):35.
[7] 譚潔瑩,韋程綱,謝琦.利用CT三維重建分析肝硬化伴膽囊窩積液對膽囊壁超聲成像的影響.中國臨床醫學影像雜志,2012,23(9):642-644.
[8] 閆麗娟,馬蘇美,楊東紅.不同類型失代償期肝硬化患者膽囊壁變化分析.中國醫學影像技術,2010,26(增刊):35-37.
[9] 曹海根,王金銳.實用腹部超聲診斷學.2版.北京:人民衛生出版社,2006:130-131.
[10] 千惠淑.超聲檢查病毒性肝炎膽囊壁改變的臨床意義.中國醫藥指南,2012,10(13):144-145.
[11] 林紅芳.乙型肝炎患者的膽囊聲像圖改變及其臨床價值.中國血液流變學雜志,2013,33(2):388,394.
[12] Harris EF, Younger E, Llewelyn MB. Acalculous cholecystitis occurring in the context of Plasmodium malariae infection: A case report. J Med Case Rep, 2013,7:197.
[13] Yombi JC, Meuris CM, Van Gompel AM, et al. Acalculous cholecystitis in a patient with plasmodium falciparum infection: A case report and literature review. J Travel Med, 2006,13(3):178-180.
[14] Khan FY, El-Hiday AH. Acute acalculous cholecystitis complicating an imported case of mixed malaria caused by Plasmodium falciparum and Plasmodium vivax. Int J Infect Dis, 2010,14(3):e217-e219.
Ultrasonographic features of gallbladder with malaria in stage of attack at Sudan
LIShang'an1,RUANLitao1,LIRuichun1,LIPeipei2,MALan3,WANGFeiqian1*
(1.DepartmentofUltrasound,FirstAffiliatedHospitalofXi'anJiaotongUniversity,Xi'an710061,China;2.DepartmentofAcupunctureandMoxibustion,ShaanxiProvincialPeople'sHospital,Xi'an710068,China; 3.DepartmentofAcupunctureandMoxibustion,OmdurmanFriendshipHospitalofSudan,Khartoum1094,Sudan)
Objective To explore the ultrasonographic features of the gallbladder with malaria in stage of attack (MSA) at Sudan. Methods A total of 67 cases of MSA patients were divided into common type of malaria (CM) and sever malaria(SM). All patients underwent routine abdominal ultrasound examination and the ultrasonographic features of the gallbladder were divided into type Ⅰ, Ⅱ and Ⅲ according to the volume of gallbladder, thickness of the gallbladder wall and cholestasis. The relationship between clinical types and the ultrasonic types were analyzed. Then the differences of liver function among normal, Ⅰ, Ⅱ and Ⅲ types were compared statistically. Results In all of the 67 MSA patients, 52 cases were CM and 15 cases were SM. The gallbladder ultrasonography showed that normal gallbladder were in 14 cases, type Ⅰin 28 cases, type Ⅱ in 19 cases, type Ⅲ in 6 cases. The ultrasonic types of the gallbladder had significant difference in SM patients (typeⅠ 3 cases, type Ⅱ 7 cases, type Ⅲ 5 cases) and CM patients (normal 14 cases, typeⅠ 25 cases, type Ⅱ 12 cases, type Ⅲ 1 case;P<0.001). Ultrasonic types of the gallbladder had no difference between Chinese and Sudanese (P>0.05). There were statistical significant differences of liver function among normal, Ⅰ, Ⅱ and Ⅲ types of the gallbladder (P<0.001). Conclusion Most of the MSA patients have ultrasonic changes of gallbladder. And there are more serious pathological changes of gallbladder in SM than that in CM.
Ultrasonography; Malaria; Gallbladder
李尚安(1979—),男,陜西西安人,本科,主治醫師。研究方向:腹部超聲。E-mail: 13474368437@163.com
王斐倩,西安交通大學第一附屬醫院超聲科,710061。E-mail: wangfeiqian@126.com
2016-10-21
2017-01-11
10.13929/j.1003-3289.201610092
R531.3; R445.1
A
1003-3289(2017)05-0722-04

