硬膜外腔小劑量羅哌卡因麻醉對下肢手術(shù)患者血流動力學(xué)的影響
高松寶
(鄭州市骨科醫(yī)院 麻醉科 河南 鄭州 450000)
硬膜外腔小劑量羅哌卡因麻醉對下肢手術(shù)患者血流動力學(xué)的影響
高松寶
(鄭州市骨科醫(yī)院 麻醉科 河南 鄭州 450000)
目的 探討硬膜外腔小劑量羅哌卡因麻醉對下肢手術(shù)患者血流動力學(xué)的影響。方法 選取鄭州市骨科醫(yī)院實(shí)施下肢手術(shù)患者85例,按隨機(jī)數(shù)表法分組:對照組42例,觀察組43例。對照組行布比卡因麻醉,觀察組行硬膜外腔小劑量羅哌卡因麻醉,觀察比較兩組麻醉效果(感覺阻滯起效及運(yùn)動阻滯起效時(shí)間)及每搏輸出量(SV)、平均動脈壓(MAP)、心輸出量(CO),并統(tǒng)計(jì)不良反應(yīng)發(fā)生情況。結(jié)果 與對照組相比,觀察組感覺阻滯起效及運(yùn)動阻滯起效時(shí)間均較短,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);麻醉10、30 min及1 h后兩組SV、MAP及CO水平比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);與對照組比較,觀察組不良反應(yīng)發(fā)生率較低,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。結(jié)論 硬膜外腔小劑量羅哌卡因麻醉對下肢手術(shù)患者血流動力學(xué)影響較小,麻醉效果顯著,安全性高。
下肢手術(shù);羅哌卡因;血流動力學(xué)
下肢手術(shù)為臨床治療下肢骨折的首選方案,可有效矯正畸形,重建骨結(jié)構(gòu),促進(jìn)骨折愈合,改善和恢復(fù)患者關(guān)節(jié)運(yùn)動功能。但手術(shù)治療給患者帶來劇烈疼痛,需使用麻醉藥物。布比卡因?yàn)榕R床常用麻醉藥物,具有較強(qiáng)的心臟毒性及神經(jīng)毒性,不利于患者術(shù)后恢復(fù)[1]。有學(xué)者指出小劑量羅哌卡因安全指數(shù)較高,且患者對其耐受性高,預(yù)后效果好[2]。本研究選取85例實(shí)施下肢手術(shù)患者,分組給予不同麻醉方法,觀察硬膜外腔小劑量羅哌卡因麻醉對下肢手術(shù)患者血流動力學(xué)的影響。
1 資料和方法
1.1 一般資料 選取2014年7月至2016年7月在鄭州市骨科醫(yī)院實(shí)施下肢手術(shù)的85例患者,隨機(jī)分組。對照組42例,男25例,女17例,年齡45~75歲,平均年齡(60.68±5.08)歲;觀察組43例,男24例,女19例,年齡46~77歲,平均年齡(61.73±5.03)歲。兩組基線資料對比,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。
1.2 麻醉方法 術(shù)前8 h禁食、禁水。嚴(yán)密監(jiān)測血壓、氧飽和度、心電圖及心率等,實(shí)施左側(cè)橈動脈穿刺置管,建立靜脈通路(右側(cè)鎖骨下),常規(guī)消毒鋪巾,患側(cè)朝上,選取L2~L3或L3~L4間隙穿刺進(jìn)入硬膜外腔后,將腰穿針(25G筆尖式)插入。觀察組于腦脊液流出后勻速注入質(zhì)量分?jǐn)?shù)為0.75%的羅哌卡因(廣東嘉博制藥有限公司,國藥準(zhǔn)字H20133178)1 ml+注射用生理鹽水2 ml,退出腰麻針,患側(cè)朝上,平面固定后(約8 min)擺放體位并實(shí)施常規(guī)消毒鋪巾。若15 min后未能達(dá)到鎮(zhèn)痛效果,則追加4~5 ml羅哌卡因(質(zhì)量分?jǐn)?shù)為0.25%);若仍難以達(dá)到松弛肌肉、鎮(zhèn)痛效果,則改用高濃度羅哌卡因;若15 min后達(dá)到鎮(zhèn)痛效果,則開始手術(shù)操作,術(shù)中根據(jù)患者具體情況于硬膜外給予羅哌卡因(質(zhì)量分?jǐn)?shù)為0.25%)維持麻醉,直至術(shù)畢。對照組于腦脊液流出后注入質(zhì)量分?jǐn)?shù)為0.5%的布比卡因(蕪湖康奇制藥有限公司,國藥準(zhǔn)字H34021983)2.5 ml,若未達(dá)到麻醉效果,則于硬膜外給予利多卡因(質(zhì)量分?jǐn)?shù)為2%)。
1.3 觀察指標(biāo) 記錄兩組患者感覺阻滯起效及運(yùn)動阻滯起效時(shí)間。對兩組麻醉10 min、30 min、1 h后每搏輸出量(stroke volume,SV)、平均動脈壓(mean arterial pressure,MAP)、心輸出量(cardiac output,CO)等血流動力學(xué)指標(biāo)進(jìn)行觀察比較。記錄兩組心動過緩、術(shù)后頭痛、低血壓、嘔吐惡心等不良反應(yīng)發(fā)生情況。
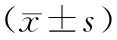
2 結(jié)果
2.1 麻醉效果 與對照組相比,觀察組感覺阻滯起效及運(yùn)動阻滯起效時(shí)間均較短,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。

表1 比較兩組麻醉效果
2.2 血流動力學(xué)指標(biāo) 麻醉10、30 min及1 h后兩組SV、MAP及CO水平比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表2。
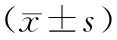
表2 兩組各項(xiàng)血流動力學(xué)指標(biāo)比較
2.3 不良反應(yīng) 與對照組比較,觀察組不良反應(yīng)發(fā)生率較低,差異有統(tǒng)計(jì)學(xué)意義(χ2=5.308,P<0.05)。見表3。

表3 對比兩組不良反應(yīng)發(fā)生率(n,%)
3 討論
下肢手術(shù)為外科有創(chuàng)手術(shù),為減輕手術(shù)操作對患者造成的痛苦,保障患者生命安全及手術(shù)需求,臨床多采用一定的麻醉措施。既往臨床多采用氣管插管全身麻醉,麻醉效果顯著,但全身麻醉易對心血管系統(tǒng)造成影響,導(dǎo)致患者出現(xiàn)血壓降低等血流動力學(xué)改變,且在插入及拔出氣管導(dǎo)管的過程中易刺激患者氣管,亦可導(dǎo)致患者蘇醒時(shí)間延遲,影響呼吸功能,術(shù)后易引發(fā)肺不張、惡心等不良反應(yīng),不利于預(yù)后[3-4]。
王曉紅[5]對實(shí)施下肢手術(shù)治療的高齡高危患者行小劑量羅哌卡因硬膜外麻醉,麻醉效果顯著,可有效縮短運(yùn)動阻滯及感覺阻滯時(shí)間,麻醉起效快,且Bromage評分僅為(3.4±0.6)分。硬膜外腔小劑量羅哌卡因麻醉應(yīng)用于實(shí)施骨科手術(shù)患者具有以下優(yōu)勢:①羅哌卡因?yàn)殚L效局麻藥物,具有與布比卡因相似的分子結(jié)構(gòu),可通過阻滯神經(jīng)細(xì)胞鈉離子通道,對神經(jīng)傳導(dǎo)及興奮進(jìn)行阻斷,從而達(dá)到麻醉效果;②可將局麻藥物直接注入手術(shù)區(qū)組織內(nèi),抑制神經(jīng)末梢,進(jìn)而起到麻醉作用,且對心血管及中樞神經(jīng)系統(tǒng)毒性小,安全性高;③該麻醉可于有創(chuàng)動脈測壓下實(shí)施,可對患者血流動力學(xué)變化進(jìn)行實(shí)時(shí)觀察,降低麻醉風(fēng)險(xiǎn);④以L3~L4或L2~L3為麻醉穿刺點(diǎn),可促使麻醉藥物移向骶段,避免麻醉平面過高,故對循環(huán)及呼吸幾乎不會造成太大影響;⑤小劑量羅哌卡因僅于患者患肢發(fā)揮血管擴(kuò)張作用,保留了健肢血管及肌肉緊張性,對血流動力學(xué)幾乎不會造成影響,此外硬膜外麻醉具有見效快、操作簡單等優(yōu)勢。本研究結(jié)果顯示,觀察組感覺阻滯起效時(shí)間及運(yùn)動阻滯起效時(shí)間均較對照組短(P<0.05),且兩組麻醉10、30 min及1 h后SV、MAP及CO水平均無明顯變化,提示對骨科手術(shù)患者行硬膜外小劑量羅哌卡因麻醉,麻醉效果顯著,可有效縮短感覺起效時(shí)間及運(yùn)動阻滯時(shí)間,且對患者血流動力學(xué)影響不大。同時(shí),本研究中觀察組不良反應(yīng)發(fā)生率低于對照組(P<0.05),提示硬膜外小劑量羅哌卡因麻醉可有效降低不良反應(yīng)發(fā)生率。
綜上所述,小劑量羅哌卡因硬膜外麻醉應(yīng)用于下肢手術(shù)患者效果顯著,且安全性高,具有較高的臨床推廣應(yīng)用價(jià)值。
[1] 吉林,王曙,蔡國森,等.右美托咪定復(fù)合羅哌卡因硬膜外麻醉在老年患者骨科手術(shù)的應(yīng)用[J].國際麻醉學(xué)與復(fù)蘇雜志,2015,36(12):1071-1074.
[2] 張繼晨.硬膜外腔小劑量羅哌卡因用于高齡高危患者骨科下肢手術(shù)麻醉分析[J].中國實(shí)用醫(yī)刊,2016,43(8):67-68.
[3] 周述芝,劉雪茹,伍佳莉,等.右美托咪定對止血帶下行下肢手術(shù)老年高血壓患者血流動力學(xué)的影響[J].中國老年學(xué)雜志,2015,35(16):4685-4686.
[4] 古兵虹.右美托咪定在老年下肢手術(shù)術(shù)后硬膜外鎮(zhèn)痛中的療效[J].中國老年學(xué)雜志,2013,33(3):706-707.
[5] 王曉紅.硬膜外腔小劑量羅哌卡因用于高齡高危患者骨科下肢手術(shù)麻醉效果分析[J].北方藥學(xué),2015,12(1):179.
R 614.4+2
10.3969/j.issn.1004-437X.2017.06.100
2016-11-12)

