肝移植術后多重耐藥菌感染風險預測評分模型的建立與評價
楊 富,方 芳,陳 蘭,周 煒
?
·科研論著·
肝移植術后多重耐藥菌感染風險預測評分模型的建立與評價
楊 富,方 芳,陳 蘭,周 煒
[目的]建立與評價肝移植術后多重耐藥菌(MDROs)感染風險預測評分模型。[方法]選取366例肝移植病人,其中建模組239例和驗證組127例,收集病人圍術期的臨床資料,采用單因素分析、多元Logistic回歸分析篩選MDROs感染的危險因素并初步建立感染風險預測評分模型,通過Hosmer-Lemeshow卡方檢驗和受試者工作特征(ROC)曲線法評價模型的預測符合程度和判別效度,根據模型中各危險因素的偏回歸系數構建感染風險預測評分模型。[結果]多元Logistic回歸分析結果顯示:MDROs感染的獨立危險因素為術前抗菌藥物治療、術前凝血酶原時間延長、術后氣管插管時間≥72 h、術后留置ICU時間≥10 d、術后膽道并發癥;評分模型在建模組和驗證組的H-L檢驗P值分別為0.404,0.173;ROC曲線下面積分別為0.809,0.753。[結論]建立的評分模型具有良好的預測符合程度和判別效度,對肝移植術后MDROs感染的發生具有較好的預測性。
肝移植;多重耐藥均;醫院感染;危險因素;風險預測;評分模型
肝移植是目前國際上公認的終末期肝病病人最有效的治療方法。由于手術的創傷應激、術中激素沖擊治療與術后免疫抑制劑的長期應用等,肝移植病人在移植術后初期處于較低的免疫水平,感染已成為肝移植受體的主要死因。細菌性感染是肝移植病人最常見的感染性并發癥,以多重耐藥菌(multi-drug resistant organisms,MDROs)為其主要的病原體,其感染的發生率在肝移植受體細菌性感染疾病中高達50%~70%[1-5]。有研究顯示:肝移植受體MDROs感染的發生率(69%)[1]高于普通外科重癥監護室(ICU)手術病人(19%)[6]和先前有多重耐藥革蘭陰性菌定植的兒科ICU病人(8.8%)[7]。因此,如何盡早預測肝移植受體術后MDROs感染,指導臨床早期制定預防與控制的方案尤為重要。本研究擬通過分析肝移植受體MDROs感染的易感因素,建立并評價肝移植術后MDROs感染預測評分模型,以期為肝移植術后MDROs感染的預防與控制提供依據。現報告如下。
1 對象與方法
1.1 研究對象 選取2006年6月—2014年11月在上海市第一人民醫院移植中心行肝移植的病人366例,其中建模組239例,驗證組127例。納入標準:①年齡18歲及以上;②無肝腎聯合移植;③術前不存在感染及細菌定植;④病例資料完整;⑤非術后24 h內死亡。對于符合納入標準在入組時間段多次發生MDROs感染的病人,只分析其首次感染。本研究獲得我院倫理審查委員會批準(2013KY097)。
1.2 調查內容 調查的主要內容包括病人術前臨床資料(年齡、性別、原發疾病、既往病史、實驗室指標、肝臟儲備功能、術前抗菌藥物治療)、術中臨床資料(手術時間、輸血量、失血量、無肝期、冷缺血時間)、術后臨床資料(留置ICU時間、早期恢復飲食、留置導管時間、機械通氣時間、抗菌藥物使用時間、侵入性操作、術后并發癥)。
1.3 統計學方法 數據經雙人統一編碼錄入,核對無誤后運用SPSS19.0軟件對數據進行分析。
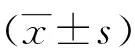
1.3.2 模型的建立 首先進行單因素分析初步篩選MDROs感染的危險因素,結合臨床經驗及專家共識,將與術后MDROs感染可能相關的危險因素進行多元Logistic回歸分析,建立術后MDROs感染的Logistic模型。根據Logistic回歸分析模型中各項指標的偏回歸系數賦予其分值,建立肝移植術后MDROs感染風險預測評分模型,具體方法如下:每一變量的偏回歸系數均除以Logistic回歸分析模型中最小回歸系數值,再乘以常數(2),依據四舍五入取其整數值[8]。
1.3.3 模型的驗證 模型的預測符合程度采用Hosmer- Lemeshow(H-L)卡方檢驗[9],P>0.05認為預測結果與實際觀察結果間差異無統計學意義,即模型符合程度好;預測的判別效度即對肝移植術后MDROs感染與否的區分能力,通過受試者工作特征(receiver operating characteristic,ROC)曲線下面積反映,ROC曲線下面積越接近1提示預測的區分性越好,一般認為ROC曲線下面積>0.7提示模型對終點事件發生與否具有較好的區分能力,即能很好地判別實際終點事件的發生。
2 結果
2.1 基本情況 建模組MDROs感染55例(23.0%),驗證組MDROs感染33例(26.0%)。在建模組MDROs感染病人中,多重耐藥(multi-drug resistant,MDR)革蘭陰性菌感染28例(50.9%),以鮑曼不動桿菌最常見,占42.9%;MDR革蘭陽性菌感染22例(40.0%),以金黃色葡萄球菌最常見,占45.5%。MDROs感染部位以肺部感染(49.1%)居多,其次是血流感染(20.0%)。
2.2 危險因素分析 對建模組的239例病人依據感染情況分為感染組55例和非感染組184例,感染組的院內死亡率(23.6%)明顯高于非感染組(8.2%),差異有統計學意義(P<0.001)。
對MDROs感染的危險因素進行單因素分析,結果顯示:肝性腦病Ⅱ級~Ⅳ級、腹水嚴重度、術前抗菌藥物治療、凝血酶原時間延長、術中紅細胞輸入量(>8 U)、術中失血量(≥3 000 mL)、術后留置ICU時間延長(≥10 d)、機械通氣時間延長(>24 h)、留置氣管插管時間延長(≥72 h)、留置尿管時間延長(≥5 d)、再次手術、激素治療、腹腔內出血等因素與MDROs感染有關,具體見表1。將單因素篩選得到的變量納入多元Logistic回歸分析,最終篩選出術前抗菌藥物治療、凝血酶原時間延長、術后氣管插管時間≥72 h、術后留置ICU時間≥10 d、術后膽道并發癥5個獨立的危險因素,具體見表2。

表1 肝移植術后MDROs感染危險因素的單因素分析 例(%)

表2 肝移植術后MDROs感染危險因素的多元Logistic回歸分析
2.3 Logistic模型的H-L卡方檢驗及ROC曲線分析結果 將上述建立的MDROs感染風險Logistic模型分別應用于建模組和驗證組中,采用H-L卡方檢驗及ROC曲線下面積的方法對Logistic模型進行預測符合程度及判別效度的檢驗,結果顯示模型的預測符合程度及判別效度均表現滿意,說明該模型能較準確地預測肝移植術后MDROs感染的發生率,見表3。

表3 肝移植術后MDROs感染風險Logistic模型H-L卡方及ROC曲線檢驗
2.4 預測評分模型的建立與驗證結果 根據Logistic回歸分析模型中各項指標的偏回歸系數構建了一個感染風險預測評分模型,見表4。根據預測評分模型計算建模組MDROs感染病人得分,評分為0分~3分,3.1分~6分,>6分,其感染率分別為8.7%,20.8%,61.7%,均P<0.001;H-L檢驗的P值為0.404,ROC曲線下面積為0.809(95%CI為0.753~0.857),見圖1。通過評分模型對驗證組進行檢驗,其H-L檢驗的P值為0.173,ROC曲線下面積為0.753(95%CI為0.656~0.850),見圖2,提示已建立的評分模型在建模組和驗證組均具有較好的預測符合程度和判別效度。

表4 肝移植術后MDROs感染風險預測模型的評分標準

圖1 預測評分模型在建模組的符合程度與判別校度

圖2 預測評分模型在驗證組的符合程度與判別校度
3 討論
感染是肝移植術后最常見的并發癥之一,也是移植領域亟須解決的問題之一。本研究中,MDR革蘭陰性菌感染占細菌性感染的50.9%,是肝移植MDROs感染的主要致病菌,這與Shi等[3]的調查結果一致。在過去的20年內,國內外移植領域的專家聚焦于肝移植術后MDROs感染危險因素的研究,主要涉及移植圍術期間相關影響因素。一項文獻薈萃分析結果顯示:移植術前肝性腦病Ⅱ期~Ⅳ期、耐藥菌定植及廣譜抗菌藥物的應用及血液透析、移植術后腎功能不全和膽道并發癥、留置ICU時間與氣管內導管留置時間延長(≥72 h)、再次手術是肝移植術后MDROs感染的危險因素[10]。此外,供體的免疫狀態及供肝的質量等對肝移植受體的預后也有著重要作用。有研究表明:供體與受體的凝集素途徑和Toll樣受體的基因多態性是感染的危險因素[11]。本研究多因素分析結果顯示肝移植術后MDROs感染的獨立危險因素為術前抗菌藥物治療、術前凝血酶原時間延長、術后氣管插管時間≥72 h、術后留置ICU時間≥10 d、術后膽道并發癥。抗菌藥物在治療原發感染性疾病的同時也篩選了機體正常菌群的耐藥性,過度使用或濫用等易引起基因突變及耐藥基因轉移(抗生素選擇性壓力),增加耐藥菌的產生,從而導致MDROs感染。肝移植受體的免疫功能在移植初期處于極低水平,這與移植術前肝臟儲備功能、手術及免疫抑制劑的使用等有關。凝血酶原時間延長往往提示肝臟功能嚴重受損,不利于肝移植受體的預后。研究顯示:凝血酶原時間延長可使肝移植病人在術后1個月內發生急性腎功能不全(P=0.001)[12]和肺部感染(P=0.034)[13]的風險增加。而急性腎功能不全及肺部感染又是肝移植術后MDROs感染的易感因素[14]。另外,氣管內插管尤其是經口氣管內插管,不僅破壞了機體的呼吸系統防御保護功能與口腔的生理功能,而且增加了誤吸的風險,加之ICU是MDROs感染的高發科室[15-16],留置ICU時間與氣管內插管時間延長均可使肝移植受體發生MDROs感染的風險增高。而術后膽道并發癥可增加肝移植受體再次手術的風險,同時也使得胃腸道菌群移位或膽道內胃腸道細菌入血,從而增加了術后易感性。因此,對肝移植術后MDROs感染危險因素進行分析,鑒別高危易感人群是預防與控制感染的關鍵。
感染風險預測系統有助于及時發現易感高危人群并進行早期預防和干預,以改善病人預后,降低社會經濟負擔,如假絲酵母菌(感染)評分系統[17]、真菌感染危險因素評分系統[18]、侵襲性真菌感染風險的評分系統[19-20]等,但這些評分系統多為真菌感染的評估,不適用于MDROs感染的風險預測。本研究通過Logistic模型確立與移植后MDROs感染相關的風險因素,建立了感染預測模型并進行了驗證。結果顯示:Logistic模型及預測評分模型的預測符合程度及判別效度均表現滿意(ROC曲線下面積>0.7)。對于感染的高危病人(評分>3分),應當進行及時、有效的干預措施,早期預防,以減少感染的發生。
4 小結
本研究通過對肝移植病人的臨床資料進行分析,篩選出移植術后MDROs感染的危險因素,初步構建了感染風險預測評分模型,具有較好的預測性,可為MDROs感染的預防與控制提供參考依據,但仍需進一步研究。未來應進行多中心、大樣本的研究,以修正和完善預測評分模型,在實踐中進一步評價該評分模型的效能和穩定性。
[1] Singh N,Gayowski T,Rihs JD,etal.Evolving trends in multiple-antibiotic -resistant bacteria in liver transplant recipients:a longitudinal study of antimicrobial susceptibility patterns[J].Liver Transpl,2001,7(1):22-26.
[2] Singh N,Wagener MM,Obman A,etal.Bacteremias in liver transplant recipients:shift toward gram-negative bacteria as predominant pathogens[J].Liver Transpl,2004,10(7):844-849.
[3] Shi SH,Kong HS,Xu J,etal.Multidrug resistant gram-negative bacilli as predominant bacteremic pathogens in liver transplant recipients[J].Transpl Infect Dis,2009,11(5):405-412.
[4] Shi SH,Kong HS,Jia CK,etal.Coagulase-negative staphylococcus and enterococcus as predominant pathogens in liver transplant recipients with gram-positive coccal bacteremia[J].Chin Med J (Engl),2010,123(15):1983-1988.
[5] Zhong L,Men TY,Li H,etal.Multidrug-resistant gram-negative bacterial infections after liver transplantation-spectrum and risk factors[J].J Infect,2012,64(3):299-310.
[6] Alberti C,Brun-Buisson C,Burchardi H,etal.Epidemiology of sepsis and infection in ICU patients from an international multicentre cohort study[J].Intensive Care Med,2002,28(2):108-121.
[7] Toltzis P,Hoyen C,Spinner-Block S,etal.Factors that predict pre-existing colonization with antibiotic resistant gram-negative bacilli in patients admitted to a pediatric intensive care unit[J].Pediatrics,1999,103(4Pt1):719-723.
[8] Rassi AJr,Rassi A,Little WC,etal.Development and validation of a risk score for predicting death in Chagas’heart disease[J].N Engl J Med,2006,355(8):799- 808.
[9] Hosmer DW,Hosmer T,Le Cessie S,etal.A comparison of goodness-of-fit tests for the logistic regression model[J].Stat Med,1997,16(9):965-980.
[10] 楊富,陳蘭,方芳,等.肝移植術后多重耐藥菌感染危險因素的系統評價[J].上海交通大學學報(醫學版),2015,35(7):1015-1022.
[11] Lee SO,Brown RA,Kang SH,etal.Toll-like receptor 2 polymorphism and Gram-positive bacterial infections after liver transplantation[J].Liver Transpl,2011,17(9):1081-1188.
[12] 原春輝,修典榮,李智飛,等.肝移植術后早期急性腎衰竭的危險因素分析[J].器官移植,2012,3(1):24-26;44.
[13] 張隆群,羅盛淑,王小梅.肝移植術后肺部感染的原因分析及對策[J].重慶醫科大學學報,2007,32(7):751-753.
[14] Bert F,Larroque B,Paugam-Burtz C,etal.Microbial epidemiology and outcome of bloodstream infections in liver transplant recipients:an analysis of 259 episodes[J].Liver Transpl,2010,16(3):393-401.
[15] 池細鱹,高世華,陳家龍,等.多重耐藥鮑曼不動桿菌醫院感染危險因素[J].中國感染控制雜志,2014,13(9):534-537.
[16] 朱任媛,張小江,楊啟文,等.衛生部全國細菌耐藥監測網2011年ICU來源細菌耐藥監測[J].中國臨床藥理學雜志,2012,28(12):905-909.
[17] Leon C,Ruiz-Santana S,Saavedra P,etal.Usefulness of the“Candida score”for discriminating between Candida colonization and invasive candidiasis in non-neutropenic critically ill patients:a prospective multicenter study[J].Crit Care Med,2009,37(5):1624.
[18] Thomas JG,Madigan M.A retrospective study to evaluate a computer based model for amplifying,early antifungal intervention and microbial detection of patients at risk for fungemia[M].Presented at Seventh Annual Focus on Fungal Infection,San Antoni,TX,1997:13-15.
[19] 許友松,張琳,周樹生,等.ICU患者侵襲性真菌感染風險評分系統的建立和評價[J].安徽醫學,2012,33(11):1426-1429.
[20] 廖赟,李玲.侵襲性真菌感染風險評分系統的建立及效能分析[J].藥學服務與研究,2011,11(1):15-19.
(本文編輯崔曉芳)
Establishment and evaluation of risk prediction scoring model of multi-drug resistant organisms infection after liver transplantation
Yang Fu,Fang Fang,Chen Lan,etal
(ShanghaiGeneralHospital,Shanghai200080China)
Objective:To establish and evaluate the risk prediction model of multi-drug resistant organisms (MDROs) infection after liver transplantation.Method:A total of 366 liver transplant patients were selected.Among them,239 cases were modeled and 127 cases were validated.The clinical data in perioperative period were collected.The risk factors of MDROs infection were screened by univariate analysis and multiple logistic regression analysis.Hocmer-Lemeshow(H-L) chi-square test and the receiver operating characteristic (ROC) curve were used to evaluate the predictive compliance degree and discriminant validity of the model.The risk prediction model was constructed according to the partial regression coefficients of each risk factor in the model.Results:Multivariate logistic regression analysis showed that the independent risk factors of MDROs infection were preoperative antimicrobial therapy,preoperative prothrombin time prolonged,postoperative tracheal intubation time≥72 h,postoperative indwelling ICU time≥10 d,postoperative biliary tract.The scores of the score were 0.404 and 0.173 in the model group and the validation group,respectively.The area under the ROC curve was 0.809 and 0.753 respectively.Conclusions:The established scoring model had a good predictive compliance degree and discriminant validity,and had good predictability for the occurrence of MDROs infection after liver transplantation.
liver transplantation;multi-drug resistant organisms,MDROs;hospital infection;risk factors;risk prediction;scoring model
上海市衛生局科研課題計劃資助項目,編號:20134135。
楊富,護師,碩士研究生,單位:200080,上海市第一人民醫院;方芳(通訊作者)、陳蘭、周煒單位:200080,上海市第一人民醫院。
信息 楊富,方芳,陳蘭,等.肝移植術后多重耐藥菌感染風險預測評分模型的建立與評價[J].護理研究,2017,31(17):2076-2080.
R473.6
A
10.3969/j.issn.1009-6493.2017.17.010
1009-6493(2017)17-2076-05
2017-02-09;
2017-05-15)

