老年患者人工關節置換術后深靜脈血栓形成的高危因素分析及護理對策
景慧云,孫海燕,蔣云芬
(解放軍第101醫院 骨科一區,江蘇 無錫,214000)
?
老年患者人工關節置換術后深靜脈血栓形成的高危因素分析及護理對策
景慧云,孫海燕,蔣云芬
(解放軍第101醫院 骨科一區,江蘇 無錫,214000)
目的 分析老年人工關節置換術后深靜脈血栓形成的高危因素及護理對策。方法 選取本院收治的老年人工關節置換術后DVT患者56例,同時選取同期無DVT患者60例,通過單因素分析模型分析TRK后深靜脈血栓發生的獨立影響因素,并探討TRK術后護理體會。結果 DVT 組與無DVT組相比,患者年齡、體質量指數、凝血功能狀況、人工置換關節數、術中出血量、吸煙史、糖尿病病史、是否進行抗凝護理均存在顯著差異(P<0.05)。結論 患者年齡、體質量指數、凝血功能狀況、人工置換關節數、術中出血量、吸煙史、糖尿病病史、是否進行抗凝預防護理均是DVT的高危因素。臨床給予患者預防性靜脈血栓抗凝護理可有效降低DVT的發生風險。因此,臨床上須對以上患者進行強化性術前、術中及術后的監測并積極進行預防性抗凝,有效預防老年患者TRK術后DVT的出現。
人工關節置換術; 深靜脈血栓; 護理
深靜脈血栓(DVT)是人工關節置換術后最嚴重的并發癥之一,并可繼發危及生命的肺栓塞(PE),由DVT導致PE而死亡的人數每年超過10萬人,TRK術后如不進行術后預防與護理DVT的總發病率將達50%~88%。近期報道[1-3]發現,亞洲DVT發病率逐年顯著上升。靜脈血栓的臨床診斷十分困難,尤其是在關節置換術后,術后伴隨癥狀如水腫、疼痛、血栓處的壓痛或靜脈擴張均為非特異性表現且部分患者并無顯著臨床癥狀[4-6],故術后患者的預防性護理具有非常重要的臨床意義[7]。目前,隨著老年人工關節置換術的比重日益增加,老年患者由于其特殊的體質原因導致術后DVT的發病率增加更為顯著[8-12]。本文通過對2013年5月—2015年10月入院進行人工關節置換的老年患者進行回顧性觀察,分析老年患者TKR術后深靜脈血栓形成的高危因素及護理對策。
1 資料與方法
1.1 一般資料
選取2013年5月—2015年10月入院并進行人工關節置換術的老年患者在本院進行人工關節置換術后出現DVT患者56例,另外選取同期無DVT人工關節置換術患者60例。DVT診斷標準:超聲顯示血管腔內無回聲或低回聲,血栓靜脈段血流異常者。臨床表現:患肢腫脹疼痛、膚色改變并有溫度升高、股三角區或小腿有明顯壓痛、患肢廣泛性淺靜脈怒張。DVT患者男39例,女17例; 年齡55~75,平均(63.2±1.8)歲; 下肢周圍靜脈血栓49例,中心靜脈血栓7例。無DVT組男35例,女25例; 年齡55~76,平均(59.8±2.1)歲。排除標準[1]:患有心力衰竭、惡性腫瘤、嚴重肝腎疾病、腦出血病史、肝素過敏史患者; 入院前2周內服用過抗凝藥物的患者、既往有靜脈栓塞史、血栓性靜脈炎史或肺栓塞史患者。
1.2 護理方法
術后患者給予低分子肝素術后12 h給予低分子肝素4 000 IU皮下注射,連續2周。為防止DVT再發,建議患者出院后仍口服抗凝藥,推薦用藥時間為8~12周,期間定期檢測內凝血酶原時間與血小板計數。注意監測生命體征,高度重視心血管功能變化。觀察患者術后24 h是否有呼吸急促、心率增加、煩躁不安、表情淡漠、發紺、昏迷。觀察患者頸、胸部皮膚和黏膜是否有淤斑,眼底是否有淤血、出血或水腫。對腎功能不全患者,注意觀察尿量。由于人工關節手術暴露廣泛,術后滲血較多,因此須行術腔負壓引流,保持引流通暢吸出滲出液,以利于軟組織對假體進行包裹,避免創口內積血而導致感染及術后血腫形成。密切觀察引流液量及顏色,防止引流管折曲脫落,若引流液量多且顏色鮮紅須及時報告醫生。妥善固定術肢,術后24 h內禁止翻身,換藥時協助患者向健側翻身,指導家屬對患者其余身體部位進行按摩,鼓勵患者做深呼吸,改善靜脈回流,抬高患者下肢,保證靜脈回流。研究顯示,下肢直腿抬高可增加下肢靜脈回流5倍,每天定時進行足跟抬起床面訓練,踝關節的主動活動可使股靜脈回流峰值加倍。術后使用彈力繃帶或彈性襪套。早期應用CPM機,促進血液回流,詳細護理過程如下所述。術后3 d內由于手術創傷、術中出血及麻醉造成的胃腸功能還未完全恢復故此階段患者應以靜養為主,避免大運動量鍛煉。患者術后須保持患肢外展中立位,術側下方墊軟墊,兩腿之間放置三角枕使雙膝關節及足尖向上。術后第2天可將病床前半部分逐漸抬高,取30~45°半坐位,坐位時間不宜過長,由5 min逐漸增至20 min。如在此過程中患者出現頭暈、心慌、嘔吐等現象可協助患者進行深呼吸,半分鐘后如不適減輕可繼續半坐位,如狀況加重應立即平躺休息。平躺時指導患者進行足部上勾鍛煉。指導患者家屬給予患者下肢按摩,自患側足背開始向心性按摩,即先足底再小腿最后大腿的順序,每次按摩15 min,每2 h按摩1次,避免接觸手術傷口及周圍。促進下肢血液循環,同時可減輕患者疼痛增加患者安全感。臨床有研究報道,足底靜脈類似體內的生理血泵,勾足運動可模擬人行走時靜脈血液進入下肢并回流至心臟。手術3天后,對宜應用CPM即持續被動活動裝置,初次活動范圍為0~30°,之后每隔1d增加1~20°,出院前達到90°以上。CPM可防止關節僵硬,改善關節活動范圍,減輕疼痛,減輕腫脹同時減少手術后發生下肢靜脈血栓的發生率。CPM練習時應盡量放松禁止繃緊腿部肌肉以免拉傷。
1.3 統計方法
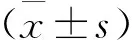
2 結 果
通過對2組患者進行單因素分析可得,患者年齡、體質量指數、吸煙史、糖尿病病史、凝血功能、置換關節數、術中失血量及術后是否給予抗凝護理均影響患者深靜脈血栓形成,差異具有統計學意義。見表1。
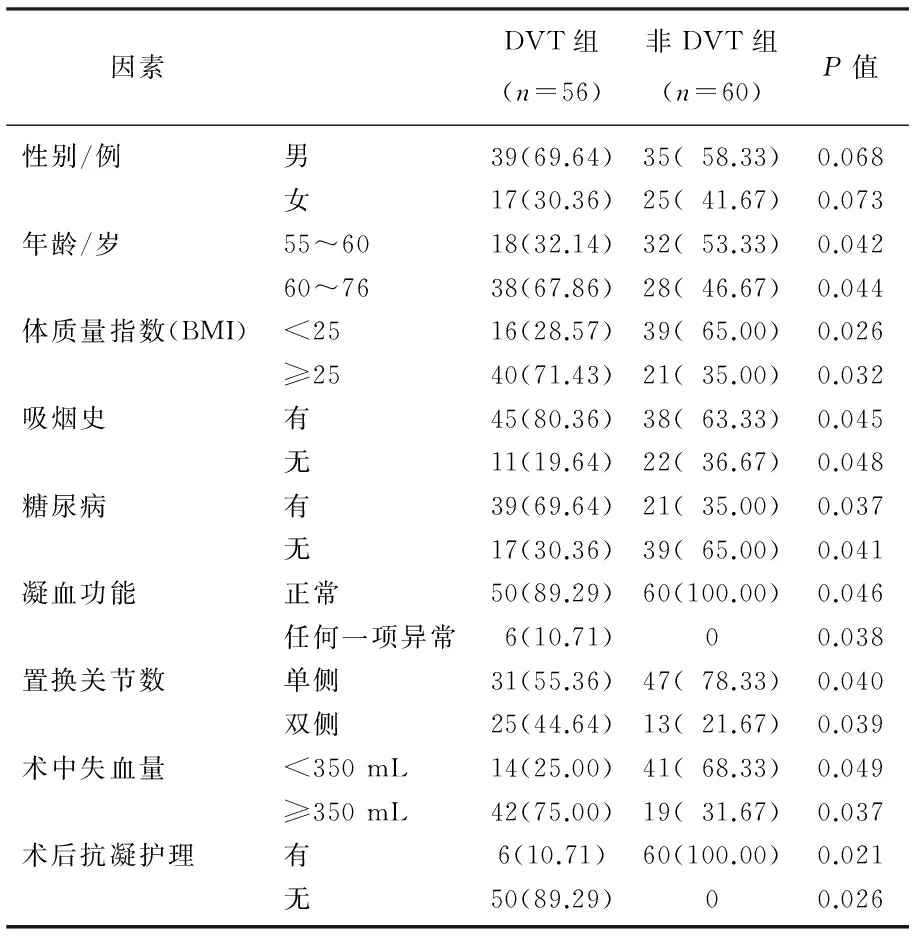
表1 人工關節置換術后靜脈血栓形成因素分析[n(%)]
3 討 論
下肢深靜脈栓塞(DVT)是人工關節置換術后常見的并發癥,有文獻[13-15]報道,未經預防的患者40%~50%有DVT出現,嚴重者造成肺栓塞危及生命。DVT的產生有以下方面原因。TKR術時手術器械引起的局部創傷使靜脈壁受損[16]; 創傷引起的應激反應導致血小板增加形成高凝狀態[17]; TRK時使用骨水泥固定假體,而骨水泥在溶解時會產生熱聚合反應有可能損及局部的血管內皮細胞激活一系列與凝血過程相關的細胞與組織因子[18],最后導致高凝狀態的產生; 術后臥床或制動使血流緩慢,引起盆腔、下肢靜脈血流淤滯[19-20]; 不適當加壓包扎或不當體位也可導致進一步的靜脈受壓; 全身麻醉的使用使全身肌肉放松,靜脈血流緩慢增加DVT及PE的危險性; 另外,術后刺激性藥物及抗生素的使用引起化學性炎癥也是造成靜脈內壁受損的因素。血栓形成后,在體內纖溶系統的影響下可在數日內被逐漸溶解,或在溶解過程中血栓碎裂脫落形成栓子,順著血流移動引起無癥狀小范圍梗死或致命性肺栓塞。另一方面,因靜脈壁發生炎癥反應,血栓增長延伸,2個月以后發生機化,引起靜脈栓塞瓣膜損壞和功能不良。
對人工關節置換術患者采用3段式護理:術前康復階段、手術康復階段及術后康復階段。術前須對患者既往病史,凝血狀態,血糖狀況等進行嚴密細致的檢查,重視術前評估。適當調整飲食為手術做準備,術后嚴密監測患者的生命體征,觀察患側有無水腫變色等改變,如有異常立即進行超聲探查,超聲探查為確定栓塞最直接的臨床方法。而對于深靜脈血栓的預防常使用彈力襪、足底靜脈泵、下肢持續被動活動(CPM)、術后早期活動、抗凝藥物使用等。
本試驗通過對患者進行單因素分析發現患者年齡、體質量指數、吸煙史、糖尿病病史、凝血功能、置換關節數、術中失血量及術后是否給予抗凝護理均影響患者深靜脈血栓形成。骨水泥單體的化學毒性引起單核細胞釋放組織因子引起內皮細胞的變形和分離,這一過程可引起本無血栓形成的內皮表面覆蓋纖維蛋白原,從而激活外源性凝血過程,出現血液高凝。老年患者由于其自身高凝狀態導致DVT的發生風險增加,故臨床護理須針對深靜脈血栓進行有效預防。然而全面細致的護理需要更多的具有專業知識與技術的醫療護理人員加入臨床護理當中來,只有完美的治療與護理相結合才能使患者的治療效率達到最大化。
[1] 中華醫學會外科學分會血管外科學組.深靜脈血栓形成的診斷和治療指南(第2版)[J].中華外科雜志,2012,50(7):611-614.
[2] 王深明,武日東.下肢深靜脈血栓形成治療指南與實踐[J].中國實用外科雜志,2015,35(12):294-303.
[3] 閻峻,蔣勁松.上肢深靜脈血栓形成的診斷和治療[J].全科醫學臨床與教育,2012,10(3):326-327.
[4] 姜峽,向明.D-二聚體在靜脈血栓栓塞癥中的應用研究[J].貴州醫藥,2015,39(10):947-949.
[5] 朱勃朗,萬圣云,丁洋.血漿D-二聚體測定在急性靜脈血栓栓塞癥診治中的臨床應用[J].中國實用醫藥,2015,10(27):27-28.
[6] 孫聰,常永梅,王鈞,等.D-二聚體在慢性阻塞性肺疾病患者下肢深靜脈血栓篩查中的應用價值[J].中華實用診斷與治療雜志,2016,30(1):71-72.
[7] Pour A E.Is venous foot pump effective in prevention of thromboembolic disease after joint arthroplasty:a meta-analysis[J].The Journal of Arthroplasty,2013,28(3):410-417.
[8] 張雅.骨外固定器在脛腓骨骨折中的應用及護理[J].外科研究與新技術,2015,4(2):132-134.
[9] Burness C B.Rivaroxaban:a review of its use in the treatment of deep vein thrombosis or pulmonary embolism and the prevention of recurrent venous thromboembolism[J].Drugs,2014,74(2):243-262.
[10] 于春紅,王來英.骨外固定器在脛腓骨骨折中的應用及其護理體[J].中國醫藥指南,2011,9(28):177-178.
[11] 曹建偉,葉應榮.外固定器在治療脛腓骨骨折中的臨床應用[J].醫藥論壇雜志,2003,24(17):41-42.
[12] 徐佳明,艾自勝,張長青.脛腓骨骨折固定物與固定方式的研究進展[J].中國組織工程研究,2013,17(4):663-671.
[13] 華開秀,劉江,劉芳,等.風險管理性護理對股骨頸骨折患者術后深靜脈血栓的預防效果[J].實用臨床醫藥雜志,2016,20(14):83-85,101.
[14] 張燁,王宏艷,朱慧,等.風險管理對股骨頸骨折術后深靜脈血栓形成的預防效果分析[J].臨床醫學研究與實踐,2016,1(19):183-184.
[15] 孟凡云.老年股骨頸骨折術后并發深靜脈血栓形成的預防及護理[J].中國實用醫藥,2014,9(6):190-190.
[16] Harder S.Pharmacokinetic and pharmacodynamic evaluation of rivaroxaban:considerations for the treatment of venous thromboembolism[J].Thromb J,2014,12(1):22-25.
[17] Eriksson B I,Rosencher N,Friedman R J,et al.Concomitant use of medication with antiplatelet effects in patients receiving either rivaroxaban or enoxaparin after total hip or knee arthroplasty[J].Thromb Res,2012,130(2):147-151.
[18] Januel J M.Symptomatic in - hospital deep vein thrombosis and pulmonary embolism following hip and knee arthroplastya- mong patients receiving recommended prophylaxis:a systematic review[J].JAMA,2012,307(3):294-303.
[19] 劉軍.全髖關節置換術后深靜脈血栓形成的危險因素分析[J].昆明醫科大學學報,2012,33(7):84-87.
[20] 查振剛,臧學慧,姚平,等.全髖關節置換術后深靜脈血栓形成的臨床研究及危險因素分析[J].中華外科雜,2005,43(8):511-512.
High risk factors of deep vein thrombosis after artificial joint replacement in elderly patients and nursing countermeasures
JING Huiyun,SUN Haiyan,JIANG Yunfen
(DepartmentofOrthopedics,Wuxi101stHospital,Wuxi,Jiangsu,214000)
Objective To analyze the risk factors of deep venous thrombosis in elderly people after hip joint replacement and nursing countermeasures.Methods A total of 56 elderly patients with DVT after artificial joint replacement in our hospital were selected.And 60 patients without DVT were selected at the same time.Single factor analysis was used to analyze the independent influencing factors of deep vein thrombosis after TRK.At the same time,nursing experience of elderly patients was explored.Results Age,body mass index,blood coagulation function,blood coagulation function,blood loss,smoking history,history of diabetes,and anticoagulation care or not between the DVT group and no DVT group showed significant difference(P<0.05).Conclusion Age,body mass index,blood coagulation function,total hip replacement,blood loss,smoking history,diabetes history,and the prevention and nursing of the patients with DVT were the high risk factors of the patients.The patients need to strengthen preoperative,intraoperative and postoperative monitoring and actively carry out preventive anticoagulation in order to effectively prevent the emergence of DVT after TRK in elderly patients.
artificial joint replacement; deep vein thrombosis; high risk factors; nursing countermeasures
2016-11-20
江蘇省衛生廳科技項目(Z201417)
蔣云芬
R 473.6
A
1672-2353(2017)12-098-03
10.7619/jcmp.201712029

