早期腸內(nèi)營養(yǎng)應(yīng)用于神經(jīng)外科重癥患者臨床觀察*
王潤輝 , 苑玉存 ,王 芳 ,李 濱 ,檀巨寧 ,雷 學(xué)△
1.華北石油管理局總醫(yī)院神經(jīng)外科(任丘 062552),2.華北石油中醫(yī)醫(yī)院(任丘 062552)
早期腸內(nèi)營養(yǎng)應(yīng)用于神經(jīng)外科重癥患者臨床觀察*
王潤輝1, 苑玉存1,王 芳2,李 濱1,檀巨寧1,雷 學(xué)1△
1.華北石油管理局總醫(yī)院神經(jīng)外科(任丘 062552),2.華北石油中醫(yī)醫(yī)院(任丘 062552)
目的:對(duì)比神經(jīng)外科重癥患者早期腸內(nèi)營養(yǎng)和腸外營養(yǎng)的療效,探討早期腸內(nèi)營養(yǎng)應(yīng)用的最佳時(shí)機(jī)。方法:選擇神經(jīng)外科住院的重癥患者180例,隨機(jī)分為早期腸內(nèi)營養(yǎng)組和腸外營養(yǎng)組各90例,分別給予早期腸內(nèi)營養(yǎng)和腸外營養(yǎng),觀察兩組患者術(shù)后或入院后的第1、6、14、28天的氮平衡、血清總蛋白、血清白蛋白、GCS評(píng)分,并對(duì)比腹脹、腹瀉、消化道出血等并發(fā)癥發(fā)生情況;同時(shí)將早期腸內(nèi)營養(yǎng)組隨機(jī)分為A組、B組、C組三個(gè)亞組,每組30例,檢測三組經(jīng)治療后第28天血清生化指標(biāo)變化、并發(fā)癥發(fā)生情況以及GCS評(píng)分。結(jié)果:①治療后第1天、第6天,兩組在血生化指標(biāo)及GCS評(píng)分上比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),治療第14天,早期腸內(nèi)營養(yǎng)組血清總蛋白與血清白蛋白水平明顯高于腸外營養(yǎng)組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),第28天,早期腸內(nèi)營養(yǎng)組血清總蛋白、血清白蛋白、氮平衡及GCS評(píng)分均明顯高于腸外營養(yǎng)組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。②相比腸外營養(yǎng)組,早期腸內(nèi)營養(yǎng)組并發(fā)癥發(fā)生率低,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。③相比A組和C組,B組患者氮平衡、血清總蛋白、血清白蛋白水平及GCS評(píng)分均較高,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。④相比A組和C組,B組患者并發(fā)癥發(fā)生率均較低,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。結(jié)論:早期腸內(nèi)營養(yǎng)能更好的改善患者的營養(yǎng)指標(biāo),并發(fā)癥發(fā)生率低,是神經(jīng)外科重癥患者合理的營養(yǎng)支持方式,術(shù)后或入院后25~48h開始建立腸內(nèi)營養(yǎng)支持,或?yàn)槟c內(nèi)營養(yǎng)支持開始最佳時(shí)機(jī)。
神經(jīng)外科重癥患者多伴有意識(shí)障礙而不能自主進(jìn)食,發(fā)病后早期機(jī)體處于高代謝、高分解狀態(tài),機(jī)體消耗急劇增大,可出現(xiàn)明顯的應(yīng)激性高血糖及負(fù)氮平衡,大大影響患者預(yù)后,嚴(yán)重者可出現(xiàn)全身炎癥反應(yīng),增加病殘率和病死率[1-2]。早期合理的營養(yǎng)支持可增強(qiáng)患者疾病抵抗力,改善胃腸功能,降低并發(fā)癥,促進(jìn)神經(jīng)功能恢復(fù),保證其安全度過圍手術(shù)期,大量研究表明腸外營養(yǎng)與腸內(nèi)營養(yǎng)對(duì)重癥患者營養(yǎng)改善均有一定的療效,但兩種方案各有利弊,目前學(xué)者間意見并未統(tǒng)一。故本研究對(duì)比了早期腸內(nèi)營養(yǎng)和腸外營養(yǎng)的療效,并對(duì)早期腸內(nèi)營養(yǎng)最佳時(shí)機(jī)進(jìn)行了探討。
資料和方法
1 一般資料 選擇2015年2月至2016年8月我院神經(jīng)外科住院的重癥患者共180例,所有患者均符合:①發(fā)病后12h入院,格拉斯哥昏迷評(píng)分(GCS)≤8分,總住院時(shí)間≥14d;②入院前無重大軀體疾病,無糖尿病、甲狀腺疾病等其他影響代謝的基礎(chǔ)疾病;③不伴有上消化道出血及胃腸手術(shù)史。按照隨機(jī)數(shù)字表法分為腸內(nèi)營養(yǎng)組和腸外營養(yǎng)組各90例,其中,腸內(nèi)營養(yǎng)組男56例,女34例,年齡42~68歲,平均年齡(54.3±6.7)歲;病因:高血壓腦出血術(shù)后48例,交通事故傷24例,墜落傷10例,其他8例。腸外營養(yǎng)組男54例,女36例,年齡43~67歲,平均年齡(52.1±6.4)歲;病因:高血壓腦出血術(shù)后50例,交通事故傷20例,墜落傷12例,其他8例。兩組患者在性別、年齡、病因構(gòu)成比上差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。 同時(shí)將腸內(nèi)營養(yǎng)組患者按照隨機(jī)數(shù)字表法分為A、B、C三個(gè)亞組,每組30例,其中A組男18例,女12例,年齡43~68歲,平均(55.2±6.6)歲;病因:高血壓腦出血術(shù)后16例,交通事故傷8例,墜落傷3例,其他3例。B組男19例,女11例,年齡42~67歲,平均(54.7±6.9)歲;病因:高血壓腦出血術(shù)后17例,交通事故傷7例,墜落傷4例,其他2例。C組男19例,女11例,年齡42~68歲,平均(54.9±7.1)歲;病因:高血壓腦出血術(shù)后15例,交通事故傷9例,墜落傷3例,其他3例。三組患者在性別、年齡、病因構(gòu)成比上差異無統(tǒng)計(jì)學(xué)意義(P>0.05),見表1。
2 治療方法 采用Harris Benedict公式計(jì)算每位患者的基礎(chǔ)能量消耗,再根據(jù)患者的GCS評(píng)分、心率、術(shù)后時(shí)間等數(shù)據(jù)采用Clifton營養(yǎng)公式計(jì)算每天靜息能量消耗,最終根據(jù)患者的活動(dòng)狀態(tài)計(jì)算每日總能量消耗。早期腸內(nèi)營養(yǎng)組患者入院后留置鼻胃管,A、B、C三組分別于術(shù)后或入院后24h、25~48h、49~72h開始建立腸內(nèi)營養(yǎng)支持。腸內(nèi)營養(yǎng)混懸液為能全力(國藥準(zhǔn)字H20010284),每1000ml總熱量1000kCal,其中蛋白質(zhì)40g,碳水化合物123g,脂肪38.9g,分別占總能量的16%、49%、35%,第1、2天用量250ml,以20ml/h的速度輸注,觀察患者適應(yīng)情況,若無明顯不良反應(yīng),于第3天開始增加腸內(nèi)營養(yǎng)混懸液用量,并加快輸注速度,至第5天用量達(dá)到所需量(成人約1500ml/d),輸注速度達(dá)到80~100ml/h為宜。腸外營養(yǎng)組于術(shù)后或入院后48h開始行腸外營養(yǎng),結(jié)合每日總能量消耗值,按照靜息代謝消耗實(shí)際消耗值應(yīng)激指數(shù)的1.3倍供應(yīng)能量,能量來源包括葡萄糖、脂肪乳,糖脂能量比例為2∶1;以糖:胰島素為4∶1的比例加入常規(guī)胰島素,蛋白質(zhì)由復(fù)方氨基酸注射液供應(yīng),并按出入平衡供給水、電解質(zhì)、維生素及微量元素。
3 觀察指標(biāo) 術(shù)后或入院后的第1、6、14、28天,分別測定兩組患者氮平衡、血清總蛋白、血清白蛋白、GCS評(píng)分,并記錄患者腹脹、腹瀉、消化道出血等發(fā)生情況;并檢測早期腸內(nèi)營養(yǎng)組中A、B、C三組經(jīng)治療后第28天血清生化指標(biāo)變化、GCS評(píng)分及并發(fā)癥發(fā)生情況。
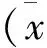
結(jié) 果
1 早期腸內(nèi)營養(yǎng)組與腸外營養(yǎng)組血生化指標(biāo)及GCS評(píng)分比較 治療后第1天、第6天,兩組在血生化指標(biāo)及GCS評(píng)分上比較,差異均無統(tǒng)計(jì)學(xué)意義(P均>0.05);在第14天,早期腸內(nèi)營養(yǎng)組血清總蛋白與血清白蛋白水平明顯高于腸外營養(yǎng)組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);第28天,早期腸內(nèi)營養(yǎng)組血清總蛋白、血清白蛋白、氮平衡值、GCS評(píng)分均明顯高于腸外營養(yǎng)組,差異均有統(tǒng)計(jì)學(xué)意義(P均<0.05),見表1。

表1 早期腸內(nèi)營養(yǎng)組與腸外營養(yǎng)組血生化指標(biāo)及GCS評(píng)分比較±s)
注:與腸外營養(yǎng)組比較,*P<0.05
2 早期腸內(nèi)營養(yǎng)組與腸外營養(yǎng)組并發(fā)癥發(fā)生情況比較 相比腸外營養(yǎng)組,早期腸內(nèi)營養(yǎng)組腹脹、腹瀉、消化道出血等并發(fā)癥發(fā)生率低,差異有統(tǒng)計(jì)學(xué)意義(χ2=4.12,P<0.05),見表2。
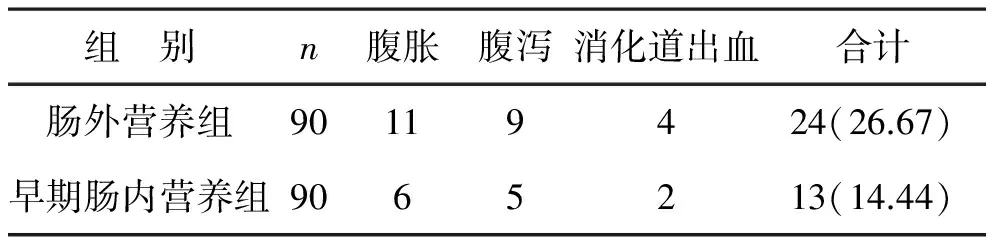
表2 早期腸內(nèi)營養(yǎng)組與腸外營養(yǎng)組并發(fā)癥發(fā)生情況[例(%)]
3 A、B、C三組血清生化指標(biāo)及GCS評(píng)分比較 兩兩比較結(jié)果顯示,B組患者相比A組和C組,氮平衡、血清總蛋白、血清白蛋白及GCS評(píng)分均較高,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),A組和C組之間各指標(biāo)比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),見表3。
4 A、B、C三組腹脹、腹瀉、消化道出血等并發(fā)癥發(fā)生情況比較 兩兩比較結(jié)果顯示,相比A組和C組,B組患者腹脹、腹瀉、消化道出血等并發(fā)癥發(fā)生率均較低,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);A組和C組比較,并發(fā)癥發(fā)生率無統(tǒng)計(jì)學(xué)差異(P>0.05),見表4。

表3 A、B、C三組血清生化指標(biāo)變化及GCS評(píng)分
注:與其他兩組比較,*P<0.05

表4 A、B、C三組并發(fā)癥發(fā)生情況比較[例(%)]
注:與其他兩組比較,*P<0.05
討 論
研究表明,重癥腦損傷患者在應(yīng)激狀態(tài)下可發(fā)生包括激素調(diào)節(jié)紊亂、異常腦功能代謝及全身炎癥反應(yīng)等一系列復(fù)雜的代謝改變,在此種高代謝條件下患者糖原分解、蛋白消耗及能量需求急劇增加,若營養(yǎng)補(bǔ)充不及時(shí),可逐步形成負(fù)氮平衡,進(jìn)展為低蛋白血癥,最終導(dǎo)致患者營養(yǎng)不良、免疫力低下,對(duì)病原菌抵抗力降低,嚴(yán)重可導(dǎo)致機(jī)體衰竭,影響病情轉(zhuǎn)歸,增加并發(fā)癥的發(fā)生率及臨床病死率[3]。
大量研究結(jié)果表明,若在創(chuàng)傷或術(shù)后早期(48h內(nèi))給予及時(shí)、充足的營養(yǎng)支持,不僅能有效改善機(jī)體代謝狀況,保證體內(nèi)蛋白維持相對(duì)正常水平,更有利于緩解負(fù)氮平衡,增強(qiáng)機(jī)體細(xì)胞免疫功能,提高對(duì)病原菌的抵抗力,進(jìn)而實(shí)現(xiàn)代謝反應(yīng)的轉(zhuǎn)變、預(yù)后的改善及感染發(fā)生率的降低[4-5]。臨床上營養(yǎng)治療途徑包括腸外營養(yǎng)及腸內(nèi)營養(yǎng)兩種,兩種營養(yǎng)支持方案均可補(bǔ)充機(jī)體能量及氮源,有利于糾正負(fù)氮平衡,促進(jìn)創(chuàng)傷修復(fù)及病情恢復(fù)。一般認(rèn)為,重癥腦損傷患者在傷后或術(shù)后的第4~7天為應(yīng)激期,此時(shí)機(jī)體已處于負(fù)氮平衡狀態(tài),由于缺乏外部營養(yǎng)供給,體內(nèi)能量消耗增多,蛋白質(zhì)分解速度加快,若僅以腸外營養(yǎng)作為支持,能量難以保證,且打破人體正常生理要求,常可致腸黏膜萎縮,且腸黏膜細(xì)胞絨毛高度降低,腸腔內(nèi)分泌型免疫物質(zhì)IgA數(shù)量減少;而給予腸內(nèi)營養(yǎng)則可維持內(nèi)臟血流的穩(wěn)定及胃黏膜的完整,有利于胃腸道吸收功能與排泄功能的恢復(fù),避免了胃腸道菌群結(jié)構(gòu)失調(diào)及胃腸功能的衰竭[6]。另有研究認(rèn)為,通過腸內(nèi)營養(yǎng),還可以保證血清谷氨酰胺水平維持在相對(duì)穩(wěn)定水平,該物質(zhì)為促進(jìn)腸黏膜再生及為腸黏膜細(xì)胞提供能量發(fā)揮著重要作用[7-9]。鑒于此,近年來在各類創(chuàng)傷及危重癥患者中應(yīng)用腸內(nèi)營養(yǎng)支持越來越普及,該營養(yǎng)支持方案也已應(yīng)用于神經(jīng)外科重癥患者的臨床治療中。
本研究資料顯示在治療開始的第1天和第6天,早期腸內(nèi)營養(yǎng)組和腸外營養(yǎng)組各項(xiàng)生化指標(biāo)及GCS評(píng)分并無統(tǒng)計(jì)學(xué)差異,但在治療第14天開始,早期腸內(nèi)營養(yǎng)組患者血清總蛋白、血清白蛋白開始改善,第28天,各生化指標(biāo)及GCS評(píng)分改善均優(yōu)于腸外營養(yǎng)組,表明該營養(yǎng)支持方法在改善患者營養(yǎng)狀況方面相比腸外營養(yǎng)具有較好的效果,尤其遠(yuǎn)期預(yù)后為佳,同時(shí)本組資料中早期腸內(nèi)營養(yǎng)組患者并發(fā)癥發(fā)生率為14.44%,相比腸外營養(yǎng)組26.67%明顯較低,表明早期腸內(nèi)營養(yǎng)可以顯著提高神經(jīng)外科重癥患者的營養(yǎng)狀況及胃腸功能,并明顯改善血生化指標(biāo),降低并發(fā)癥的發(fā)生,有利于病情的恢復(fù)及預(yù)后的改善。既往研究認(rèn)為,相比腸外營養(yǎng),早期腸內(nèi)營養(yǎng)支持對(duì)糾正機(jī)體代謝,維持組織器官的結(jié)構(gòu)與功能的穩(wěn)定,減輕繼發(fā)性功能損傷有積極作用,通過早期腸內(nèi)營養(yǎng)支持亦可提高患者的生存質(zhì)量,降低患者的傷殘率與病死率,減輕家庭及社會(huì)負(fù)擔(dān)[10-12],與本研究結(jié)果基本一致。
為進(jìn)一步探究早期腸內(nèi)營養(yǎng)應(yīng)用的最佳時(shí)機(jī),本研究對(duì)早期腸內(nèi)營養(yǎng)組患者按照開始建立腸內(nèi)營養(yǎng)支持的時(shí)間不同分為A、B、C三個(gè)亞組進(jìn)行了分別比較,結(jié)果表明,B組患者相比A組和C組,氮平衡、血清總蛋白、血清白蛋白及GCS評(píng)分均較高,并發(fā)癥發(fā)生率均較低,差異有統(tǒng)計(jì)學(xué)意義,表明術(shù)后或入院后25~48h給予腸內(nèi)營養(yǎng)能夠顯著提高患者的營養(yǎng)狀況及胃腸功能,明顯改善血生化指標(biāo),降低并發(fā)癥的發(fā)生。有研究者認(rèn)為早期腸內(nèi)營養(yǎng)之所以能改善重癥患者預(yù)后,究其原因可能為腸內(nèi)營養(yǎng)方案適應(yīng)人體生理結(jié)構(gòu),適當(dāng)?shù)哪c內(nèi)營養(yǎng)保證了胃腸道黏膜結(jié)構(gòu)與功能的完整,有效降低腸道毒素的吸收,避免腸道細(xì)菌同內(nèi)毒素的移位,降低感染與多器官功能衰竭綜合征的發(fā)生,同時(shí)患者胃腸道胃腸激素及免疫球蛋白得到有效刺激,降低了體內(nèi)蛋白質(zhì)的丟失,在滿足機(jī)體高代謝下的能量需求的同時(shí),提高了患者的免疫力[13-16]。本研究表明,術(shù)后或入院后25~48h給予腸內(nèi)營養(yǎng)支持時(shí)機(jī)最佳,此時(shí)患者胃腸道胃腸激素及免疫球蛋白能得到更為有效的刺激,有助于維持胃腸結(jié)構(gòu)及功能完整性及穩(wěn)定性,也有利于患者病情改善及遠(yuǎn)期預(yù)后。
綜上所述,早期腸內(nèi)營養(yǎng)能更好的改善患者的營養(yǎng)指標(biāo),其并發(fā)癥發(fā)生率低,遠(yuǎn)期預(yù)后良好,是神經(jīng)外科重癥患者合理的營養(yǎng)支持方式,另外,恰當(dāng)?shù)臅r(shí)機(jī)給予腸內(nèi)營養(yǎng)支持,能達(dá)到更好的治療效果,術(shù)后或入院后25~48h或?yàn)槟c內(nèi)營養(yǎng)支持開始的最佳時(shí)機(jī)。
[1] 鄧功建, 冉婭婭. 腦外科重癥病人腸內(nèi)營養(yǎng)相關(guān)并發(fā)癥分析[J]. 世界中醫(yī)藥, 2015,(A1):56-56.
[2] 魏春勇, 鄭麗華, 高 飛,等. 早期腸內(nèi)營養(yǎng)對(duì)重癥顱腦損傷患者炎癥反應(yīng)的影響[J]. 現(xiàn)代消化及介入診療, 2015, 20(1):19-21.
[3] 鄧燕芬, 謝菊生, 楊 杰. 早期腸內(nèi)營養(yǎng)支持治療在重癥腦卒中患者中的應(yīng)用[J]. 卒中與神經(jīng)疾病, 2015, 22(3):192-192.
[4] Zhonghua HE. Neurosurgery. early implementation of enteral nutrition support in patients with severe brain injury[J]. China Continuing Medical Education, 2016,8(12):109-110.
[5] 吳 劍. 重癥顱腦損傷病人對(duì)不同蛋白質(zhì)含量腸內(nèi)營養(yǎng)支持反應(yīng)的研究[J]. 腸外與腸內(nèi)營養(yǎng), 2014, 21(6):377-378.
[6] Jun-Fang MA, Quan-Jun LV, Neurosurgery DO. Investigation analysis of nutrition support and nursing status in critically ill patients in department of neurosurgery of our hospital[J].China Modern Medicine, 2014,21(25):162-164.
[7] 葛立峰, 段虎斌, 孫建林,等. 不同腸內(nèi)營養(yǎng)對(duì)重型顱腦損傷患者營養(yǎng)狀況的影響[J]. 中西醫(yī)結(jié)合心腦血管病雜志, 2014,(9):1095-1096.
[8] 陳中俊, 劉文廣, 左建東. 早期腸內(nèi)營養(yǎng)支持在重型顱腦損傷患者的應(yīng)用[J]. 江蘇醫(yī)藥, 2016, 42:482-483.
[9] 李學(xué)龍, 宋新娜, 張 立,等. 谷氨酰胺腸內(nèi)營養(yǎng)與普通腸內(nèi)營養(yǎng)對(duì)顱腦損傷患者的營養(yǎng)效果比較[J]. 中華臨床營養(yǎng)雜志, 2014, 22(4):249-250.
[10] 劉文廣, 管 偉, 左建東,等. 重型顱腦損傷昏迷患者的超早期營養(yǎng)支持治療[J]. 中國臨床神經(jīng)外科雜志, 2015,20(1):48-50.
[11] Xiang BH, Hospital XC. Enteral nutrition support on postoperative function of department of neurosurgery[J]. Guide ofChina Medicine, 2014,22(6):334-337.
[12] Liu XF, Zhou ZW, Zhang JN,etal. Effect of sequential enteral nutrition on nutritional status and prognosis in patients with hypertensive intraventricular hemorrhage[J]. World Chinese Journal of Digestology, 2014, 22(17):2493-2497.
[13] 殷振江, 王 力. 早期腸內(nèi)營養(yǎng)對(duì)重癥腦血管病患者營養(yǎng)狀況、免疫功能及預(yù)后的影響分析[J]. 國際神經(jīng)病學(xué)神經(jīng)外科學(xué)雜志, 2015,42(5):436-438.
[14] 駱蘇丹, 方碧蘭, 庾莉萍,等. 神經(jīng)外科顱腦損傷患者應(yīng)用兩種營養(yǎng)支持方法的療效比較[J]. 中國醫(yī)藥導(dǎo)報(bào), 2015,12(10):82-85.
[15] Sang HC, Liu YE. Early enteral nutrition in combination with medicinal food to prevent cerebral apoplexy patients with clinical effect of treatment of stress ulcer bleeding and safety evaluation[J]. Journal of Chengdu University of Traditional Chinese Medicine, 2016,21(16):123-125.
[16] 陳德宏. 超早期腸內(nèi)營養(yǎng)支持在重型顱腦損傷患者中的應(yīng)用價(jià)值[J]. 九江學(xué)院學(xué)報(bào):自然科學(xué)版, 2014, 29(3):85-86.
(收稿:2016-09-26)
*中國石油天然氣股份有限公司華北油田分公司科技項(xiàng)目(2016-HB-B0504)
腸道營養(yǎng) 神經(jīng)外科手術(shù) 早期醫(yī)學(xué)干預(yù)
R651
A
10.3969/j.issn.1000-7377.2017.07.033
△通訊作者

