顯微外科手術治療50例急性期顱內動脈瘤的療效分析
熊海洋

摘 要 目的:對顯微外科手術治療急性期顱內動脈瘤的療效進行探討分析。方法:選取采用顯微外科手術治療的顱內動脈瘤患者50例隨訪12個月,對手術時間、術中出血量、手術效果及術后并發癥情況進行記錄分析。結果:隨訪12個月,2例死亡,死亡率為4%;所有患者均手術成功,平均手術時間(61.1±17.6)min,平均術中出血量(45.1±16.8)ml。術后6個月預后良好率顯著優于術后3個月,術后12個月預后良好率顯著優于術后6個月。術后1例患者出現肺部感染,1例患者出現遲發性缺血性障礙。結論:急性期顱內動脈瘤患者采用顯微外科手術法進行治療,具有預后好、死亡率低、無嚴重并發癥等優點。
關鍵詞 顱內動脈瘤 急性期 顯微外科手術
中圖分類號:R651.12 文獻標識碼:B 文章編號:1006-1533(2017)13-0040-02
Clinical effect of microsurgery in the treatment of 50 cases of acute intracranial aneurysm
XIONG Haiyang
(Department of Neurosurgery, Xinyang Central Hospital, Xinyang 464000, China)
ABSTRACT Objective: To investigate the effect of microsurgery on intracranial aneurysms at acute stage. Methods: Fifty patients with intracranial aneurysms treated with microsurgery were selected and followed up for 12 months. The operation time, the bleeding volume, the efficacy of operation and postoperative complications were analyzed. Results: After 12 months of follow-up, there were 2 patients died with 4% mortality. All patients were successfully operated and the average operation time was (61.1±17.6) min, and the average intraoperative bleeding volume was (45.1±16.8) ml. The rate of good prognosis was higher at 6 months after operation than 3 months after operation and 12 months after operation than the 6 months after operation. There were one patient occurred postoperative pulmonary infection and another one the delayed ischemic disorder. Conclusion: Microsurgical treatment of intracranial aneurysms at acute stage possesses such advantages as good prognosis, low mortality and no serious complications.
KEY WORDS intracranial aneurysm; acute phase; microscopic surgical treatment
顱內動脈瘤主要指發生于顱內動脈管壁上的異常膨出,其主要臨床癥狀為意識障礙、劇烈頭痛、可能伴有神經功能障礙。近年來隨著影像學、顯微神經外科技術的飛速發展,大大降低了顱內動脈瘤手術的風險,提高了患者預后。本研究就我院采用顯微外科手術治療急性期顱內動脈瘤的結果及經驗總結進行匯報。裂3 d之內為急性期)。所有患者均經過頭顱計算機斷層掃描(computed tomography, CT)、磁共振成像(magnetic resonance imaging, MRI)及數字減影血管造影(digital subtraction angiography, DSA)檢查確診為動脈瘤[1]。主要臨床癥狀:突發劇烈的頭痛、頸項強直、嘔吐、意識精神及視力障礙、動眼神經麻痹,少數患者伴有昏迷情況發生。所有患者均能配合完成手術,排除非動脈瘤患者、合并其他臟器嚴重功能障礙者、其他惡性腫瘤患者及有手術禁忌證者。其中男23例,女27例;年齡28~78歲,平均年齡(58.9±6.7)歲。其中前交通動脈瘤13例,后交通動脈瘤8例,大腦前動脈瘤9例,大腦中動脈瘤11例,大腦后脈動脈瘤5例,基底動脈分叉部動脈瘤2例,小腦上動脈瘤2例。腫瘤大小:22枚<0.5 cm,19枚0.6~1.5 cm,8枚1.6~2.5 cm,1枚>2.5 cm。入院時患者Hunt-Hess分級[2]:27例Ⅰ級,9例Ⅱ級,7例Ⅲ級,5例Ⅳ級,2例Ⅴ級。
1.2 手術治療
患者均采用氣管插管靜吸復合麻醉,術中給予鈣拮抗劑防治腦血管痙攣(尼莫同,持續靜脈滴注),按照患者顱內壓具體情況給予適量甘露醇及速尿脫水降顱壓,利于術中操作。手術中具體手術入路方式依據動脈瘤具體部位而定。
在本研究中患者進行改進Yasargil入路或額顳入路。在顯微鏡直視下,開放相應腦池,將同側頸內動脈充分暴露,解剖出載瘤動脈,對載瘤動脈進行暫時阻斷。在腦池內解剖動脈瘤頸部,準確識別動脈瘤與周圍組織的結構關系,盡量避免觸及動脈瘤底部。顯微鏡下對載瘤動脈與動脈瘤的交界線進行準確判斷,將瘤頸解剖至可安放動脈瘤夾的程度,選擇合適的動脈瘤夾閉瘤蒂。動脈瘤夾閉后采用小注射器穿刺瘤體抽吸血液。值得注意的是,如患者瘤體較大需行分離切除,雙極電凝封閉切口邊緣。然后在神經內鏡輔助下檢查動脈瘤夾閉是否完全及對周圍神經血管有無壓迫。
1.3 觀察指標
所有患者均隨訪12個月以上,對手術時間、術中出血量、手術效果及術后并發癥情況進行記錄分析。
1.4 療效評價標準
患者預后采用日常生活能力格拉斯哥(Glasgow Outcome Scale, GOS)評分體系進行評價[3],共分為5個等級:Ⅰ級:死亡;Ⅱ級:植物生存僅有最小反應;Ⅲ級:重殘;Ⅳ級:中殘生活可自理;Ⅴ級:恢復良好,可進行正常生活,但仍存在輕度缺陷。Ⅰ~Ⅳ級為預后不良,Ⅴ級為預后良好。
1.5 統計學方法
2 結果
2.1 患者隨訪結局
隨訪12個月,本研究50例患者中共2例死亡,死亡率為4%;死亡患者中1例為前交通動脈瘤,動脈瘤直徑為23 mm,Hunt-Hess分級為V級,1例為基底動脈瘤,動脈瘤直徑為16 mm,Hunt-Hess分級為IV級。
2.2 患者手術情況及預后結果
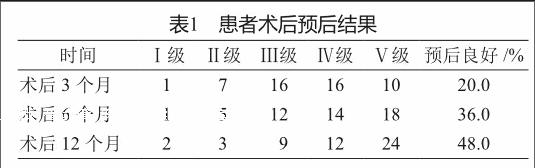
所有患者均手術成功,平均手術時間(61.1±17.6)min,平均術中出血量(45.1±16.8)ml。50例患者均隨訪12個月以上,術后6個月預后良好率顯著優于術后3個月(χ2=3.933 9,P<0.05),術后12個月預后良好率顯著優于術后6個月(χ2=3.289 4,P<0.05,表1)。
2.3 患者并發癥發生情況
術后1例患者出現肺部感染,進行抗炎癥化痰處理后好轉;1例出現遲發性缺血性障礙,給予加大尼莫同泵入速度,改善腦部微循環處理后,癥狀顯著好轉。
3 討論
顯微手術已經成為治療顱內動脈瘤的重要、有效的方法,術前的準確診斷、手術時機的選擇、手術方式的合理選擇及術后合理有效的防治并發癥均是提高手術成功率的重要因素。本研究結果顯示,急性期顱內動脈瘤患者采用顯微外科手術法進行治療,具有預后好,死亡率低,無嚴重并發癥等優點,但今后需對大樣本數據進行統計分析,行前瞻性研究,以指導臨床治療,提高患者預后及生活質量。
參考文獻
[1] 趙繼宗, 李京生, 王碩, 等. 顱內動脈瘤1041例顯微手術治療臨床研究[J]. 中華醫學雜志, 2003, 83(1): 6-8.
[2] Kapapa T, Tjahjadi M, K?nig R, et al. Which clinical variable influences health-related quality of life the most after spontaneous subarachnoid hemorrhage? Hunt and Hess scale, Fisherscore, World Federation of Neurosurgeons score, Brussels coma score, and Glasgow coma score compared[J]. World Neurosurg, 2013, 80(6): 853-858.
[3] Sharma M, Brown B, Madhugiri V, et al. Unruptured intracranial aneurysms: comparison of perioperative complications, discharge disposition, outcome and effect of calcification, between clipping and coiling: a single institution experience[J]. Neurol India, 2013, 61(3): 270-276.

