多系統萎縮患者早餐后血壓及心功能變化
呂亞峰,王煥霞,秦巧云
河南省人民醫院心肺功能科 鄭州 450008
多系統萎縮患者早餐后血壓及心功能變化
呂亞峰△,王煥霞,秦巧云
河南省人民醫院心肺功能科 鄭州 450008
△女,1960年4月生,本科,副主任技師,研究方向:心電技術分析,E-mail:lvyf60@126.com
多系統萎縮;血壓;心功能
多系統萎縮(multiple system atrophy, MSA)是一種散發的、成年發病的神經系統退行性疾病,其特征性病理改變為紋狀體和橄欖體腦橋小腦神經元胞質內突觸核蛋白變性,主要臨床表現包括自主神經功能不全、帕金森樣癥狀、小腦性共濟失調和錐體束征。既往研究[1]表明,帕金森病、糖尿病合并自主神經病變及自主神經功能不全患者容易出現餐后血壓下降,這種現象被稱為餐后低血壓(postprandial hypotension,PPH)。PPH可以導致頭暈、惡心、暈厥和腦梗死,誘發急性心腦血管疾病、摔傷等,風險很大。MSA患者是否也存在PPH國內還未見報道。作者現對MSA患者早餐后血壓及心功能變化情況分析報道如下。
1 臨床資料
1.1 一般資料 收集2013年7月到2015年1月在河南省人民醫院確診的MSA患者22例,男12例,女10例,年齡65~79歲;均符合MSA診斷標準[2],且排除帕金森病及由血管病、藥物等其他因素引起的帕金森綜合征;餐后2 h內收縮壓比餐前下降20 mmHg(1 mmHg=0.133 kPa)以上,或餐前收縮壓不低于100 mmHg而餐后低于90 mmHg,或雖血壓下降值達不到上述標準, 但進餐后出現意識障礙、頭暈、胸悶、胸痛癥狀[3]。選取同期在該院體檢的既往體健、無疾病史、無煙酒不良嗜好、無藥物服用史的正常老年人20例為對照,男11例,女9例,年齡65~79歲。所有入選者均對研究知情同意,并排除心肌病、心臟瓣膜病及左心室流出道梗阻病變。
1.2 檢查方法 流質早餐由營養科統一搭配[4],所有受檢者早上7:00開始早餐,15 min內進食完。在早餐前及餐后第30、60、90 min用立式汞柱血壓計測靜息坐位血壓,記錄收縮壓、舒張壓、平均動脈壓,測量心率;行心臟彩超檢查,計算左心室射血分數(LVEF)和左心室舒張末期容積指數(LVEDVI)。
1.3 統計學處理 采用SPSS 11.0進行數據分析。兩組間各指標的比較采用重復測量數據的方差分析,檢驗水準α=0.05。
1.4 結果 兩組各時間點血壓、心率、LVEF和LVEDVI測定結果見表1。從表1可以看出,MSA組患者餐后SBP、DBP及MABP較餐前明顯下降,HR較餐前上升,LVEF無明顯變化,LVEDVI較餐前下降(P<0.05)。正常老年人上述指標早餐前后變化不顯著。
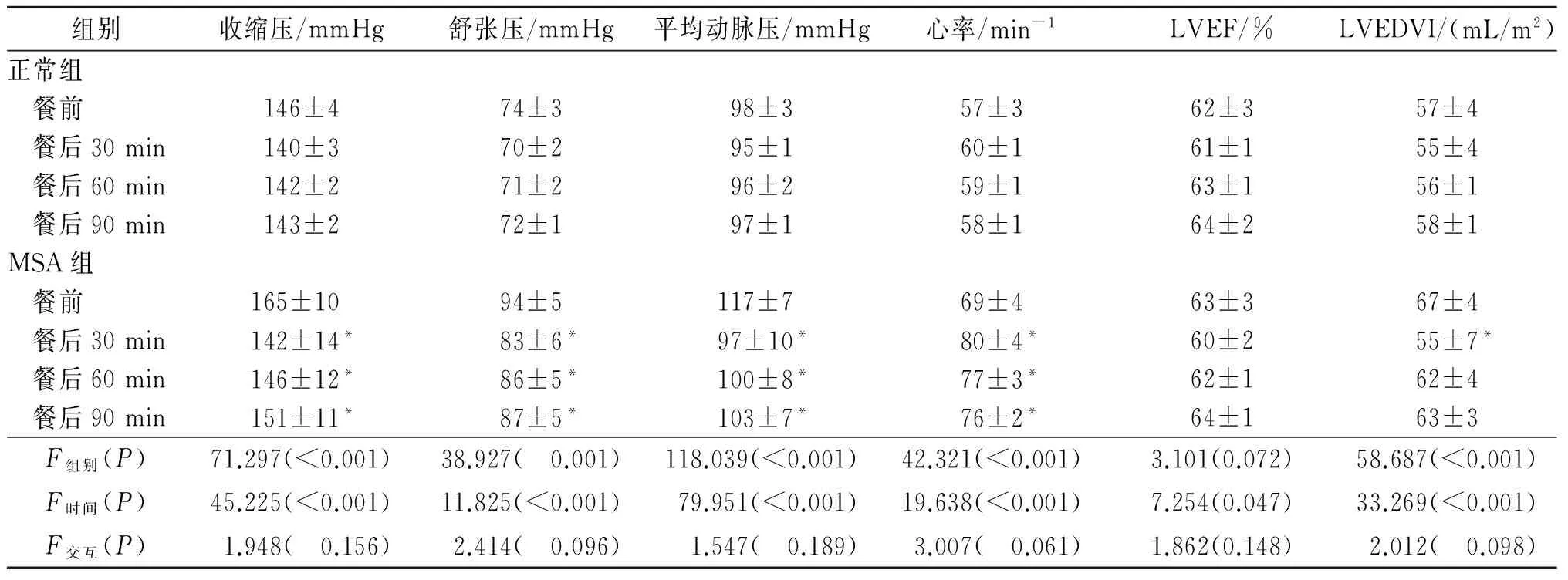
表1 兩組餐前基礎指標及各時間點血壓、心率、EF和LVEDVI變化比較
2 討論
PPH是一種老年人常見而未引起重視的疾病。既往研究[5]顯示高齡老人、高血壓患者、帕金森患者及自主神經功能不全患者易出現PPH,嚴重者可誘發暈厥、冠狀動脈和腦血管缺血癥狀,潛在危險極大,但MSA患者是否存在PPH國內未見報道。該研究發現MSA患者餐后不同時間點收縮壓、舒張壓與平均動脈壓均較餐前下降,在餐后30 min降幅最大,且下降較正常老年人明顯,提示MSA患者易發生PPH。
PPH發病機制尚不清楚,推測可能與MSA患者自主神經調節能力受損有關。正常人進食時交感神經興奮,心率增快,心臟收縮力增強,同時周圍血管阻力增大以增加回心血量,使心臟輸出量增加,上述血流動力學變化促使外周血流重新分布從而保持血壓穩定。而MSA患者存在明確的自主神經功能不全,交感神經興奮性減弱,心臟收縮力下降,周圍血管收縮受損可導致餐后外周血管阻力和LVEDVI下降,不能代償因餐后內臟血流增加而引起的血壓降低,正常血壓難以維持,易發生 PPH。另有研究[6]通過觀察餐后低血壓患者深呼吸或做Valsalva動作時心電圖的高頻和低頻功率變化,發現其副交感神經對心臟的調節能力也有減弱。
另外,有國外學者推測PPH可能與餐后胃腸道激素分泌異常有關,進食可促進胰島素或胃腸道激素增加,引起內臟血管擴張,大量血液聚集于內臟器官,使回心血量相應減少。Fukushima等[7]在餐前和餐后分別測量24例MSA患者的靜脈血糖、胰島素、去甲腎上腺素、神經降壓肽、胰高血糖素樣肽1(GLP-1)、GLP-2水平,以了解胃腸道血管活性肽在PPH發病中的作用。結果發現,合并PPH者GLP-1分泌水平更高,但餐后靜脈血糖、胰島素、去甲腎上腺素、神經降壓肽或GLP-2分泌水平無明顯差異;阿卡波糖可明顯減弱餐后低血壓并減低GLP-2分泌水平,而餐后GLP-2分泌減少可改善PPH。上述結果顯示PPH的嚴重程度和胃腸道血管活性肽分泌水平有關,并提示阿卡波糖可預防PPH。也有學者[8]報道血管活性腸肽和組氨酸、亮氨酸可引起心率明顯改變,此種變化可被組氨酸受體拮抗劑抑制,且不依賴壓力感受器作用,因此心率增快可能與進餐時神經肽分泌有關。最近研究[9]發現餐前預防性使用生長抑素或奧曲肽可預防餐后血壓下降,這提示胃腸道激素可能參與了PPH病理過程。另有學者[10]餐前使用腺苷受體拮抗劑咖啡因降低腺苷(可誘導內臟血管擴張)水平,可明顯減少餐后低血壓發生。
綜上所述,MSA患者易出現早餐后低血壓及心功能的變化,臨床治療中要加以重視。
[1]UMEHARA T,TOYODA C,OKA H.Postprandial hypotension in de novo Parkinson's disease:a comparison with orthostatic hypotension[J].Parkinsonism Relat Disord,2014,20(6):573
[2]ASI YT,LING H,AHMED Z,et al.Neuropathological features of multiple system atrophy with cognitive impairment[J].Mov Disord,2014,29(7): 884
[3]VAN ORSHOVEN NP,JANSEN PA,OUDEJANS I,et al.Postprandial hypotension in clinical geriatric patients and healthy elderly:prevalence related to patient selection and diagnostic criteria[J].J Aging Res,2010,2010:243752a
[4]HOLLEKIM-STRAND SM,MALMO V,FOLLESTAD TA,et al.Fast food increases postprandial cardiac workload in type 2 diabetes Independent of pre-exercise:a pilot study[J].Nutr J,2015,14:79
[5]KAUFMANN H,FREEMAN R,BIAGGIONI I,et al.Droxidopa for neurogenic orthostatic hypotension: a randomized, placebo-controlled, phase 3 trial[J].Neurology,2014,83(4):328
[6]YALCIN A,ATMIS V,CENGIZ OK,et al.Evaluation of cardiac autonomic functions in older parkinson′s disease patients:a cross-sectional study[J].Aging And Disease,2016,7(1):28
[7]FUKUSHIMA T,ASAHINA M,FUJINUMA YA,et al.Role of intestinal peptides and the autonomic nervous system in postprandial hypotension in patients with multiple system atrophy[J].Journal of Neurolgy,2013,260(2):475
[8]GENTILCORE D,VISVANATHAN R,RUSSO A,et al.Role of nitric oxide mechanisms in gastric emptying of,and the blood pressure and glycemic responses to,oral glucose in healthy older subjects[J].Am J Physiol Gastrointest Liver Physiol,2005,288(6):G1227
[9]HOELDTKE RD,BRYNER KD,HOELDTKE ME.Treatment of autonomic neuropathy, postural tachycardia and orthostatic syncope with octreotide LAR[J].Clin Auton Res,2007,17(6):334
[10]ARNOLD AC,RAMIREZ CE,CHOI L,et al.Combination ergota mine and caffeine improves seated blood pressure and presyncopal symptoms in autonomic failure[J].Frontiers in Physiolgy,2014,5(5):270
(2016-09-06收稿 責任編輯王 曼)
10.13705/j.issn.1671-6825.2017.04.035