急癥剖宮產與擇期剖宮產臨床對比分析
石 進
(泗洪縣人民醫院婦產科,江蘇 宿遷 223900)
?論 著?
急癥剖宮產與擇期剖宮產臨床對比分析
石 進
(泗洪縣人民醫院婦產科,江蘇 宿遷 223900)
目的 比較急癥剖宮產與擇期剖宮產的臨床特征及妊娠結局。方法 選取我院2015年1月~2017年1月收治的急癥剖宮產孕婦70例,選取同期于我院妊娠的擇期剖宮產孕婦70例,兩組均采用一樣的剖宮產術,比較兩組剖宮產情況及產婦、新生兒結局等。結果 擇期組剖宮產指征主要為瘢痕子宮、盆骨狹窄、臀位、胎兒宮內窘迫等,急癥組主要指征為宮縮乏力、活躍期停滯、胎兒宮內窘迫及頭盆不對稱等;擇期組出血量明顯少于急癥組,手術時間及術后排氣時間明顯短于急癥組,比較差異明顯,差異有統計學意義(P<0.05);擇期組產婦并發癥發生率為25.7%,明顯高于急癥組10.0%,比較差異明顯,差異有統計學意義(P<0.05);擇期組新生兒不良結局發生率為5.7%,低于急癥組17.1%,比較差異明顯,差異有統計學意義(P<0.05)。結論 相較于擇期剖宮產,急癥剖宮產風險更大,因此臨床一定要嚴格把握剖宮產指征與手術時機。
急癥剖宮產;擇期剖宮產;妊娠結局
以往臨床將剖宮產作為處理難產孕婦的主要手段,可有效降低新生兒及產婦死亡率,但近年來我國醫療水平不斷發展進步,剖宮產技術得以提升,安全性也得以增強,再加之手術經驗不斷積累,使得剖宮產率逐年提升,據統計剖宮產維持水平為40%~60%,與WHO(世界衛生組織)建議的15%明顯要高[1-2],且呈現出替代自然分娩的趨勢,因此臨床予以高度重視。剖宮產手術可將難產率降低,為產婦及胎兒生命健康提供保證,但按照分娩發動、手術開始、破膜關系有擇期剖宮產與急癥剖宮產之分,區別在于前者指征在分娩前出現,而后者在破膜或分娩發動后[3]。急癥剖宮產產婦病情嚴重且危急,安全隱患較大,風險較高,因此需予以高度關注。本文現選取140例剖宮產產婦,比較急癥與擇期剖宮產的特征及妊娠結局。
1 資料與方法
1.1 一般資料
選取我院2015年1月~2017年1月收治的急癥剖宮產孕婦70例,年齡21~38歲,平均(28.5±5.7)歲,其中初產婦53例,經產婦17例。選取同期于我院妊娠的擇期剖宮產孕婦70例,年齡20~39歲,平均(29.4±6.3)歲,其中初產婦55例,經產婦15例。兩組患者基線資料比較無顯著性差異,差異無統計學意義(P>0.05),具有均衡性。兩組產婦均符合剖宮產指征,且簽署知情同意書,無嚴重合并癥。
1.2 手術方法
兩組剖宮產術式一致,均為腹膜內子宮下段剖宮產術。兩組麻醉方式均為硬膜外麻醉,產婦仰臥,常規消毒腹部皮膚后鋪巾,作下腹部橫切口,于恥骨聯合上2~3指處,長度約為14 cm,而后將產婦腹部皮下組織、皮膚等依次切除,橫行切開產婦腹外斜肌、腹直肌鞘膜后行鈍性分離,使其一致于皮膚處切口。分離產婦腹直肌,于腹膜下撕開小口,延長腹膜切口,使其等長于外切口,暴露子宮下段后子宮切口位置為解剖學上距離內口下方約2~3 cm處,適宜部位為胎兒耳廓處。將子宮腹膜切開后折返,下推膀胱,橫行將子宮下段肌層切開約2~3 cm,避免從羊膜處透過,將切口鈍性撕大或弧形剪開擴大至10~12 cm,行人工破膜處理,吸凈羊水后將胎兒取出,胎盤自剝后探查并清理宮腔,可吸收線將子宮切口肌層縫合,而后再將漿膜層連續縫合。
1.3 觀察指標
記錄兩組剖宮產指征,并記錄手術時間、出血量及術后排氣時間。同時記錄兩組術后產婦及新生兒并發癥與不良反應,判定標準如下:①切口感染:術后10d切口局部熱痛且紅腫,有分泌物出現,表現出急性感染癥狀;②發熱:術后24h~術后7d體溫檢查(不連續)顯示體溫≥38℃;③產后出血:產后24h出血量在200 mL以上;④宮腔感染:術后子宮出現宮體壓痛、臭味及惡露等復舊不良癥狀;⑤壓力性尿失禁(SUI):開展尿墊試驗并觀察臨床情況,超聲對殘余尿量予以檢測,將充溢性尿失禁患者排除。⑥新生兒窒息:開展新生兒1 minApgar評分不超過7分。同時觀察新生兒有無顱內出血、肺炎等癥狀[4]。
1.4 統計學方法
采用SPSS 20.0統計學軟件對數據進行分析,計數資料以例數(n)、百分數(%)表示,采用x2檢驗;計量資料以“±s”表示,采用t檢驗;以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組剖宮產指征比較(見表1)
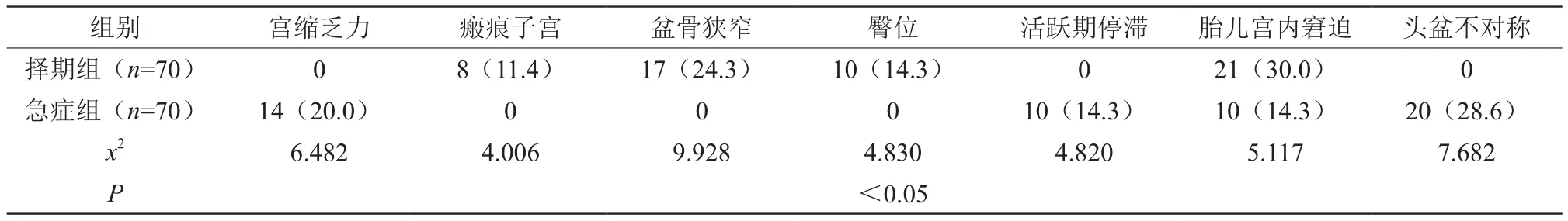
表1 兩組剖宮產指征比較 [n(%)]
2.2 兩組手術情況比較(見表2)
表2 兩組手術情況比較(±s)
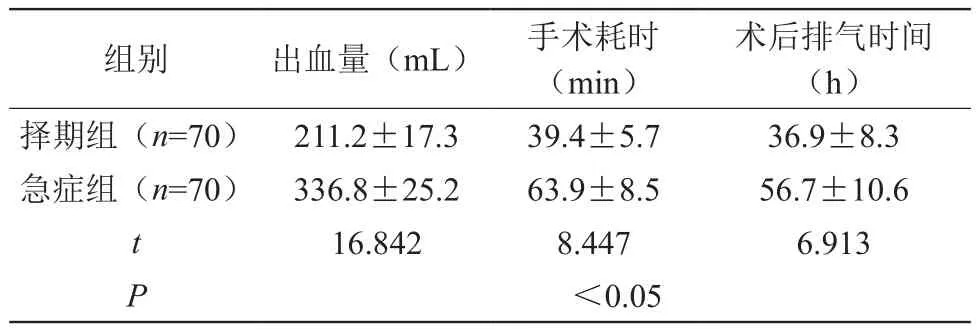
表2 兩組手術情況比較(±s)
組別 出血量(mL) 手術耗時(min)術后排氣時間(h)擇期組(n=70) 211.2±17.3 39.4±5.7 36.9±8.3急癥組(n=70) 336.8±25.2 63.9±8.5 56.7±10.6 t 16.842 8.447 6.913 P<0.05
2.3 兩組產婦并發癥發生率比較(見表3)

表3 兩組產婦并發癥發生率比較 [n(%)]
2.4 兩組新生兒不良結局發生率比較(見表4)

表4 兩組新生兒不良結局發生率比較 [n(%)]
3 討 論
近年來婦產科技術水平不斷提升,剖宮產患者數量也越來越多。該術式為產科常見分娩術式,其目的在于避免陰道分娩對新生兒及產婦造成傷害,但WHO明確剖宮產率需在15%以下。近年來我國剖宮產率也逐年提升,成為產婦主要分娩方式。分娩期間影響因素較多,如胎兒宮內窘迫、頭盆不對稱、宮縮乏力等,此為剖宮產術指征,開展剖宮產術具有合理性,可將產婦分娩時感染率降低,減少各類風險與隱患,同時將胎兒存活率明顯提升,對于難產產婦采用急癥剖宮產十分必要。但部分產婦選擇剖宮產的原因在于畏懼分娩疼痛,因此臨床需大力宣教自然分娩的好處,提升陰道分娩率。
剖宮產有擇期剖宮產與急癥剖宮產之分,研究稱急癥剖宮產可在一定程度上減少產后并發癥,并對產婦預后予以改善,進而提升其生活質量[5-7]。擇期剖宮產與急癥剖宮產操作術式基本一致,但急癥剖宮產術患者表現更加危急,且產婦心理負擔大,負性情緒明顯。醫療技術的進步使得剖宮產步驟逐漸簡化,輸血、抗感染及麻醉技術水平也明顯提升,相應縮短手術時間,將剖宮產安全性明顯提升,且適當放寬其適應證。但剖宮產作為分娩方式的一種并非絕對安全,研究稱急癥剖宮產相較于擇期剖宮產風險更大[5]。本組結果表明擇期組產婦并發癥發生率為25.7%,明顯高于急癥組10.0%,比較差異明顯,差異有統計學意義(P<0.05);擇期組新生兒不良結局發生率為5.7%,低于急癥組17.1%,比較差異明顯,差異有統計學意義(P<0.05),證實該結論,由此可知急癥剖宮產會導致新生兒與產婦并發癥發生風險增加。
本組還分析了急癥剖宮產與擇期剖宮產的指征,其中擇期組剖宮產指征主要為瘢痕子宮、盆骨狹窄、臀位、胎兒宮內窘迫等,病理性因素較少,如骨盆狹窄多發生于孕前。急癥組主要指征為宮縮乏力、活躍期停滯、胎兒宮內窘迫及頭盆不對稱等,多數為病理性因素,產程開始后發生,增加剖宮產術安全隱患。因急癥剖宮產產婦病情危急且復雜,多數無產科檢查記錄,臨產后再開展相關檢查會破壞生殖道自然防御機制,增加感染風險。再加之手術開展倉促,無法及時糾正各類病理狀態,導致部分產婦因胎兒在產道深陷后導致產程停滯,增加術中取頭難度,需將子宮切口擴大后將胎兒取出,故而延長手術時間。本組結果表明擇期組出血量明顯少于急癥組,手術時間及術后排氣時間明顯短于急癥組,比較差異明顯,差異有統計學意義(P<0.05)。此外,上述損傷會撕裂子宮壁,增加切口與宮腔感染風險,同時導致壓力性尿失禁,本組急癥組3例,擇期組未發生此并發癥,說明急癥組經試產尤其是難產后會損傷盆底支持組織,進而導致SUI。
綜合分析后發現急癥剖宮產有較高的手術風險與較多的安全隱患,但剖宮產率仍居高不下,可能關聯于以下因素:①社會因素:醫療模式逐漸轉變,臨床將患者作為一切服務的中心點,在分娩方式的選擇上產婦及其家屬享受寬泛的自主選擇權,產婦畏懼分娩疼痛,無陰道分娩信心,故而選擇剖宮產。②醫源性因素:部分醫院將盈利作為經營目的,片面宣傳,將剖宮產優勢盲目夸大,導致產婦一出現難產傾向便要求自然分娩使其選擇剖宮產。再加之剖宮產率逐漸提升,醫師陰道助產技術及產程觀察能力不足,陰道分娩助產技術未充分掌握,產婦合并高危因素或者經陰道分娩難度較大時醫師無法提供有效幫助,導致產婦試產中放棄中轉剖宮產,同時醫院為減少醫療糾紛,在使用助產器械如高位產鉗、抬頭吸引器等均用剖宮產術替代。③未高度重視產前檢查,無法及時發現骨盆狹窄、臀位等病理性因素,進而增加急癥剖宮產率[8-9]。
綜上所述,相較于擇期剖宮產,急癥剖宮產手術風險更高,安全隱患更多,臨床需合理把控剖宮產指征及手術時機,重視產前檢查,了解產婦及胎兒情況,科學開展產前評估,選擇性剖宮產符合指征產婦,將急癥剖宮產率降低。
[1] Luo,L.,Zhou,L.,Ni,J.et al.Epidural analgesia confusing the diagnosis of spontaneous acute thoracic epidural hematoma after cesarean section[J].Journal of anesthesia,2014,28(2):306-307.
[2] Lichtman,A.D.,Kjaer,K..Combined cesarean delivery and repair of acute ascending and aortic arch dissection at 32 weeks of pregnancy[J].Journal of cardiothoracic and vascular anesthesia,2013,27(4):731-734.
[3] 詹景紅.婦產科急癥剖宮產與擇期剖宮產的臨床特征對比研究[J].中國保健營養,2017,27(3):91.
[4] 張瑞玲.探討產科急癥剖宮產與擇期剖宮產的臨床特征對比分析[J].中國醫藥指南,2015,14(28):102-103.
[5] Aziz,M.,Kilshtok,S.,Wagner,A. et al.Acute complications of unfractionated heparin thromboprophylaxis after cesarean delivery[J].Journal of Reproductive Medicine: The Official Periodical of the American Academy of Reproductive Medicine, Association of Professors of Gynecology and Obstetrics, International Family Planning Research Association ... [et al.],2014,59(1/2):3-6.
[6] 韋新玉.產科急癥剖宮產與擇期剖宮產的臨床特征對比研究[J].實用婦科內分泌電子雜志,2015,(1):70-71.
[7] 崔秀玲.急癥剖宮產與擇期剖宮產并發癥對比分析[J].醫療裝備,2015,8(6):50-51.
[8] 蔡雅琦.產科急癥剖宮產與擇期剖宮產的臨床特征對比分析[J].醫學理論與實踐,2016,29(11):1487-1488.
[9] 符琳鑫.產科急癥剖宮產與擇期剖宮產的臨床特征對比研究[J].中國實用醫藥,2016,11(15):281-282.
本文編輯:趙小龍
A comparative analysis of cesarean section and caesarean section
SHI Jin
(Sihong People's Hospital, Jiangsu Suqian 223900, China)
Objective To compare the clinical features and pregnancy outcomes of caesarean section and caesarean section. Methods Select our hospital from January 2015 to January 2017, 70 cases of pregnant women,and emergency cesarean delivery selection during the same period of pregnancy in our hospital 70 cases of pregnant women undergoing elective cesarean delivery,two groups all use the same method, comparing two groups of cesarean delivery and maternal and neonatal outcome. Results Elective cesarean section indications for group of scar uterus, narrow pelvis,breech, fetal distress, such as main indications for emergent group contractions fatigue, active stagnation, fetal distress and head basin asymmetry,etc.The blood volume of the selected group was signifcantly less than that of the emergency group.The time of operation and the postoperative exhaust time were significantly shorter than that in the emergency group, and the difference was significantly different, which was statistically signifcant(P<0.05).The incidence of complications was 25.7%,signifcantly higher than the 10.0% in the emergency group, and the difference was signifcantly different (P<0.05). The incidence of adverse outcomes was 5.7%,compared with 17.1% in the emergency group,and the difference was statistically signifcant (P<0.05). Conclusion The risk of caesarean section is greater than that of cesarean section, so it is necessary to strictly control the timing of cesarean section and operation.
Emergency section; Caesarean section; Pregnancy outcomes
R714
A
ISSN.2095-8242.2017.037.7129.03

