學齡期兒童不典型泌尿道感染的臨床特點研究
顏世軍,孫 雨,錢 靜,潘秋莎
·論著·
學齡期兒童不典型泌尿道感染的臨床特點研究
顏世軍,孫 雨*,錢 靜,潘秋莎
目的探討學齡期兒童不典型泌尿道感染(UTI)的臨床特點,為及時確診和改善患兒預后提供參考。方法選取2011—2016年在中國人民解放軍第八一醫院住院并確診的UTI患兒81例。根據患兒是否存在UTI典型癥狀,將納入患兒分為典型組和不典型組。通過查閱病歷的方法,收集兩組患兒的臨床資料,包括性別、年齡、臨床癥狀、輔助檢查結果、并存病、診斷、治療及預后。結果81例患兒中,典型組45例(55.6%),不典型組36例(44.4%)。兩組患兒性別、年齡比較,差異均無統計學意義(P>0.05)。不典型UTI臨床癥狀中,兩組患兒腹痛、嘔吐、外陰瘙癢、內褲上有異常分泌物發生率比較,差異均有統計學意義(P<0.05);兩組患兒發熱發生率比較,差異無統計學意義(P>0.05)。兩組患兒入院時白細胞尿、血尿及蛋白尿發生率,白細胞計數、C反應蛋白、尿素氮及血肌酐水平比較,差異均無統計學意義(P>0.05)。兩組患兒尿細菌培養結果顯示均以大腸埃希菌為主要致病菌,兩組菌種總體分布比較,差異無統計學意義(P>0.05);兩組對頭孢他啶、頭孢曲松、哌拉西林鈉他唑巴坦鈉、氨曲南的敏感率比較,差異均無統計學意義(P>0.05)。典型組被誤診的患兒例數為0例;不典型組最初被誤診的患兒例數為10例(27.8%),兩組誤診率比較,差異有統計學意義(P<0.05)。結論學齡期兒童不典型UTI臨床上并不罕見,腹痛、嘔吐、外陰瘙癢及內褲上有異常分泌物發生率及誤診率更高。臨床醫生應提高對不典型UTI臨床特點的認識,減少誤診。
泌尿道感染;學齡期;兒童;臨床特征
顏世軍,孫雨,錢靜,等.學齡期兒童不典型泌尿道感染的臨床特點研究[J].中國全科醫學,2017,20(25):3136-3139,3143.[www.chinagp.net]
YAN S J,SUN Y,QIAN J,et al.Clinical features of atypical urinary tract infection in school-age children[J].Chinese General Practice,2017,20(25):3136-3139,3143.
泌尿道感染(urinary tract infection,UTI)是兒科常見的感染性疾病之一[1]。UTI的臨床癥狀可隨患兒年齡不同而存在較大差異:新生兒UTI癥狀極不典型,嬰幼兒常不典型,而年長兒常出現UTI典型癥狀[2-3]。UTI典型癥狀包括排尿困難、尿痛、尿頻、尿急、血尿、尿淋漓、尿失禁、尿臭[2-4],不典型癥狀包括發熱、腹痛、腹瀉、嘔吐、黃疸、體質量不增、嗜睡、驚厥等[2-4]。為提高廣大醫生對年長患兒不典型UTI臨床特點的認識,有效避免誤診誤治的發生,本研究回顧性分析了中國人民解放軍第八一醫院近6年來收治的學齡期UTI患兒的臨床特點,以期提高診治水平,改善患兒預后。
1 對象與方法
1.1 研究對象 選取于2011—2016年在中國人民解放軍第八一醫院住院并確診的UTI患兒81例。納入標準:(1)符合UTI的診斷標準[5-6]:①正規清潔中段尿細菌定量培養,菌落數≥105/ml。②離心尿沉渣白細胞計數>5個/HP,或有尿路感染癥狀。具備①和②者可確診;若無②應再行菌落計數,如兩次清潔中段尿細菌定量培養菌落數≥105/ml,且兩次細菌相同,并排除其他系統感染所導致的菌尿,也可以確診UTI。③恥骨上膀胱穿刺液培養有細菌生長,即可確診UTI。④有明顯尿路刺激癥狀,尿沉渣白細胞計數>5個/HP,尿培養雖未達到上述標準,但送檢尿標本前使用抗菌藥物或按照UTI治療有效者,亦可診斷UTI。(2)年齡72~144個月,按小兒年齡劃分標準,屬學齡期兒童[3]。排除標準:(1)臨床資料或輔助檢查結果不完整;(2)由于泌尿系統畸形造成的反復泌尿系統感染。本研究通過了中國人民解放軍第八一醫院倫理委員會的批準,納入患兒的家長均知情同意。
1.2 研究方法 根據患兒是否合并UTI典型癥狀,將納入患兒分為典型組(至少具有1個典型癥狀,n=45)和不典型組(缺乏典型癥狀,n=36)。通過查閱病歷的方法,收集兩組患兒的臨床資料,包括性別、年齡、臨床癥狀、輔助檢查結果、并存病、診斷、治療及預后。(1)輔助檢查:①尿常規檢查:使用抗菌藥物前,留取清潔中段尿行尿常規檢查,主要觀察是否存在以下3項異常結果,白細胞尿(離心尿沉渣白細胞計數>5個/HP)、血尿(紅細胞>5個/μl)、蛋白尿(尿蛋白>80 mg/24 h)[7]。②血生化檢查:入院后即刻行血常規、C反應蛋白、尿素氮、血肌酐等檢測。③細菌培養和藥敏試驗:留取清晨第1次清潔中段尿,進行細菌培養和藥敏試驗,以菌落數≥105/ml為陽性。④影像學檢查:患兒均于入院后48 h內進行泌尿系統彩色多普勒超聲檢查等。(2)并存病:通過行腹部X線片檢查、體格檢查等評估患兒是否合并其他疾病。(3)診斷:分析典型組和不典型組誤診和確診情況并記錄。(4)治療與預后:記錄兩組患兒至出院時的治療方案和出院2周后的預后情況,包括復發、再感染等。
2 結果
2.1 兩組性別、年齡比較 81例患兒中,男10例(12.4%),女71例(87.6%),男女比例為1∶7.1;年齡72~120個月,平均年齡(95.1±16.4)個月。典型組45例(55.6%)患兒中,男8例(17.8%),女37例(82.2%);平均年齡(94.6±14.0)個月。不典型組36例(44.4%)患兒中,男2例(5.6%),女34例(94.4%);平均年齡(95.7±19.1)個月。兩組患兒性別比較,差異無統計學意義(χ2=1.747,P=0.186);兩組患兒年齡比較,差異無統計學意義(t=0.293,P=0.770)。
2.2 兩組主要臨床癥狀比較 典型組45例患兒中,發生尿頻、尿急、尿痛、血尿、尿淋漓典型癥狀的患兒分別為42例(93.3%)、38例(84.4%)、27例(60.0%)、8例(17.8%)、2例(4.4%),發生發熱、腹痛、嘔吐、外陰瘙癢、內褲上有異常分泌物不典型癥狀的患兒分別為4例(8.9%)、2例(4.4%)、2例(4.4%)、0例、0例。不典型組36例患兒中,出現發熱、腹痛、嘔吐、外陰瘙癢、內褲上有異常分泌物不典型癥狀的患兒分別為4例(11.1%)、17例(47.2%)、14例(38.9%)、10例(27.8%)、12例(33.3%)。納入患兒腹痛均位于臍部或中上腹部,為陣發性,可自行緩解;嘔吐為非噴射性,嘔吐物為胃內容物,膽汁樣液體罕見;以外陰瘙癢/內褲上有異常分泌物為主訴的16例女性患兒均被納入不典型組,其中外陰瘙癢4例(11.1%,體格檢查發現外陰部和尿道外口無明顯異常),內褲上有異常分泌物6例(16.7%,體格檢查發現尿道外口充血,并有黃色分泌物黏附其上),外陰瘙癢并內褲上有異常分泌物6例(16.7%,經婦科會診,均確診為伴發幼女性外陰炎)。兩組患兒腹痛、嘔吐、外陰瘙癢、內褲上有異常分泌物發生率比較,差異均有統計學意義(P<0.05);兩組患兒發熱發生率比較,差異無統計學意義(P>0.05,見表1)。
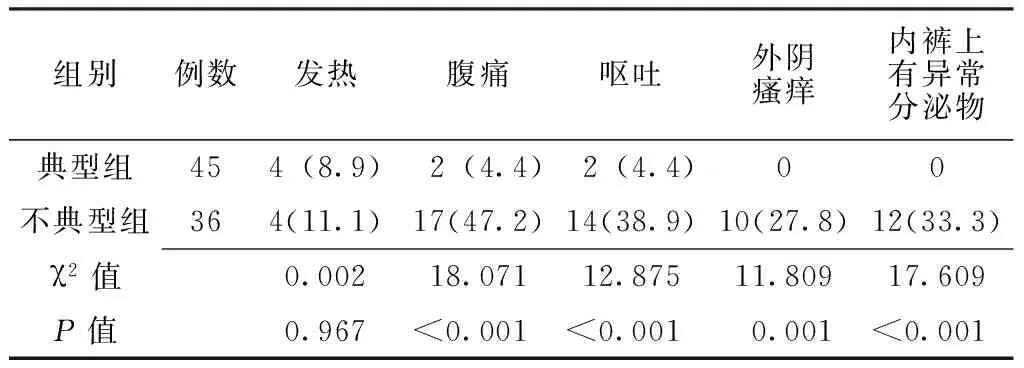
表1 兩組主要不典型臨床癥狀比較〔n(%)〕
2.3 輔助檢查
2.3.1 兩組尿常規和血生化檢查結果比較 兩組患兒入院時白細胞尿、血尿及蛋白尿發生率,白細胞計數、C反應蛋白、尿素氮及血肌酐水平比較,差異均無統計學意義(P>0.05,見表2)。
2.3.2 兩組尿細菌培養和藥敏試驗結果比較 所有患兒均至少有1次細菌培養陽性的結果。典型組清潔中段尿細菌培養發現大腸埃希菌、肺炎克雷伯菌、類白喉棒狀桿菌、弗勞地枸櫞酸桿菌的患兒例數分別為34例(75.6%)、7例(15.6%)、2例(4.4%)、2例(4.4%);不典型組患兒例數分別為25例(69.4%)、6例(16.7%)、0例、5例(13.9%)。兩組均以大腸埃希菌為主要致病菌,兩組菌種總體分布比較,差異無統計學意義(χ2=0.378,P=0.539)。典型組對頭孢他啶、頭孢曲松、哌拉西林鈉他唑巴坦鈉、氨曲南敏感的患兒分別為35例(77.8%)、38例(84.4%)、40例(88.9%)、45例(100.0%);不典型組患兒例數分別為28例(77.8%)、27例(75.0%)、30例(83.3%)、35例(97.2%)。兩組對頭孢他啶、頭孢曲松、哌拉西林鈉他唑巴坦鈉、氨曲南的敏感率比較,差異均無統計學意義(χ2值分別為0.000、0.289、0.159、0.013,P>0.05)。
2.3.3 兩組泌尿系統彩色多普勒超聲檢查結果比較 典型組泌尿系統彩色多普勒超聲檢查結果異常的患兒有8例(17.8%),均表現為膀胱壁毛糙、增厚;不典型組超聲檢查結果異常的患兒有5例(13.9%),表現為腎積水者3例,膀胱壁毛糙、增厚2例。兩組超聲檢查結果異常發生率比較,差異無統計學意義(χ2=0.224,P=0.636)。
2.4 兩組并存病情況比較 典型組有并存病的患兒6例(13.3%),其中包莖3例,肥胖2例,隱性脊柱裂1例;不典型組有并存病的患兒14例(38.9%),其中幼女性外陰炎6例,腎積水3例,隱性脊柱裂2例,肥胖2例,包莖1例。兩組并存病發生率比較,差異有統計學意義(χ2=7.024,P=0.008)。
2.5 兩組誤診情況比較 典型組被誤診的患兒例數為0;不典型組最初被誤診的患兒例數為10例(27.8%),其中8例發生于2011—2012年,被誤診的疾病有急性胃炎、腸系膜淋巴結炎、腹痛待查、發熱待查、上呼吸道感染等。兩組誤診發生率比較,差異有統計學意義(χ2=11.809,P=0.001)。
2.6 兩組治療和預后情況比較 患兒入院并確診后,予以敏感抗菌藥物抗感染(多為靜脈途徑給藥,抗菌藥物標準療程為7~14 d[3])、堿化尿液等治療,鼓勵患兒多飲水,注意外陰部清潔衛生。出院時,所有患兒臨床癥狀和體征、尿常規檢查結果均無明顯異常,尿細菌培養轉陰。值得一提的是,患兒外陰瘙癢、分泌物異常情況均于治療后3 d內消失,外陰炎均于治療后5 d內治愈。典型組6例患兒再發UTI(2例復發,4例再感染),再發時仍出現UTI典型癥狀;不典型組7例患兒再發(2例復發,5例再感染),其中2例再感染患兒出現UTI典型癥狀。
3 討論
小兒UTI臨床表現不一,嚴重程度也有所不同,且因年齡而異。既往研究認為新生兒和嬰幼兒UTI患兒中,以不典型UTI多見[3],而學齡期患兒以典型UTI為主[2,8]。本研究結果顯示,學齡期患兒典型UTI的發生率為55.6%(45/81),與既往研究一致[2,8]。值得一提的是,本研究選取的病例全部來自于住院患兒,而臨床上一些典型UTI患兒因為癥狀典型容易診斷,多數僅在門診接受治療,沒有被納入本研究。另外,本研究樣本量較小,結果可能存在偏倚。因此,在實際臨床工作中,學齡期兒童典型UTI發生率可能高于本研究數據。

表2 兩組尿常規和血生化檢查結果比較
注:a為t值
本研究81例學齡期UTI患兒中,不論是典型組還是不典型組,女童例數均多于男童,與文獻報道一致[9-10]。典型組45例患兒中,臨床癥狀表現為尿頻者42例(93.3%)、尿急38例(84.4%)、尿痛27例(60.0%),不難看出尿路刺激征為典型UTI的主要臨床表現。對于有上述臨床癥狀的患兒,醫生診斷時很容易聯系到是泌尿系統的問題,因而也不容易誤診。本研究結果顯示,不典型組患兒消化道癥狀腹痛、嘔吐的發生率(47.2%、38.9%)高于典型組(4.4%、4.4%),是發生率較高的不典型UTI癥狀,這一點與新生兒、嬰幼兒UTI臨床癥狀表現相似[3],這提醒廣大醫生在接診表現為腹痛、嘔吐等消化道癥狀的患兒時,不能局限于考慮消化系統疾病,有必要同時行尿常規檢查,以排除不典型UTI。外陰瘙癢/內褲上有異常分泌物的情況僅見于不典型組,分別有10例(27.8%)和12例(33.3%)。對于該類UTI患兒,經UTI對癥治療后以上兩種癥狀均很快消失,進一步佐證了外陰瘙癢/內褲上有異常分泌物的發生與UTI可能密切相關,但具體機制仍需進一步研究。因此,需要提醒皮膚科、婦科醫生,當遇到女童發生外陰瘙癢/內褲上有異常分泌物時,有必要行尿常規檢查,以排除UTI。
兩組患兒清潔中段尿細菌培養結果顯示均以大腸埃希菌為主要致病菌,其中典型組34例(75.6%),不典型組25例(69.4%)。藥敏試驗結果顯示,兩組大部分患兒對于頭孢他啶、頭孢曲松、哌拉西林鈉他唑巴坦鈉、氨曲南敏感。從治療效果來看,不典型病例并未增加治療難度,在抗菌藥物標準療程(7~14 d)[3]內,所有患兒出院時臨床癥狀和體征、尿常規檢查結果均無明顯異常,尿細菌培養轉陰。典型組沒有出現誤診,不典型組最初被誤診的患兒例數為10例(27.8%),兩組誤診發生率存在差異。不典型組UTI臨床表現缺乏典型臨床特征,同時臨床醫生對于不典型UTI認識不足,均為造成誤診的重要原因。因此,臨床醫生應熟練掌握學齡期兒童不典型UTI的臨床特點,在接診原因不明、表現為腹痛、嘔吐、外陰部瘙癢等癥狀的患兒時,及時考慮不典型UTI的可能,進行必要的泌尿系統檢查以減少誤診。
本研究雖對學齡期不典型UTI患兒的臨床特點進行了初步總結和分析,但仍存在一些局限性:(1)樣本量較小,沒有納入門診典型UTI患兒,且所有納入患兒均來源于同一醫院,可能存在樣本偏倚,有待進一步實施多中心、大樣本、設計更為縝密的前瞻性研究。(2)限于本研究條件,無法將不典型組患兒UTI進行精確定位診斷(如急性腎盂腎炎、急性膀胱炎),這在不同程度上可能妨礙早期治療方案的選擇。擬解決辦法之一是引進核素腎靜態掃描(99mTc-dimercaptosuccinic acid,99mTc-DMSA)設備和技術,為目前診斷急性腎盂腎炎的“金標準”[2]。(3)尿液檢查流程有待優化。本研究UTI患兒的尿液檢查流程為:對于疑似UTI患兒,先留取清潔中段尿行尿常規檢查;一旦發現尿常規異常,提示UTI可能時,再留取清潔中段尿行細菌學等檢查。實際上,這種方法可能會降低尿培養陽性率。其原因在于:為了盡快在使用抗菌藥物前留取尿標本,多數情況下尿液在膀胱內停留不超過4~6 h,細菌并沒有足夠時間繁殖[11],以致培養結果出現假陰性。在以后研究中,建議首次就留取兩份清潔中段尿標本,同時進行尿常規檢查和細菌學檢查。當然,若考慮患者經濟負擔,也可先行尿常規檢查,待發現異常后,再行尿細菌培養等檢查。(4)鑒于再發病例不一定都來本院就診和住院治療,數據可能不完整,故本研究沒有對再發病例的情況進行統計學分析。
作者貢獻:顏世軍負責文章的構思與設計、結果的分析與解釋、撰寫論文并對文章負責;孫雨進行質量控制及審校;錢靜、潘秋莎負責研究的實施和可行性分析、資料收集及評估。
本文無利益沖突。
[1]陳敏廣,何雪梅,梁海燕.尿路感染患兒的病原體特點及初選抗菌藥物耐藥的治療分析[J].中國全科醫學,2013,16(28):3388-3390.DOI:10.3969/j.issn.1007-9572.2013.28.030. CHEN M G,HE X M,LIANG H Y.The pathogens and treatment of children with urinary tract infection first treated with tolerated antibiotics[J].Chinese General Practice,2013,16(28):3388-3390.DOI:10.3969/j.issn.1007-9572.2013.28.030.
[2]張洪英,吳玉斌.兒童泌尿系感染的診治進展[J].國際兒科學雜志,2016,43(7):552-556.DOI:10.3760/cma.j.issn.1673-4408.2016.07.010. ZHANG H Y,WU Y B.Advances in diagnosis and treatment of urinary tract infection in chileren[J].International Journal of Pediatrics,2016,43(7):552-556.DOI:10.3760/cma.j.issn.1673-4408.2016.07.010.
[3]桂永浩,薛辛東.兒科學[M].3版.北京:人民衛生出版社,2015. GUI Y H,XUE X D.Pediatrics[M].3rd ed.Beijing:People′s Medical Publishing House,2015.
[4]HARMSEN M,WENSING M,VAN DER WOUDEN J C,et al.Parents′ awareness of and knowledge about young children′s urinary tract infections[J].Patient Educ Couns,2007,66(2):250-255.DOI:10.1016/j.pec.2006.12.009.
[5]楊茜,王墨.365例尿路感染住院患兒及感染菌耐藥性分析[J].兒科藥學雜志,2011,17(3):36-41. YANG X,WANG M.Clinical analysis of 365 children with urinary tract infection[J].Journal of Pediatric Pharmacy,2011,17(3):36-41.
[6]茹涼,羅瓊,郭艷芳.單純泌尿道感染與腎病綜合征并發泌尿道感染患兒的病原菌及其耐藥性分析[J].臨床兒科雜志,2014,32(1):43-47.DOI:10.3969/j.issn.1000-3606.2014.01.012. RU L,LUO Q,GUO Y F.Analysis of pathogen and anti-microbial resistance in children with urinary tract infection and nephrotic syndrome accompanied by urinary tract infection[J].Journal of Clinical Pediatrics,2014,32(1):43-47.DOI:10.3969/j.issn.1000-3606.2014.01.012.
[7]萬學紅,盧雪峰.診斷學[M].8版.北京:人民衛生出版社,2013. WAN X H,LU X F.Diagnostics[M].8th ed.Beijing:People′s Medical Publishing House,2013.
[8]王凌嘯,梁麗俊.小兒泌尿系感染223例臨床分析[J].寧夏醫科大學學報,2015,37(4):405-408.DOI:10.16050/j.cnki.issn.1674-6309.2015.04.012. WANG L X,LIANG L J.Urinary tract infection in children:a report of 223 cases[J].Journal of Ningxia Medical University,2015,37(4):405-408.DOI:10.16050/j.cnki.issn.1674-6309.2015.04.012.
[9]韓偉娟,楊愛君.兒童泌尿系感染的診療[J].中國醫刊,2015,50(10):42-45.DOI:10.3969/j.issn.1008-1070.2015.10.013. HAN W J,YANG A J.Diagnosis and treatment of urinary tract infection in children[J].Chinese Journal of Medicine,2015,50(10):42-45.DOI:10.3969/j.issn.1008-1070.2015.10.013.
[10]程川,林濤.現階段兒童尿路感染的流行病學及診治[J].兒科藥學雜志,2013,19(5):582-587. CHENG C,LIN T.Epidemiology,diagnosis and treatment in children with urinary tract infection at the present stage[J].Journal of Pediatric Pharmacy,2013,19(5):582-587.
[11]劉貴建,程實.尿路感染的實驗室診斷進展[J].中華檢驗醫學雜志,2009,32(6):616-620.DOI:10.3760/cma.j.issn.1009-9158.2009.06.004. LIU G J,CHENG S.The progression of laboratory diagnosis for urinary tract infection[J].Chinese Journal of Laboratory Medicine,2009,32(6):616-620.DOI:10.3760/cma.j.issn.1009-9158.2009.06.004.
(本文編輯:石敏杰)
ClinicalFeaturesofAtypicalUrinaryTractInfectioninSchool-ageChildren
YANShi-jun,SUNYu*,QIANJing,PANQiu-sha
DepartmentofPediatrics,the81stHospitalofPLA,Nanjing210002,China
*Correspondingauthor:SUNYu,Chiefphysician,Associateprofessor;E-mail:sunyu19891005@163.com
ObjectiveTo investigate the clinical features of atypical urinary tract infection(UTI) in school-age children,in order to provide a reference for timely diagnosis and improvement of the prognosis of the disease.MethodsEighty-one school-age children who were diagnosed as UTI and
inpatient treatment in The 81st Hospital of PLA from 2011 to 2016 were enrolled and divided into typical group and atypical group based on whether they had typical UTI symptoms or not.Through reviewing the medical records,we collected the clinical data of the two groups,including sex,age,clinical symptoms,auxiliary examination results,comorbidity,diagnosis,treatment and prognosis.ResultsIn the participants,the prevalence of typical UTI symptoms was higher than that of atypical UTI symptoms 〔55.6% (45/81) vs 44.4% (36/81)〕.Patients with typical UTI symptoms and those without had no significant differences in male to female ratio and age distribution (P>0.05).The incidence of atypical UTI symptoms(abdominal pain,vomiting,vulvar itching,abnormal discharge on the underpants) differed significantly between the typical group and atypical group(P<0.05),but the incidence of fever,prevalence of leukocyturia,hematuria and albuminuria,levels of white blood cell count,C-reactive protein,urea nitrogen and serum creatinine detected on admission,main pathogenic bacteria(Escherichia coli) and overall distribution of the pathogenic species,sensitivity to ceftazidime,ceftriaxone,tazobactam sodium and aztreonam showed by urine culture results did not(P>0.05).Furthermore,patients with atypical UTI symptoms were more likely to be misdiagnosed compared with those with atypical UTI symptoms〔27.8%(10/36) vs 0〕(P<0.05).ConclusionAtypical urinary tract infections in school-age children is not uncommon.These patients have increased rates of abdominal pain,vomiting,vulvar itching,abnormal discharge on the underpants and misdiagnosis.Therefore,clinicians should improve their understanding of the clinical features of atypical UTI in order to reduce the rate of misdiagnosis.
Urinary tract infections;School age;Child;Clinical features
R 726.913
A
10.3969/j.issn.1007-9572.2017.25.025
2017-04-04;
2017-08-04)
210002 江蘇省南京市,中國人民解放軍第八一醫院兒科
*通信作者:孫雨,主任醫師,副教授;E-mail:sunyu19891005@163.com

