經尿道前列腺電切術后高齡患者鎮痛局麻藥濃度比較
耿光星 李 欣 周 娟
(洪澤縣醫院麻醉科,江蘇 洪澤 223100)
經尿道前列腺電切術后高齡患者鎮痛局麻藥濃度比較
耿光星 李 欣 周 娟
(洪澤縣醫院麻醉科,江蘇 洪澤 223100)
前列腺電切術;術后鎮痛;局麻藥濃度
老年人生理變化的特征是組織、器官和功能的退行性改變,心肺儲備能力下降。良性前列腺增生(BPH)是老年男性常見疾病,而經尿道前列腺電切術(TURP)是目前治療BPH的金標準〔1〕。維持術中循環穩定至關重要,但術后鎮痛不容忽視。尤其術后易發生膀胱痙攣,可能引發術后出血及心腦血管意外。研究表明,術后硬膜外鎮痛可獲得滿意效果〔2〕。良好的鎮痛方法可減少圍術期患者的應激反應,通過減慢心率,從而減少心肌做功和氧耗〔3〕。但不同濃度的局麻藥對術后影響各有不同,本研究對比老年前列腺電切術后0.125%與0.0625%濃度的羅哌卡因鎮痛效果及不良反應。
1 資料與方法
1.1一般資料 選擇美國麻醉師協會(ASA)Ⅱ~Ⅲ級的行TURP的患者46例,年齡75~90歲,其中合并高血壓23例,糖尿病5例,腦梗死5例,帕金森病1例。手術時間45 min~4 h 25 min。每組23例,A組平均79.96歲,血壓140/86 mmHg,心率77次/min,手術時間1 h 48 min。 B組平均78.52歲,血壓138/85 mmHg,心率83次/min,手術時間1 h 36 min。兩組年齡,心率,血壓及手術時間無統計學差異。
1.2麻醉方法 病人入室,開放靜脈通路,吸氧,常規監測血壓(BP),心電圖(ECG),血氧飽和度(SPO2),呼吸頻率(RR)。所有患者均采用腰硬聯合麻醉(CSEA),預輸10~15 ml/kg晶體擴容,預防腰麻后低血壓〔4〕。取L2~L3間隙,穿刺成功后置入腰穿針,腦脊液回流,注入布比卡因7.5~10 mg加腦脊液混合共2.2~2.5 ml,20 s內注入。向頭側置管3~3.5 cm,加強固定。平臥后調節平面T10以下〔5〕。
1.3鎮痛方法 手術結束前20 min自硬膜外給予0.25%羅哌卡因8 ml加芬太尼0.03 mg,后連接硬膜外鎮痛泵。容量為250 ml,流量為5 ml/h。A組藥物為0.125%羅哌卡因+芬太尼1 μg/ml。B組藥物為0.062 5%羅哌卡因+芬太尼1 μg/ml。持續鎮痛48 h。如術后4 h鎮痛效果欠佳,則追加0.1%羅哌卡因5 ml+芬太尼0.03 mg硬膜外腔注入。
1.4觀察指標 (1)疼痛程度:用視覺模擬評分(VAS)(0分,基本無痛;1~3分,輕度疼痛;4~6分,中度疼痛;7~9分,重度疼痛;10分,無法忍受的劇痛)進行疼痛評分,記錄術后4、8、12、24、48 h鎮痛評分。(2)運動阻滯:采用改良Bromage評分法(0分,無運動阻滯,髖、膝、踝關節可充分屈曲;1分,不能做直腿抬起,僅能屈膝、踝關節;2分,不能屈膝關節,僅能屈踝關節;3分,不能屈踝關節)進行評價,記錄術后4、8、24及48 h運動評分。(3)鎮痛不全:術后48 h追加局麻藥次數。(4)膀胱痙攣:術后48 h發作次數。(5)皮膚瘙癢,惡心,嘔吐例數。
1.5統計分析 采用SPSS19軟件行χ2、t檢驗。
2 結 果
各個時間段,兩組VAS疼痛程度無明顯差異(P>0.05),見表1。術后4,8,12 h改良Bromage評分存在明顯差異,B組低于A組(P<0.05);但術后48 h兩組評分接近,無顯著差異,見表2。A組鎮痛不全發生3例,B組發生3例,兩組無顯著差異。A組膀胱痙攣發生2例,B組發生2例,兩組無顯著差異。皮膚瘙癢A組發生4例,B組發生3例;惡心、嘔吐A組發生2例,B組發生1例,兩組差異無統計學意義(P>0.05)。
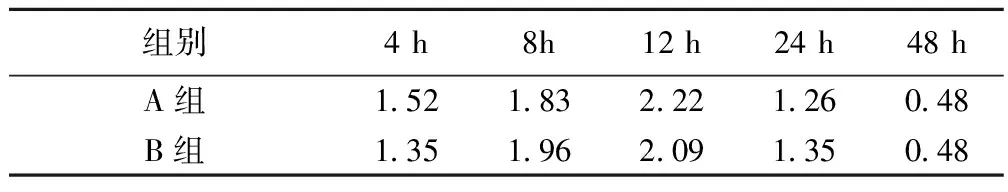
表1 術后VAS評分(n=23)
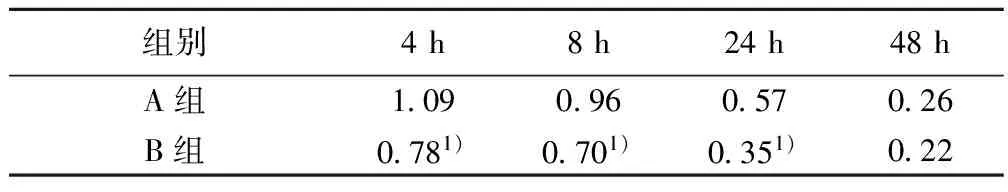
表2 術后改良Bromage評分(n=23)
與A組比較:1)P<0.05
3 討 論
老年病人要根據其生理病理特點選擇適宜的麻醉方式,術中及術后嚴密觀察,多可安全渡過圍術期。75~90歲老年男性BPH的發生率較高,腺體40~50 g多采用 TURP。其療效可與開放性前列腺切除術相媲美,同時因為創傷小、電切環切割組織快、手術時間短〔6〕等優點,成為BPH腔內治療的“金標準”,而其術后疼痛程度也遠低于開放手術。但如果術后鎮痛不全,也可能會出現頻繁發作的膀胱痙攣性疼痛。病人可出現創面滲血、沖洗阻塞等,甚至誘發心腦血管意外〔7〕。有研究表明,恥骨后間隙持續鎮痛在TURP術后取得了良好的效果〔8〕,但需要術后進行恥骨后穿刺。術后PCIA和PCEA使TURP術后膀胱痙攣性疼痛的發生率明顯下降,其程度明顯減輕〔9〕,但高齡對藥物的敏感性增加,加之老年脊柱關節退行性改變,使椎間隙變窄甚至閉鎖,注射局麻藥可較年輕人擴散的更廣;老年人蛛網膜的絨毛體積增加,硬脊膜通透性增加,所以老年人的硬膜外麻醉起效較快,用藥量減少〔10〕。
本研究結果提示,低濃度0.0625%羅哌卡因+芬太尼應用于老年前列腺電切術后鎮痛,可達到滿意的效果又能減輕運動阻滯。
1林 煒,屈平保.經尿道前列腺電切術和汽化切除術治療良性前列腺增生的臨床經驗〔J〕.臨床泌尿外科雜志,2014;29(8):677-80.
2胡勤勇,俞曹平.PCEA技術預防前列腺術后膀胱痙攣性疼痛〔J〕.中華泌尿外科雜志,1999;20(5):287.
3曹靈敏,李德勝.腰麻-硬膜外聯合麻醉在高齡患者的應用〔J〕.臨床麻醉學雜志,2004;20(12):742.
4Sharma SK,Gajraj NM,Sidawi JE.Prevention of hyper tension during spinal anaesthesia:a comparison of intravascular administration of hetastarch versus lactateal Ringer′s solution 〔J〕Anesth Analg,1997;84(1):111-4.
5吳新民.麻醉學高級教程〔M〕.北京:人民軍醫出版社,2014;276.
6Zhang X,Geng J,Zheng J,etal.Photoseelective vaporization versus transurethral resection of the prostate for benign prostatic hyperplasia:a meta-analysis〔J〕.J Endourol,2012;26(9):1109-17.
7鄧金平.前列腺切除術后大出血的原因和處理〔J〕.臨床泌尿外科雜志,2002;17(6):298-9.
8章明勇,朱汝健.恥骨后間隙持續鎮痛在TURP術后鎮痛中的應用〔J〕.臨床泌尿外科雜志,2011;26(8):617-20.
9宮文宇.石柱TURP術后膀胱痙攣性疼痛三種鎮痛方式的比較〔J〕.中國現代手術學雜志,2009;20(5):287.
10郭曲練,姚尚龍.臨床麻醉學〔M〕.北京:人民衛生出版社,2001:351.
〔2017-01-19修回〕
(編輯 李相軍)
耿光星(1978-),女,主治醫師,主要從事老年手術麻醉研究。
R614
A
1005-9202(2017)17-4402-02;doi:10.3969/j.issn.1005-9202.2017.17.115

