高危型人乳頭狀瘤病毒16、18型DNA檢測聯合液基薄層細胞學在宮頸癌篩查中的臨床價值及隨訪
李海萍
(青海大學附屬醫院婦科,青海 西寧 810001)
高危型人乳頭狀瘤病毒16、18型DNA檢測聯合液基薄層細胞學在宮頸癌篩查中的臨床價值及隨訪
李海萍
(青海大學附屬醫院婦科,青海 西寧 810001)
目的探討高危型人乳頭狀瘤病毒(HPV)16、18型DNA檢測聯合液基薄層細胞學(TCT)對宮頸癌篩查的臨床價值及隨訪情況。方法選擇在該院進行宮頸癌篩查的480例患者,分別給予TCT檢測、高危型HPV16、18檢測及陰道鏡下的宮頸活組織有關病理學檢查。對比高危型HPV16、18及TCT聯合檢測與二者單獨檢測的診斷價值。隨訪1年后,對比3種檢測方式對患者預后的診斷價值。結果480例待篩查患者中,組織病理學結果顯示,炎癥病變246例,宮頸上皮內瘤變(CIN)Ⅰ141例,CIN Ⅱ~Ⅲ 82例,宮頸癌11例。高危型HPV16、18陽性對宮頸癌的檢出率明顯高于炎癥病變、CIN Ⅰ、CIN Ⅱ~Ⅲ(均P<0.05)。TCT陽性結果對于宮頸癌的檢出率明顯高于炎癥病變檢出率(P<0.05),與CINⅠ、CINⅡ~Ⅲ的檢出率比較無統計學差異(P>0.05)。高危型HPV16、18及TCT聯合檢測的特異度、陽性預測值均明顯高于單獨TCT檢測及單獨高危型HPV16、18檢測(均P<0.05)。高危型HPV16、18及TCT聯合檢測對患者隨訪預后的診斷特異度及陽性預測值均高于單獨TCT檢測及單獨高危型HPV16、18檢測(均P<0.05)。結論應用高危型HPV16、18及TCT聯合檢測不僅能夠更加有效地篩查宮頸癌等病變,而且對于患者的隨訪預后具有較好的預測診斷價值。
高危型人乳頭狀瘤病毒;液基薄層細胞學;宮頸癌
宮頸癌發病的關鍵因素在于人乳頭狀瘤病毒(HPV)感染,特別是高危型HPV,其感染率與子宮頸上皮內發生高度病變及惡性病變等情況密切相關〔1〕。通過早期篩查有助于早診斷及早治療,可以有效降低臨床宮頸癌發病率和死亡率,且宮頸癌早期患者治愈率高達90%〔2〕。以往宮頸癌篩查多采取對宮頸脫落細胞進行檢查,但易受到病理醫師個人主觀因素影響,可重復性差。本文旨在探討高危型HPV16、18型DNA檢測聯合液基薄層細胞學(TCT)對宮頸癌篩查的臨床價值。
1 資料與方法
1.1臨床資料 選擇2013年2月至2016年2月來青海大學附屬醫院進行宮頸癌篩查的480例患者,納入標準:(1)年齡>20歲;(2)患者知情同意;(3)性生活史時間>3年;(4)經醫院倫理委員會批準。排除標準:(1)有其他婦科疾病者;(2)有其他種類的惡性腫瘤者;(3)不接受組織病理學的檢查者;(4)有宮頸或子宮手術史者;(5)妊娠期婦女。患者年齡21~66〔平均(45.84±2.11)〕歲。所有患者分別給予TCT檢測及高危型HPV16、18檢測,而后行陰道鏡下的宮頸活組織相關病理學檢查。
1.2方法
1.2.1TCT檢測 使用采樣器在受檢者子宮頸迅速轉動5周后采樣,立刻裝進含有保存液的瓶中,實施制片及TBS診斷系統細胞分類操作。主要監測內容:(1)炎癥病變;(2)意義不明性不典型的鱗狀上皮(ASCUS);(3)低度的鱗狀上皮病變(LSIL);(4)高度的鱗狀上皮病變(HSIL);(5)浸潤癌。其中ASCUS、LSIL、HSIL、浸潤癌均記為陽性結果。
1.2.2高危型HPV16、18檢測 選擇購于深圳亞能公司的基因芯片HPV DNA分型,主要測定 HPV16、18等亞型,檢測時在對照區的雜交膜條PC位置產生藍色斑點,在其他位點上未出現顯色時,表明此次雜交顯色的操作正常。若探針于所在位點發現有藍色斑點,則表明有對應HPV病毒感染。
1.2.3組織病理學的檢測 采用深圳金科威公司生產的SLC-2000陰道鏡檢查受檢者,針對可疑病灶區采取鏡下定位性活檢,如未發現明顯的病灶或圖像不滿意者,可作宮頸多點活檢及頸管搔刮術。提取的全部病理標本均由經驗豐富的病理醫師進行診斷。其診斷結果主要包含:(1)炎癥病變;(2)宮頸上皮內瘤變(CIN)Ⅰ、Ⅱ、Ⅲ;(3)宮頸癌。以CIN Ⅰ及以上記為診斷陽性。
1.2.4治療及隨訪 對于經組織病理學診斷為CINⅠ及以上的患者實施手術治療,其中CIN患者予以宮頸電切術,宮頸癌患者予以根治性切除術,而后隨訪1年,觀察患者術后病灶是否有殘留或出現復發,對隨訪患者另行TCT及高危型HPV16、18檢測。
1.3觀察指標 對比單獨TCT及高危型HPV16、18檢測結果,分析高危型HPV16、18及TCT聯合檢測與二者單獨檢測的診斷結果。隨訪1年后,對比各種檢測方式對患者隨訪預后的診斷結果及診斷價值。
1.4統計學方法 應用SPSS21.0軟件進行χ2檢驗、確切概率法。
2 結 果
2.1單獨TCT及高危型HPV16、18檢測結果比較 組織病理學結果顯示,炎癥病變246例,CIN Ⅰ141例,CIN Ⅱ~Ⅲ 82例,宮頸癌11例。高危型HPV16、18陽性對于宮頸癌的檢出率明顯高于炎癥病變、CIN Ⅰ、CIN Ⅱ~Ⅲ 的檢出率(χ2=36.925,12.174,4.587;P=0.000,0.000,0.032)。TCT陽性結果對于宮頸癌的檢出率,明顯高于炎癥病變的檢出率(χ2=12.577,P=0.000),與CIN Ⅰ、CIN Ⅱ~Ⅲ 的檢出率比較差異無統計學意義(χ2=0.378,0.261,P=0.539,0.609)。見表1。

表1 單獨TCT及高危型HPV16、18檢測結果的對比〔n(%)〕
與宮頸癌比較:1)P<0.05
2.2高危型HPV16、18及TCT聯合檢測與二者單獨檢測的診斷結果分析 單獨TCT檢測陽性312例,陰性168例,其中組織病理學結果顯示陽性211例、陰性145例。單獨高危型HPV16、18檢測陽性182例,陰性298例,其中組織病理學結果顯示陽性132例,陰性196例。高危型HPV16、18及TCT聯合檢測陽性131例,陰性349例,其中組織病理學結果顯示陽性126例,陰性241例。
2.3各種檢測方式的診斷價值對比 高危型HPV16、18及TCT聯合檢測的特異度、陽性預測值均明顯高于單獨TCT檢測及單獨高危型HPV16、18檢測(均P<0.05)。見表2。
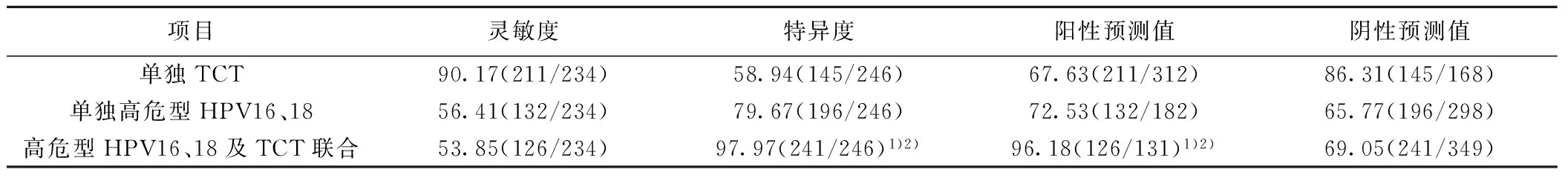
表2 各種檢測方式的診斷價值對比〔%(n/N)〕
與單獨TCT檢測比較:1)P<0.05;與單獨高危型HPV16、18檢測比較:2)P<0.05;下表同
2.4各種檢測方式隨訪預后的診斷結果分析 隨訪1年,前期234例組織病理學結果為陽性的患者中,病理學結果檢出病灶殘留與復發陽性14例,陰性220例。單獨TCT檢出陽性16例,陰性218例,其病灶殘留與復發陽性13例、陰性217例;單獨高危型HPV16、18檢出陽性19例,陰性215例,其中病灶殘留與復發陽性11例、陰性212例;高危型HPV16、18及TCT聯合檢出陽性8例,陰性226例,其中病灶殘留與復發陽性8例、陰性220例。
2.5各種檢測方式對患者隨訪預后的診斷價值對比 高危型HPV16、18及TCT聯合檢測對患者隨訪預后的診斷特異度及陽性預測值均高于單獨TCT檢測及單獨高危型HPV16、18檢測(均P<0.05)。見表3。
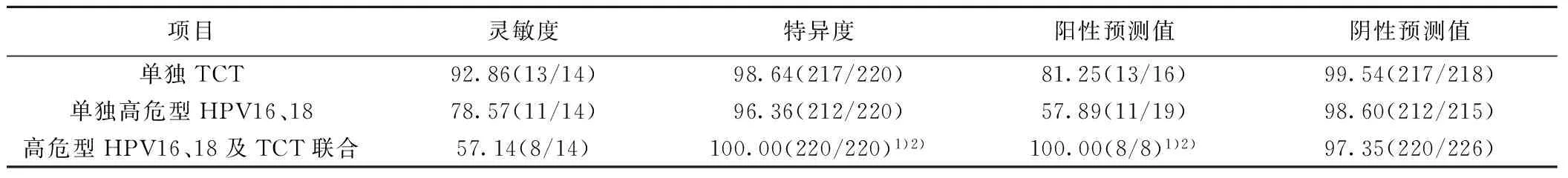
表3 各種檢測方式對患者隨訪預后的診斷價值對比〔%(n/N)〕
3 討 論
HPV感染為宮頸癌重要病因,據報道顯示,目前臨床已經分離出的HPV亞型已達到200多種,并且依據病毒自身致病力強弱進行分類,可分為高危型及低危型〔3〕。較為常見的高危亞型包括16及18等,該類高危型病毒感染使宮頸上皮內發生高危病變的可能性非常大;而較常見低危亞型則是6、11及40等,該類亞型病毒感染后易發生中度宮頸病變情況,但是通常不會發展成宮頸癌。臨床研究顯示〔4〕,宮頸癌臨床篩查及預后判斷等工作是提升宮頸癌患者治愈率及生存率的關鍵。近年來,高危型HPV檢測技術及TCT檢測技術,為宮頸癌臨床早期診斷及預后評估等工作提供了較大幫助〔5〕。
本文結果與趙美泉等〔6〕的報道結果基本類似,提示了單獨TCT檢測及單獨高危型HPV16、18檢測對于宮頸病變均具有一定的檢出率,且宮頸病變的程度越高,診斷效果也越好。原因可能與二者的診斷原理及機制有關。普通HPV感染患者的機體病毒可于7~12個月內被自動清除,僅有高危型HPV存留,持續感染機體8~24個月后易使宮頸細胞發生形態學變化,最終引起宮頸癌,因此單獨高危型HPV檢測對于程度更高的有關宮頸病變常具有更好的檢測價值〔7〕。同時,本文結果提示了高危型HPV16、18及TCT聯合檢測能夠更加精準地對宮頸癌進行篩查,同時對病灶殘留及腫瘤復發的追蹤具有重要價值。主要是因為聯合檢測互相彌補了單獨使用TCT檢測及單獨高危型HPV16、18檢測的不足,對于較難判斷的宮頸病變具有更加科學的診斷依據。TCT作為當前比較先進的一類宮頸癌細胞學的篩查手段,雖然有較高的診斷敏感度,但也存在局限性,檢測過程中容易因為假陰性而漏診〔8〕。而高危型HPV測定也是一種常用的針對宮頸病變的診斷方式,具有取材簡單和檢測方便等優點,但其特異度比較低,容易因為假陽性而誤診。因此,應用高危型HPV16、18及TCT聯合檢測能夠有效規避二者單獨檢測的缺點,最終提高診斷價值。與Liu等〔9〕的報道結果類似。
1耿 茹.液基薄層細胞學檢查人乳頭狀瘤病毒檢測及陰道鏡活檢在宮頸病變診斷中的應用價值〔J〕.中國藥物與臨床,2016;16(7):1059-61.
2段飛燕,李 芹,柳 露,等.宮頸上皮內瘤變患者中HPV感染亞型的分布〔J〕.中國計劃生育學雜志,2016;24(11):784-5.
3馬春華,吐爾遜阿衣·買買提明,王 琳,等.高危型HPV基因型檢測在新疆宮頸癌篩查中的臨床應用價值〔J〕.中國生育健康雜志,2016;27(5):432-7.
4Liang H,Fu M,Zhou J,etal.Evaluation of 3D-CPA,HR-HPV,and TCT joint detection on cervical disease screening〔J〕.Oncol Lett,2016;12(2):887-92.
5閆振宇,安玉英,張 澍,等.高危型人乳頭狀瘤病毒感染檢測與宮頸病變影響因素分析〔J〕.中華醫院感染學雜志,2016;26(1):161-3.
6趙美泉,李桂玲,李曉波,等.HR-HPV、TCT和陰道鏡檢測宮頸病變在臨床上的應用〔J〕.中國繼續醫學教育,2016;8(34):93-5.
7張志娟,薛 燕.TCT與高危型HPV-DNA檢測在宮頸癌篩查中的應用價值探討〔J〕.中國婦幼保健,2016;31(24):5339-41.
8李 芳,劉慧英,苗 葉,等.高危型HPV檢測與TCT檢查聯合應用的臨床意義〔J〕.診斷病理學雜志,2016;23(6):441-3.
9Liu Y,Zhang L,Zhao G,etal.The clinical research of Thinprep Cytology Test (TCT) combined with HPV-DNA detection in screening cervical cancer〔J〕.Cell Mol Biol (Noisy-le-grand),2017;63(2):92-5.
〔2017-03-21修回〕
(編輯 袁左鳴/滕欣航)
R73
A
1005-9202(2017)18-4551-03;doi:10.3969/j.issn.1005-9202.2017.18.054
2015年青海省衛生計生委指導性科研課題(No.Y2015-29)
李海萍(1972-),女,副主任醫師,主要從事婦科腫瘤研究。

