RAS突變和微衛星不穩定與Ⅲ期結直腸癌患者臨床病理特征及預后的相關性分析*
劉建化, 黃成智, 曾衛強, 黎 瑩, 楊冬陽, 馬 冬△
(廣東省人民醫院, 廣東省醫學科學院 1胃腸腫瘤內科, 2胃腸外科, 3藥學部, 廣東 廣州 510180)
RAS突變和微衛星不穩定與Ⅲ期結直腸癌患者臨床病理特征及預后的相關性分析*
劉建化1, 黃成智2, 曾衛強3, 黎 瑩1, 楊冬陽1, 馬 冬1△
(廣東省人民醫院, 廣東省醫學科學院1胃腸腫瘤內科,2胃腸外科,3藥學部, 廣東 廣州 510180)
目的檢測Ⅲ期結直腸癌患者中RAS和BRAF基因突變以及微衛星不穩定(microsatellite instability,MSI)狀態,并分析其臨床病理關系及預后。方法收集2010~2015年廣東省人民醫院共281例經病理學證實的Ⅲ期結直腸癌組織標本,采用PCR-Sanger測序法和免疫組織化學法對石蠟切片進行分析,檢測RAS/BRAF基因突變和MSI狀態,并探討其與結直腸癌臨床病理特征和預后的關系。結果281例患者中,RAS/BRAF突變率為48.4%(136/281),其中KRAS突變率最高(116/281,41.3%)。RAS/BRAF基因突變與癌胚抗原水平密切相關(P<0.05)。免疫組織化學法檢測到高度MSI(MSI-H)患者18例(6.4%),MSI-H狀態在淋巴結轉移N2b期患者中更為常見(P<0.05)。BRAF基因在MSI-H腫瘤中的突變率較高(P<0.01)。RAS/BRAF野生型或者MSI-H患者的總生存期和無進展生存期均明顯高于突變型或低度MSI/微衛星穩定患者。結論RAS/BRAF突變和MSI檢測有助于結直腸癌生物學行為分析和患者預后判斷。
結直腸癌;RAS基因;BRAF基因; 微衛星不穩定
結直腸癌(colorectal cancer,CRC)是全世界范圍內最常見的惡性腫瘤之一,其發病率和死亡率分別位居第3位和第5位[1],嚴重威脅人類健康。在我國,CRC發病例數逐年上升。除了手術切除,化療是最常用的治療手段,但由于個體基因表型差異,CRC對化療藥物耐藥的發生率較高。近年來隨著對腫瘤發病機制和生物學行為深入研究,特異性高且不良反應輕的分子靶向藥物日益成為研究焦點,為CRC進入精準醫學指導下的個體化治療提供了新思路。
研究證實,CRC發生、發展涉及多基因、多步驟、多途徑,其中微衛星不穩定(microsatellite instability,MSI)途徑和染色體不穩定途徑最為重要[2]。MSI是由錯配修復基因突變或啟動子甲基化造成的細胞DNA復制錯誤,在腫瘤基因調控中發揮重要作用[3],參與多種人類腫瘤發生過程。CRC是MSI發生率較高的惡性腫瘤,90%的遺傳性非息肉病性CRC和約10%散發性CRC存在高度MSI(MSI-H)現象[4]。特別值得注意的是,染色體不穩定途徑涉及表皮生長因子受體(epithelial growth factor receptor,EGFR)介導的信號傳導通路,其與配體結合后可活化下游RAS/RAF/MAPK和PI3K/AKT/mTOR通路從而啟動信號轉導,誘導腫瘤細胞增殖、分化和侵襲[5]。目前針對EGFR的靶向藥物(如西妥昔單抗、帕尼單抗等)已經被廣泛用于晚期CRC治療,其較高的有效率更是開創了靶向治療里程碑。然而突變型RAS(包括KRAS、NRAS和HRAS)基因可導致 EGFR 信號通路異常激活,不受上游蛋白調控[6-7],患者不能從抗EGFR治療中獲益。有研究顯示,BRAF突變的CRC患者腫瘤進展更快,對抗EGFR藥物敏感性更低,生存期更短[8]。故RAS/BRAF基因狀態檢測對指導臨床治療具有重大意義。
迄今為止,已有針對EGFR信號通路上的RAS/BRAF基因突變和MSI狀態與CRC發展轉移相關性研究探索[3, 8-9],但對其臨床意義的認識尚不充分,且多為小樣本,缺乏系統性報道。本研究基于Sanger測序和免疫組化方法,以確診為Ⅲ期CRC患者的石蠟包埋組織為研究對象,檢測腫瘤中RAS/BRAF基因突變狀況和MSI狀態,并評價其臨床病理特征及預后價值,為CRC風險評估和治療提供理論依據。
材 料 和 方 法
1病例和材料
回顧性分析2010年1月~2015年10月廣東省人民醫院共281例經病理學證實的Ⅲ期CRC病例,所有病理標本均經10%甲醛固定,石蠟包埋。每個病例均有明確的起始時間(手術時期)、終點時間及終點狀態(生存/死亡),死亡患者有明確的死亡時間和死因記錄。其中男性153例(54.4%),女性128例(45.6%),年齡22~84歲,平均59.0歲。存活組121例(43.0%),中位生存期45.6月;死亡組146例(52.0%),中位生存期24.2月;14例(5.0%)患者失訪。研究對象納入標準包括:(1)入組前患者均接受手術治療,病理學診斷為Ⅲ期CRC;(2)病理學標本充足,臨床資料齊備;(3)每個患者已簽知情同意書。合并炎癥性腸病或者機體其它部位原發性腫瘤的患者被排除。總生存期(overall survival,OS)和無進展生存期(progression-free survival,PFS)分別定義為隨機化開始至死亡/隨訪結束以及至局部復發/遠處轉移/隨訪結束。腫瘤的臨床分期和病理分級依據2010年國際抗癌聯盟(The Union for International Cancer Control,UICC)所定的結直腸癌分期法。
2實驗方法
2.1標本處理和基因突變檢測 采用DNA FFPE Tissue Kit (Qiagen)提取石蠟包埋腫瘤組織的DNA,用NanoDrop 2000分光光度儀檢測提取DNA濃度和A260/A280比值。采用PCR方法進行基因擴增,利用Ion AmpliSeqTMDesigner 1.2.6 軟件包(Life Technologies)設計基因引物序列,見表1。擴增條件為:95 ℃預變性5 min; 95 ℃變性30 s, 56 ℃退火45 s, 72 ℃延伸20 s,共45個循環;最后72 ℃延伸5 min。PCR產物純化后,用ABI 3730XL測序儀(Invitrogen Life Technologies)對KRAS(外顯子2、3、4)、NRAS(外顯子2、3、4)、HRAS(外顯子2)和BRAF(外顯子15)基因進行Sanger測序,測序結果采用 Chromas和DNAMAN軟件讀取,并與NCBI基因庫序列對比分析。
2.2免疫組化實驗 每個蠟塊取4 μm厚連續切片,免疫組化方法檢測CRC中錯配修復蛋白MLH1、MSH2、MSH6和PMS2的表達。SP免疫組化試劑盒購自北京中杉公司,鼠抗人單克隆抗體購自Cell Signaling Technology。檢測時切片常規脫蠟,抗原修復,分別滴加鼠抗人MLH1(1∶150)、MSH2(1∶100)、MSH6(1∶150)及PMS2(1∶150),4 ℃孵育過夜,次日加入 II 抗,DAB顯色,蘇木素復染,中性樹膠封片。實驗中以正常細胞染色作為對照,腫瘤細胞核內出現棕黃色顆粒為陽性表達。MSI結果判定:4個蛋白均呈陽性表達即為微衛星穩定(mircosatellite stability,MSS);出現1個陰性表達為低度MSI(MSI-L);出現2個或2個以上陰性表達為MSI-H。
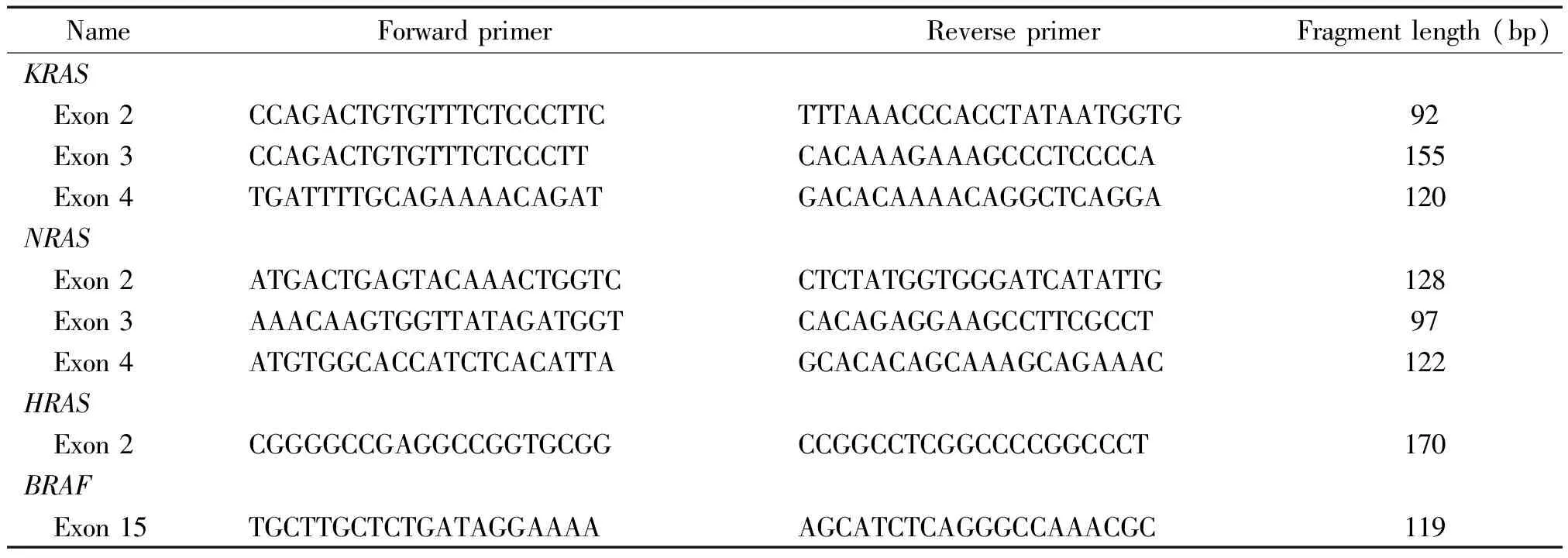
表1 RAS和BRAF基因擴增的引物序列和片段長度
3統計學處理
結 果
1RAS/BRAF基因突變頻率及類型
在281例Ⅲ期CRC組織標本中,RAS/BRAF突變率為48.4%(136/281),其中KRAS突變率最高(116/281,41.3%)。在KRAS突變的患者中,第2、3、4外顯子突變例數分別為99例(85.3%)、4例(3.5%)和13例(11.2%),其中第2外顯子第12密碼子的p.G12D突變最常見(41/116,35.3%)。圖1為檢測到的代表性突變型KRAS測序圖譜。與KRAS基因相比,NRAS(包括第2、3、4外顯子)和BRAF(包括第15外顯子)突變率較低:NRAS基因突變患者6例(2.1%),以p.G12D突變最常見(3/6,50%),未檢測到第4外顯子突變;BRAF基因突變患者19例,均為p.V600E突變,見表2。本研究未檢測到HRAS突變。
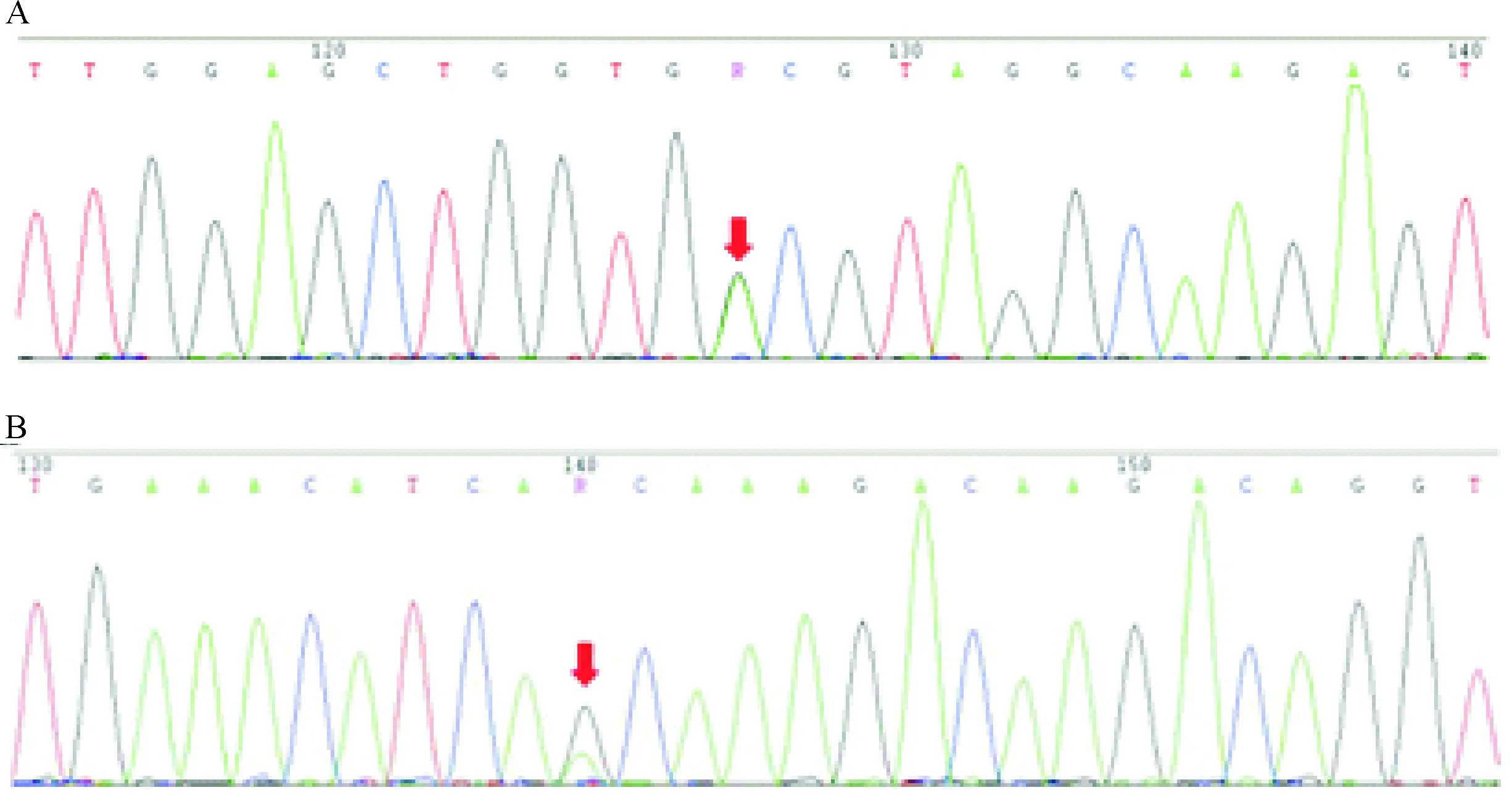
Figure 1. The representative sequencing chromatograph demonstratingKRASmutations in exon 2 (A) and exon 4 (B).
圖1結直腸癌患者突變型KRAS基因測序圖譜
在突變患者中,2例患者同時攜帶KRAS(p.G12D)和BRAF(p.V600E)突變,3例患者同時攜帶KRAS(p.G12D/p.A146T)和NRAS(p.G12D/p.A18T/ p.Q61L)突變,而本研究未檢測到BRAF和NRAS基因突變共存。
2免疫組織化學法檢測Ⅲ期CRC患者中MSI狀態
免疫組織化學染色證實:MSI-H患者18例(6.4%),MSI-L患者38例(13.5%),MSS患者225例(80.1%),其中MSI-H/KRAS(p.G12D/p.G13D)7例,MSI-H/BRAF患者4例,而在MSI-H和MSI-L患者中,MLH1表達缺失最為常見(31/56,55.4%)。圖2為1例代表性的MSS病例。
表2KRAS、NRAS和BRAF基因各個外顯子不同突變亞型的發生率
Table 2. Mutation subtype frequency distribution ofKRAS,NRASandBRAFgenes

Genemutationsn(%)KRAS p.G12D41(35.3) p.G12V25(21.6) p.G12C10(8.6) p.G12A6(5.2) p.G12R3(2.6) p.G12S1(0.9) p.G13D13(11.2) p.A59T3(2.6) p.Q61H1(0.9) p.A146T7(6.0) p.A146V2(1.7) Others4(3.4)NRAS p.G12D3(50.0) p.A18T1(16.7) p.Q61L1(16.7) p.Q61R1(16.7)BRAF p.V600E19(100)
3RAS/BRAF基因突變和MSI狀態與Ⅲ期CRC臨床病理特征的相關性
本研究探討了RAS/BRAF基因突變和MSI狀態與Ⅲ期CRC患者的臨床病理聯系,卡方檢驗分析可見KRAS基因在癌胚抗原(carcino-embryonic antigen,CEA)≥20 μg/L患者中突變率高于CEA<20 μg/L患者(P<0.05);NRAS基因在c-MET陰性/弱陽性表達患者中突變率為12.5%,明顯高于c-MET中/強陽性患者(P<0.01);而BRAF基因突變與腫瘤部位密切相關,右半結腸癌明顯高于左半結腸癌及直腸癌患者(P<0.01)。但是RAS/BRAF基因突變與腫瘤分化程度、浸潤深度及區域淋巴結轉移無關,見表3。
MSI狀態與Ⅲ期CRC區域淋巴結轉移顯著相關,在N1、N2a和N2b患者中MSI-H所占比例分別為7.3%、0.0%和13.3%,即≥7個區域淋巴結轉移的患者更多呈MSI-H狀態(P<0.05),而與患者的腫瘤部位、分化程度、浸潤深度、c-MET表達和CEA水平無關,見表4。
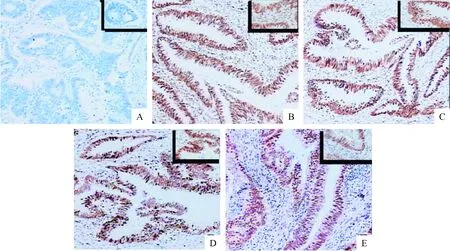
Figure 2. Immunohistochemical staining pattern of a microsatellite stability (MSS) in colorectal carcinoma (original magnification, ×100; magnification at the top right corner, ×400). A: negative control; B: MLH1 positive expression; C: MSH2 positive expression; D: MSH6 positive expression; E: PMS2 positive expression.
圖2免疫組化檢測的MSS結直腸癌患者
此外,本研究檢測發現BRAF基因在MSI-H腫瘤中的突變率(22.2%,4/18)高于MSI-L/MSS腫瘤(5.7%,15/263)(P<0.01),而KRAS和NRAS基因突變與MSI狀態無關,見表5。
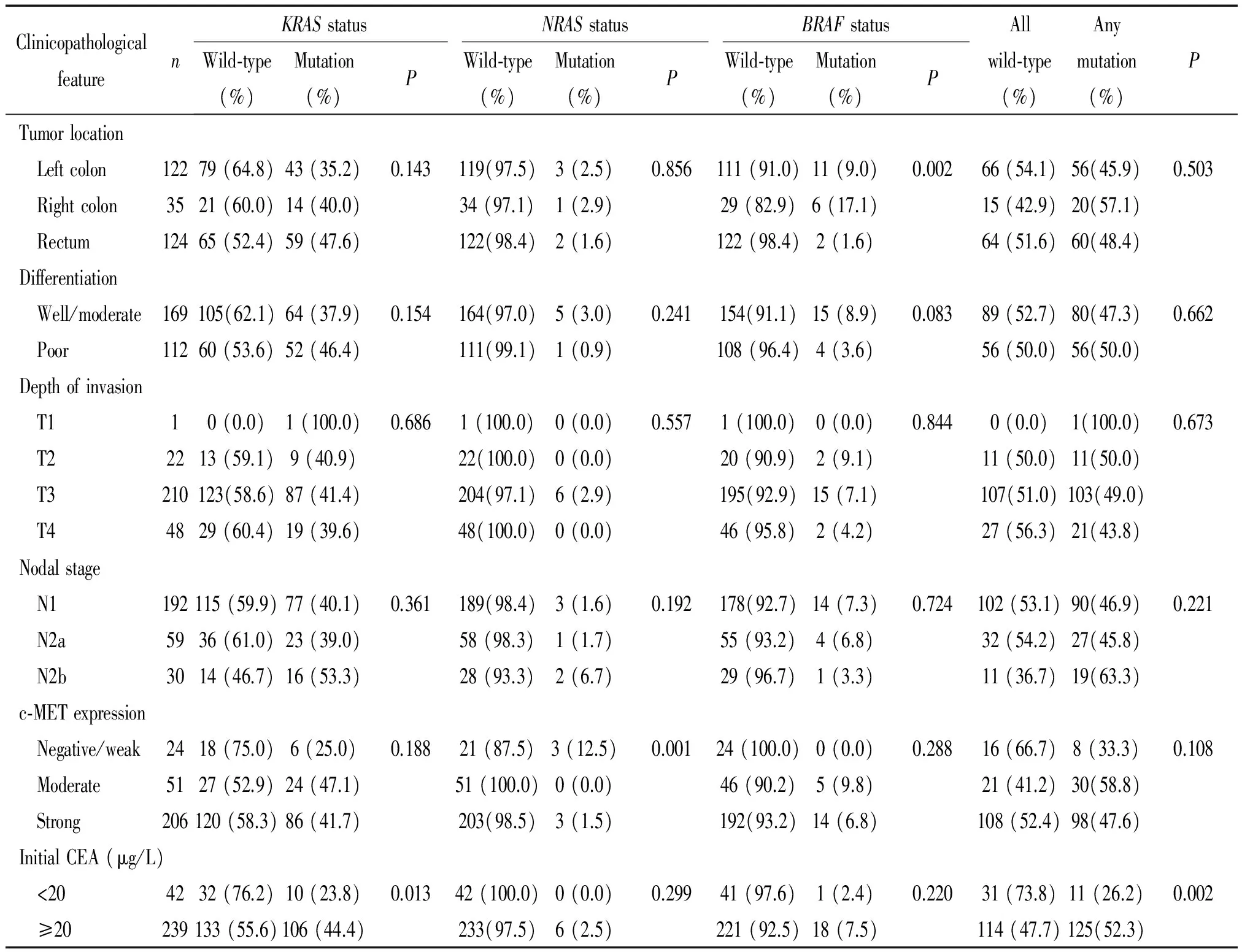
表3 RAS/BRAF基因突變與281例Ⅲ期結直腸癌患者的臨床病理關系
CEA: carcino-embryonic antigen.
4生存分析
截止到2016年12月1日隨訪結束,56.9%(160/281)的Ⅲ期CRC患者死亡,均死于腫瘤復發或轉移,中位隨訪時間36.0月(0.2~73月),21例(7.5%)患者失訪。本研究進一步評估了RAS/BRAF基因突變和MSI狀態對Ⅲ期CRC患者預后生存的影響。結果顯示RAS/BRAF野生型患者OS和PFS均明顯高于突變患者(2=17.787,P<0.01和2=15.662,P<0.01);同樣,MSI-H患者的預后優于MSI-L/MSS患者(OS:2=5.963,P<0.05; PFS:2=3.971,P<0.05),見圖3。
討 論
CRC是臨床病理異質性較高的惡性腫瘤,其起病隱匿,侵襲性高。近年來EGFR作為CRC治療的一個重要靶點已經引起廣泛關注[5],特別是EGFR信號通路中起關鍵作用的RAS/BRAF基因異常更與人類腫瘤惡性轉化密切相關。同時,作為CRC另一發病機制,MSI檢測成為CRC高危人群篩選和治療選擇的一種新手段,美國食品藥品監督管理局(Food and Drug Administration,FDA)已批準程序性細胞死亡蛋白1(programmed cell death protein 1,PD-1)抑制劑用于治療具有MSI-H的晚期實體瘤患者,這是FDA首次批準不按腫瘤來源,而直接按照生物標志物使用的抗癌藥物,是腫瘤治療史上一個重大突破[4]。目前,靶向藥物聯合免疫治療已成為CRC研究熱點。我們希望在此基礎上,進一步探討RAS/BRAF突變和MSI的相關性及其與CRC發生發展關系,從而找出新的分子診斷、治療和預后判定方法,在基因水平實現CRC個體化治療,使病人生存獲益。
本研究對281例Ⅲ期CRC組織標本進行檢測,結果顯示RAS/BRAF突變率為48.4%(136/281),6.4%(18/281)患者為MSI-H;其中KRAS基因第2外顯子突變率最高,而RAS家族其它成員比如NRAS和HRAS的突變則較為罕見。值得一提的是,不同于RAS基因突變的異質性,BRAF突變具有同質性,均為V600E突變。上述結果與國外的研究類似[9-10]。有研究顯示[11],BRAF基因突變率在CRC患者里為4%~10%,同樣的結論在我們的研究中也得到證實(6.8%,19/281)。此外,本研究也觀察到突變的KRAS、NRAS和BRAF基因之間以及突變基因和MSI-H狀態之間并不具有排他性,1.8%(5/281)患者同時存在2種基因突變,KRAS與BRAF突變、KRAS與NRAS突變相互重疊,而NRAS與BRAF突變卻是相互獨立的;遺憾的是我們未檢測到同一基因不同外顯子的突變共存,這些結果與近年來報道[12]部分不符,可能原因是所選樣本來源不同(中國人對比歐美人)以及樣本量存在差異。最近,一項回顧性研究也提出,MSI-H與RAS/BRAF突變之間并不排斥[13],同樣我們的實驗檢測到11例MSI-H患者同時具有KRAS或BRAF突變。RAS/BRAF基因突變在CRC腫瘤發生早期即出現,腫瘤進程中癌細胞的MSI狀態始終不變。令人鼓舞的是,隨著基因譜數據不斷積累,基因之間的相關性將被進一步闡明。
表4MSI狀態與281例Ⅲ期結直腸癌患者的臨床病理關系
Table 4. The correlation between the microsatellite instability (MSI) status and clinicopathological features in 281 patients with stage Ⅲ colorectal cancer
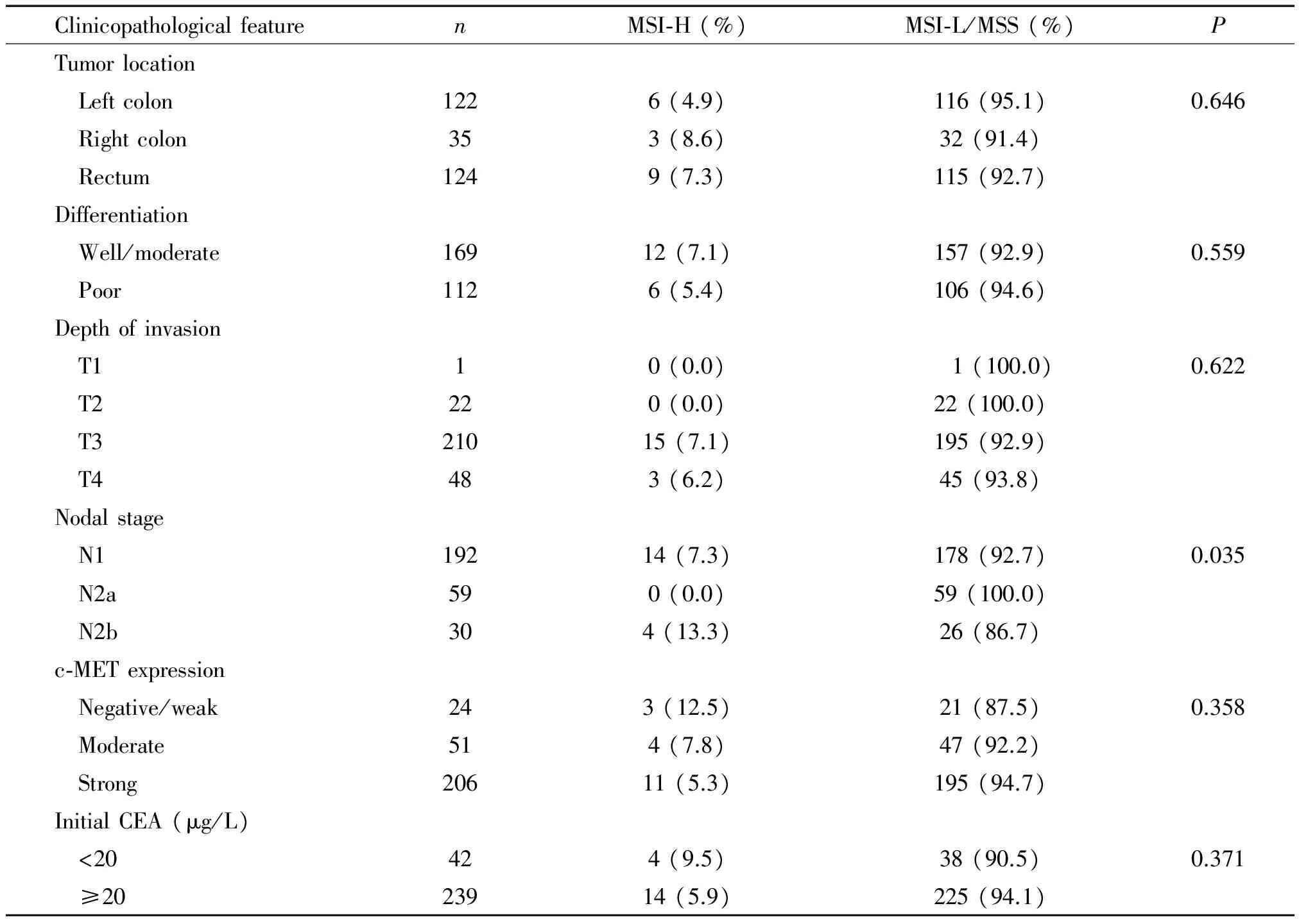
ClinicopathologicalfeaturenMSI?H(%)MSI?L/MSS(%)PTumorlocation Leftcolon1226(4.9)116(95.1)0.646 Rightcolon353(8.6)32(91.4) Rectum1249(7.3)115(92.7)Differentiation Well/moderate16912(7.1)157(92.9)0.559 Poor1126(5.4)106(94.6)Depthofinvasion T110(0.0) 1(100.0)0.622 T2220(0.0)22(100.0) T321015(7.1)195(92.9) T4483(6.2)45(93.8)Nodalstage N119214(7.3)178(92.7)0.035 N2a590(0.0)59(100.0) N2b304(13.3)26(86.7)c?METexpression Negative/weak243(12.5)21(87.5)0.358 Moderate514(7.8)47(92.2) Strong20611(5.3)195(94.7)InitialCEA(μg/L) <20424(9.5)38(90.5)0.371 ≥2023914(5.9)225(94.1)
MSI-H: MSI-high; MSI-L: MSI-low; MSS: microsatellite stability.

表5 MSI狀態與基因突變的相關性
我們進一步探討了RAS/BRAF基因突變與Ⅲ期CRC臨床病理參數之間的關系,研究表明突變型RAS/BRAF基因在促進CRC發展、侵襲中具有重要臨床意義。具體說,KRAS基因在CEA≥20 μg/L的患者中突變率較高,而與其它臨床病理學特征無關。國內外有文獻報道,KRAS突變多預示患者老齡、腫瘤分化程度低、臨床分期晚[11-12]。不同研究結果的差異,可能源于研究人群遺傳背景不同。迄今為止,NRAS突變由于檢測率低,其臨床意義具有一定爭議性。在惡性黑色素瘤和白血病里,NRAS突變更多出現在老年患者,一項最近研究表明,右半結腸癌易發生NRAS突變[13]。在本研究中,NRAS突變與c-MET低表達密切相關,提示NRAS突變較其它RAS突變腫瘤惡性度較低。此外,CRC中HRAS突變更為罕見,突變率<0.5%,目前國內尚無有關HRAS突變臨床價值的報道。本實驗亦未檢測到HRAS突變腫瘤。我們的研究同時表明BRAF在女性、右半結腸癌突變率高,這與Martinetti等[11]研究結果基本一致。總之,RAS/BRAF突變的CRC具有更強的侵襲性,最終導致器官浸潤、腫瘤擴散。
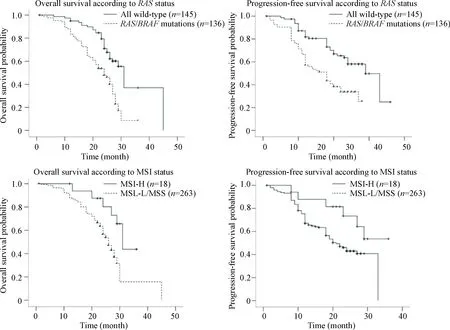
Figure 3. Kaplan-Meier survival curves of stage Ⅲ colorectal carcinoma samples.
圖3Ⅲ期結直腸癌患者的OS和PFS生存曲線
近年來,多個數據顯示MSI-H的CRC患者具有明顯且獨立的臨床特征:MSI-H較之MSI-L/MSS患者,多表現為低分化、組織異質性明顯、克羅恩樣病表現以及淋巴細胞浸潤[6, 13]。孟文建等[14]對128例Ⅱ~Ⅲ期直腸癌患者進行分析,得出與上述相同結果,更進一步提出MSI-H好發于右半結腸、女性多見。我們的數據也證實MSI-H患者淋巴結轉移更明顯。在MSI與RAS/BRAF基因突變相關性研究中,統計顯示MSI-H與BRAF突變密切相關,而MSI狀態與其它基因突變無關。一項最近的研究也注意到BRAF突變的CRC中MSI-H占40%,結果有統計學意義[6]。然而Ogura等[13]分析表明MSI-L腫瘤更易出現NRAS突變,與其它基因突變無關。這種差異可能原因是入組患者種族不同以及研究方法有異。由此可見,MSI參與CRC發生發展,其狀態檢測有助于預測CRC生物學行為。
早在上個世紀90年代,KRAS突變作為實體瘤預后不良的因素已被報道,但是直到近些年,RAS/BRAF突變對CRC預后的預測價值才引起廣泛關注。同既往研究一樣,本實驗發現在Ⅲ期CRC中,RAS/BRAF基因突變組,特別是BRAF突變組,其OS和PFS明顯低于野生型組;而NRAS突變組的預后較其它突變組好。總之,RAS/BRAF基因突變是CRC預后不良的預測因子。此外,盡管多項國內外研究對MSI狀態與各臨床分期CRC的預后關系進行了探索,但結論尚未統一。就目前而言,比較一致的是在Ⅱ、Ⅲ期CRC患者中,MSI-H對生存有積極意義[15],我們的研究結果也支持上述觀點。但是MSI狀態作為CRC患者生存的預測指標仍需大樣本前瞻性臨床試驗進一步證實。
綜上所述,由于本研究的回顧性本質,結果不可避免存在選擇性偏倚。研究過程中部分患者臨床資料失訪,特別是術后未再入院治療的病人。因此我們需要更多的體內外實驗證實上述觀點。總之,RAS/BRAF基因突變和MSI-L/MSS狀態不僅是Ⅲ期CRC致病機制,也是CRC侵襲力和預后不良的一個新的預測因子,其檢測對于判斷新發病例預后及制定個體化治療策略具有重要意義。
[1] 周靜怡, 鐘 冰, 劉 麗, 等. miR-496過表達抑制結腸癌細胞生長和轉移[J]. 中國病理生理雜志, 2016, 32(10):1815-1823.
[2] Wicha MS. Targeting self-renewal, an Achilles’ heel of cancer stem cells[J]. Nat Med, 2014, 20(1):14-15.
[3] 石雪迎, 鄭 杰. 系統篩查微衛星不穩定性結直腸癌的意義和策略[J]. 中華病理學雜志, 2015, 44(1):9-14.
[4] 李異玲, 田 忠, 傅寶玉. 胃癌及癌前病變中PTEN及微衛星不穩定的變化及二者的關系[J]. 世界華人消化雜志, 2008, 16(22):2470-2475.
[5] 唐夏莉, 焦德敏, 陳 君, 等. miRNA-126對肺癌A549細胞的增殖、遷移、侵襲及EGFR/AKT/mTOR信號通路的影響[J]. 中國病理生理雜志, 2016, 32(3):458-463.
[6] 宗星月, 李進偉. 針對 EGFR 和 VEGF/VEGFR 靶點的腫瘤分子靶向藥物研究進展[J]. 中國實用內科雜志, 2014, 34(Suppl 2):62-64.
[7] 鞏 波, 李東風, 謝子鈞, 等. 上/下調miR-21對結腸癌細胞的生物學作用及對西妥昔單抗藥物敏感性的影響[J]. 中國病理生理雜志, 2014, 30(4):609-614.
[8] Di Nicolantonio F, Martini M, Molinari F, et al. Wild-typeBRAFis required for response to panitumumab or cetuximab in metastatic colorectal cancer[J]. J Clin Oncol, 2008, 26(35):5705-5712.
[9] Zeinalian M, Emami MH, Naimi A, et al. Immunohistochemical analysis of mismatch repair proteins in Iranian colorectal cancer patients at risk for lynch syndrome[J]. Iran J Cancer Prev, 2015, 8(1):11-17.
[10] Ogino S, Nosho K, Kirkner GJ, et al. CpG island methy-lator phenotype, microsatellite instability, BRAF mutation and clinical outcome in colon cancer[J]. Gut, 2009, 58(1):90-96.
[11] Martinetti D, Costanzo R, Kadare S, et al.KRASandBRAFmutational status in colon cancer from Albanian patients[J]. Diagn Pathol, 2014, 9:187.
[12] Kawazoe A, Shitara K, Fukuoka S, et al. A retrospective observational study of clinicopathological features ofKRAS,NRAS,BRAFandPIK3CAmutations in Japanese patients with metastatic colorectal cancer[J]. BMC Cancer, 2015, 15:258.
[13] Ogura T, Kakuta M, Yatsuoka T, et al. Clinicopathological characteristics and prognostic impact of colorectal can-cers with NRAS mutations[J]. Oncol Rep, 2014, 32 (1):50-56.
[14] 孟文建, 王 玲, 于永揚, 等. 微衛星不穩定在散發性Ⅱ、Ⅲ期直腸癌中的意義[J]. 重慶醫學, 2010, 39 (18):2420-2422, 2426.
[15] 李新霞, 胡曉杰, 吳 濤, 等. 散發性結直腸癌組織病理學特征及微衛星不穩定狀態分析400例[J]. 世界華人消化雜志, 2013, 21(12):1080-1089.
(責任編輯: 盧 萍, 羅 森)
CorrelationofRASmutationsandmicrosatelliteinstabilitywithclinicopathologicalfeaturesandprognosisofpatientswithstageⅢcolorectalcancer
LIU Jian-hua1, HUANG Cheng-zhi2, ZENG Wei-qiang3, LI Ying1, YANG Dong-yang1, MA Dong1
(1DepartmentofGastrointestinalOncology,CancerCenter,2DepartmentofGastrointestinalSurgery,3DepartmentofPharmacy,GuangdongGeneralHospital,GuangdongAcademyofMedicalSciences,Guangzhou510180,China.E-mail:madong8005@126.com)
AIM: To investigate the status ofRAS/BRAFmutations and microsatellite instability (MSI) and their associations with clinicopathological features and prognosis of the patients with stage Ⅲ colorectal cancer (CRC).METHODSThe surgical patients with stage Ⅲ CRC (n=281) were followed up. The mutations ofRAS/BRAFwere examined by PCR amplification-Sanger sequencing, and MSI status was detected using immunohistochemistry (IHC) in their archival paraffin-embedded tissue specimens. The relationships of the status with the clinicopathological features and prognosis of the patients were statistically analyzed.RESULTSAmong 281 patients, the mutations ofRAS/BRAFwere observed in 136 cases (48.4%), including 116 cases (41.3%) ofKRASmutations.RAS/BRAFmutations were highly correlated with the level of carcino-embryonic antigen (P<0.05). Moreover, 18 cases (6.4%) of MSI-high (MSI-H) patients were determined by IHC, and MSI-H status was more common in N2b patients (P<0.05). Correlation study found that the mutation rate ofBRAFwas higher in MSI-H tumors than that in MSI-low (MSI-L)/microsatellite stability (MSS) counterparts (P<0.01), although no association betweenKRAS/NRASmutations and the MSI status was observed. The prognosis in the patients with wild-typeRAS/BRAFor MSI-H was better than the patients with any mutation or MSI-L/MSS (P<0.01).CONCLUSIONMutantRAS/BRAFand MSI may serve as fairly good indicators for prognosis of the patients with stage Ⅲ CRC.
Colorectal cancer;RASgene;BRAFgene; Microsatellite instability
R363; R735.3
A
10.3969/j.issn.1000- 4718.2017.10.017
1000- 4718(2017)10- 1837- 08
2017- 07- 04
2017- 07- 25
廣東省醫學科研基金資助項目(No. A2017418)
△通訊作者 Tel: 020-81884713-80521; E-mall: madong8005@126.com
雜志網址: http://www.cjpp.net

