腦膜瘤的MRI和CT影像特征分析
聶文君
(江蘇省常州市第七人民醫院影像科,江蘇 常州 213011)
腦膜瘤的MRI和CT影像特征分析
聶文君
(江蘇省常州市第七人民醫院影像科,江蘇 常州 213011)
目的腦膜瘤的MRI和CT影像特征分析。方法選取我院2012年~2016年經臨床病理證實或隨訪證實腦膜瘤患者共21例,對其行CT與MR診斷,對CT與MR的影像表現進行對照。結果患者21例中,頂部鐮旁7例,額部鐮旁5例,大腦凸面9例;邊緣光滑15例,邊緣呈不規則分葉狀6例;密度與信號均勻16例,病理均為Ⅰ級腦膜瘤;混雜密度和信號5例,內部可見壞死、囊變,其中Ⅰ級腦膜瘤3例,Ⅱ級腦膜瘤1例,病理Ⅲ級腦膜瘤1例;灶周無水腫13例,輕度水腫2例,中度水腫2例,重度水腫4例;增強后見硬膜尾征8例;鄰近顱骨異常5例。結論分析腦膜瘤的CT與MR影像特征,對于于術前明確診斷及治療方式的選擇,具有較高的臨床應用價值。
腦膜瘤;MRI;CT
腦膜瘤屬于臨床常見的良性腫瘤之一,在顱內原發腫瘤當中所占比率較高,大約在15%~20%[1]。非典型性、間變型的腦膜瘤復發的幾率非常高,且有快速侵襲生長的趨勢,對于臨床治療方法的選取會產生較大影響。據相關研究結果證實,臨床做好腦膜瘤的初期診斷,以便及時采取相應的手術方法展開救治,對于延緩患者的病情,提升臨床療效等方面具有重要意義。對此,本文主要篩選經臨床證實腦膜瘤患者共21例作為研究對象,分析其CT與MR影像特征,現報道如下。
1 資料與方法
1.1 一般資料
選取我院2012年~2016年經臨床病理證實或隨訪證實腦膜瘤患者共21例,其中男9例,女12例;年齡10~60歲,平均(40±3.9)歲,對其行CT與MR診斷。入選的患者21例完全行增強掃描,行CT與MR掃描18例,只行CT掃描2例,只行MR掃描1例。
1.2 方法
1.2.1 CT診斷
本次研究診斷掃描儀選取利浦128排CT,平行在聽眥線持續掃描十層,一旦發現任何病灶,均行薄層增強掃描,所應用的造影劑選取非離子型碘海醇。
1.2.2 MR診斷
此次研究選取GE3.0T MR診斷儀,冠狀面、矢狀面、橫斷面。掃描參數:T1wI TR(450~500 ms);TE(15~18 ms);T2WI TR(3000~5000 ms),TE(60~90 ms)。所應用的造影劑選用0.2 mL/kg的釓噴酸葡胺。
2 結 果
2.1 分析腦膜瘤發病部位
診斷結果顯示,入選的腦膜瘤患者21例都是單發,其中,大腦凸面9例,頂部鐮旁7例,額部鐮旁5例。
2.2 分析腦膜瘤大小、形態
診斷結果顯,腫瘤最大者分別是4 cm*4.5 cm*5 cm,最小者分別是1.5 cm*1.5 cm*2 cm;入選的21例患者中,邊緣光滑15例,邊緣呈不規則分葉狀6例。其中,沒有明確的包膜1例,且呈現浸潤性持續生長。
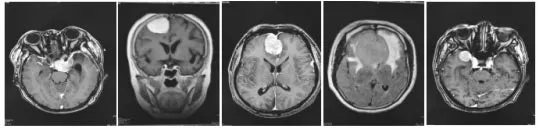
圖1 從左到右分別為大腦鞍區、半球凸面、中線大腦鐮、橋小腦角區腦膜瘤,部分可見腦膜尾征及瘤旁水腫
2.3 CT診斷與MR診斷的表現
診斷結果顯示,CT掃描:密度均勻15例,其中,略高密度11例,等密度2例,低密度2例,增強掃描均呈均勻明顯強化;密度不均5例,強化不均勻。MR掃描:信號均勻15例,強化均勻;混雜密度和信號5例,內部可見壞死、囊變;灶周無水腫10例,輕度水腫5例,中度水腫2例,重度水腫4例;增強后見硬膜尾征8例,鄰近顱骨異常5例。
3 討 論
腦膜瘤是臨床常見的一種腫瘤,該腫瘤主要位于患者腦膜的中胚層,源自蛛網膜粒附近的帽細胞,尤其是表現為蛛網膜絨毛的部分細胞,且大部分均附著在人員的硬腦膜中,其發病的部位主要集中在大腦的凸面、小腦區、蝶骨嵴、鞍結節等。據有關資料顯示,腦膜瘤僅有少數集中于側腦室內的脈絡從、頭頸部以及腦外,該種腫瘤的生長速度非常慢,但是發病率相對較高,在整個顱內腫瘤中所占比率為15%左右,其病變的性質重點表現在良性、惡性腦膜瘤間,主要包括:良性、惡性以及非典型的腦膜瘤,臨床以良性腦膜瘤較為常見[2]。
按照WHO 2000年的腦膜瘤進行分類,主要分為:Ⅰ級、Ⅱ級、Ⅲ級,其中,良性腦膜瘤,即Ⅰ級;低度惡性腦膜瘤,即Ⅱ級;惡性腦膜瘤,即Ⅲ級[3]。相關資料顯示,腦膜瘤發病性質和腫瘤血管的生成、瘤周血管水腫等相關,從Ⅰ級、Ⅱ級、Ⅲ級腦膜瘤的微血管分布來看,Ⅰ級明顯低于Ⅱ級、Ⅲ級。本組病例16例良性,1例低度惡性,1例惡性,良性腦膜瘤的CT和MRI特征是密度或信號均勻,邊緣清晰,強化均勻;惡性腦膜瘤的特征是密度或信號不均,可見壞死和囊變,強化不均。本組病例惡性較少,無統計學意義。鈣化、顱骨改變、腦膜尾征及水腫良惡性均可有。
鞍區腦膜瘤的鑒別診斷,主要與腺垂體瘤、咽顱管瘤鑒別,具體診斷依據表現在下述幾個方面:蝶鞍未快速擴大,能夠清晰地觀察到正常形態之下所顯現出的腺垂體;腫瘤四周無骨質嚴重改變,且咽顱管瘤大部分密度不夠均勻,經CT檢查之后能夠清楚地看出特征性腫瘤鈣化;小腦區腦膜瘤與硬腦膜轉移瘤、聽神經瘤、特發性的硬腦膜炎等鑒別,聽神經瘤通常會引發對應側中的聽道逐漸擴大,且病灶的外形呈現為蘑菇式樣;針對處于大腦凸面一些相對較小的腦膜瘤,應該和普通的腦回相互鑒別開,前者的強化效果非常顯著,后者正常強化。
據相關臨床實踐研究結果證實,MR的增強掃描對于惡性腦膜瘤的臨床診斷價值非常高,而且,腫瘤邊緣嚴重不規則以及不均勻的強化也是臨床診斷惡性腦膜瘤一個關鍵性的特征。其中,惡性腦膜瘤大部分都是呈現浸潤性的快速生長,且由于所生長的速度并不是很均衡,因此,大部分惡性腦膜瘤患者在進行臨床診斷時,其表現主要分成葉或是結節式樣,其腦瘤的界面不是非常清楚。
MR影像信號的強度或者是CT影像密度的過程中,其鑒別診斷的價值比較均勻,且因惡性腦膜瘤的腫瘤細胞生長較為迅速,常常會造成腫瘤體的中央大量缺血壞死或是產生嚴重的囊性變,因此,臨床診斷惡性腦膜瘤所發出的信號或者是密度經常呈現不均勻。而良性腫瘤由于生長速度非常慢,其引發缺血壞死的幾率非常小,有資料顯示,超過90%左右的腫瘤呈現均勻等信號或是密度等,和此次研究結果相符。
臨床以CT和MR診斷方法來對腦膜瘤進行診斷,兩種診斷方法的優勢、劣勢均存在較大差異。其中,CT診斷方法對于腫瘤機體內部的鈣化、顱骨的骨結果變化等顯示非常明顯,而針對一些小腫瘤及集中于顱頂、顱底部的腦膜瘤的確診率則相對偏低。而MRI診斷方法具有各個方位呈像、無骨偽影等優勢,對于腦膜瘤患者的顱頂、后顱窩、病變較小部位的定位等方面,其臨床診斷準確率明顯高于CT診斷方法。因此,臨床將CT診斷與MR診斷相互結合,相互補充,可為影像診斷提供更多有用的信息,最終提升腦膜瘤患者術前的臨床診斷確診率。
綜上所述,對腦膜瘤患者行CT診斷與MR檢查,兩種診斷方法均會表現出現相關特征,且能清晰地看出且確定腦膜瘤特征改變,進而提升臨床診斷準確率,有助于之后制定針對性的臨床治療方案,最終提升臨床療效。
[1] 郭繼文,杜 蕊,于 寰,張艷霞.不同病理類型腦膜瘤在CT和MRI上的影像表現分析[J].中華腫瘤防治雜志,2016,(S1):46-47.
[2] 陳 軍.146例顱內腦膜瘤的MRI與CT影像學特征分析[J].現代診斷與治療,2013,(10):2257.
[3] 李冬雪,李 超.顱內腦膜瘤的MRI與CT影像學特征[J].航空航天醫學雜志,2012,(04):446-448.
R739.45
B
ISSN.2095-8242.2017.049.9634.02
本文編輯:趙小龍

