結核性膿胸83例胸腔鏡手術時機臨床研究
張建華,郭 琪,張 毅,朱昌生
西安市胸科醫院外科(西安710061)
結核性膿胸83例胸腔鏡手術時機臨床研究
張建華,郭 琪,張 毅,朱昌生
西安市胸科醫院外科(西安710061)
目的:探討結核性膿胸行胸腔鏡手術(VATS)時機的選擇。方法:收集結核性膿胸患者83例,均進行VATS手術治療,根據患者術后術前是否使用糖皮質激素來、手術用時及不同胸腔積液量來分析治療效果。結果:83例中,21例中大量胸腔積液與62例少量胸腔積液或局限包裹患者手術用時、術中出血量及術后殘余積液、積氣分別比較,均有統計學差異(P<0.05);29例病程<3月與54例≥3月患者選擇VAT手術術中出血量與術后胸腔積液積氣分別比較,均有統計學差異(P<0.05);49例術前使用糖皮質激素與34例未使用激素患者進行手術治療手術用時、術中出血量分別比較,均有統計學差異(P<0.05)。結論:對于結核性膿胸患者,病程在3月內、胸腔積液量少或呈局限性包裹、以及術前適當使用糖皮質激素的前提下進行VATS手術方可取得較好療效。
結核性膿胸是手術治療的適應癥[1]。近年來隨著微創理念的發展,采取胸腔鏡手術(Video-assisted thoracic surgery,VATS)的方式來治療結核性膿胸的報道越來越多的出現在國內外[2]。但是,我們在對這一術式的施行過程中遇到了一定的困難,部分患者出現手術時間明顯延長,術中出血相對較多,術后閉式引流管引流量較大或者明顯漏氣;甚至出現了術中中轉常規開胸的情況。為了盡量減少中轉,更好的體現VAYS手術微創的優點,我們回顧分析了近2年來在我院完成這一手術的83例患者,以期對今后通過VATS來治療結核性膿胸有所幫助,現報告如下。
資料與方法
1 一般資料 選取我院2年來采用VATS手術方式治療的結核性膿胸患者83例,其中男性52例,女性31例,年齡14~67歲,平均(32.6±2.5)歲,病程2~9月,平均約3.6月。依據結核性胸膜炎的診斷標準[3]:①有典型結核性胸膜炎臨床癥狀、體征及胸部X線、CT或超聲表現;②對抗結核治療有效;③臨床能夠排除其他非結核性胸膜疾病;④胸水腺苷脫氨酶( ADA)> 45 U/L,胸水ADA/血清 ADA>1.4或胸水溶菌酶(LZM)/血清胸水溶菌酶>1.1;⑤結核菌素試驗( PPD- G5TU)強陽性,血清(胸水)抗結核抗體陽性;⑥胸水結核聚合酶鏈反應( PCR- TB)陽性;⑦胸水或胸膜組織抗酸桿菌涂片或結核菌培養陽性;⑧胸液或胸膜組織病理證實結核病變。具備 ①~⑥中3項或⑦~⑧中任一項確診為結核性胸模炎。而后胸片及 CT檢查提示胸腔內包裹性積液形成,血沉>20 mm/h,胸腔穿刺為淡黃色膿性,普通培養無細菌生長,細胞總數>10×109/L,蛋白>40 g /L,比重>1.020時可以診斷為結核性膿胸。本組83例患者,術前胸片及胸部CT檢查均可見胸腔內包裹性積液形成,或者有胸膜明顯增厚、纖維板形成。超聲可見胸腔積液內呈分隔狀結構,胸腔穿刺抽出膿液,其中3例膿液涂片抗酸桿菌呈陽性,膿液結核菌培養5例陽性、普通菌培養均為陰性;83例術前均給予加強抗結核治療3周或以上;所有病例術后病理診斷均為結核性膿胸。
2 手術方法 在采取雙腔氣管插管全身麻醉后,患者健側側臥位,依據患者胸部CT及胸片,膿胸范圍較大或者全膿胸,則常規于腋中線第7或8肋間做探查孔位;局限性膿胸則依據術前超聲定位,于膿腔中央下最低位腋中線處做觀察切口。吸出膿液后置入胸腔鏡,根據鏡下觀察情況確定操作切口位置。鏡下觀察并清除膿腔內壞死及肉芽組織,后沿操作切口進入胸膜外間隙,游離壁層增厚胸膜纖維板,腔鏡下切除已游離的壁層纖維板,刮除膿腔內壞死及肉芽組織并消毒,電刀切開臟層纖維板,注意保護肺包膜,并在纖維板與肺包膜間游離,直至膿腔反折,一并切除臟層及剩余的壁層纖維板。隨剝離的困難程度可以于腋后線增加需要的輔助切口或延長原切口。所有患者均放置胸腔閉式引流管。對于膿腔較大的患者,必要時放置2根引流管。
3 觀察項目及判定標準 依據患者術前治療時間(3月為界[4])、胸腔積液量(依據胸片所見:少量積液為300~500ml,其上緣在第4肋前端以下;中量積液為500~800ml,上緣在第4肋前端平面以上,第2肋前端平面以下;大量積液為800ml以上,上緣達第2肋前端以上)及術前抗結核治療同時是否使用糖皮質激素(應用在4周或以上)的因素進行分組。觀察中轉開胸手術例數;對于完成VATS手術的患者,監測并分析術中出血量、手術時間及術后胸腔殘余積液積氣并發癥作為觀察指標。根據不同治療時機、胸腔積液量及術前有無使用激素進行分組,各組基本資料與術者技能比較無統計學差異(P>0.05),具有可比性。
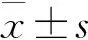
結 果
83例患者均進行VATS手術治療,無術中轉常規開胸手術,無術中術后出現嚴重并發癥甚至死亡患者,見表1。

表1 83例圍手術期監測相關指標對比情況
由表1可見,83例中,21例患者在胸腔中、大量積液時進行VATS手術,與62例少量積液或局限包裹患者比較,手術用時長,術中出血量大,術后胸腔殘余積液、積氣患者多,差異均有統計學意義(P均<0.05)。83例中,29例病程在<3月時進行VATS手術,與病程≥3月時進行VATS手術的54例患者比較,術中出血量少,術后胸腔殘余積液積氣例數少,差異均有統計學意義(P均<0.05),而手術用時比較無統計學差異(P>0.05)。83例中,49例術前使用糖皮質激素的患者與34例未使用激素治療的患者相比,手術用時短,術中出血量小,差異均有統計學意義(P均<0.05),而術后胸腔殘余積液積氣例數比較無統計學差異(P>0.05)。提示了結核性膿胸患者進行VATS手術治療,手術時機應選擇在病程3個月內,患者胸腔積液量較少或者已經局限包裹,適當的激素輔助治療有利于行VATS手術治療。
討 論
常規的開胸手術來治療結核性膿胸存在手術創傷較大,術后恢復緩慢的缺點。近年來隨著胸腔鏡技術的發展和普及,以及胸外科醫生的不斷探索,曾因胸腔廣泛粘連,原本被視為胸腔鏡手術的相對禁忌的結核性膿胸患者,也成為胸外科醫生前進的方向[5-6]。但是在我們對這一術式的實施中發現,只有選擇適當時機的病例才能最好的體現胸腔鏡技術微創的理念。
從本組病例觀察可見,首先隨著病程的延長,雖未對手術時間造成明顯影響,但是術中出血量及出現術后胸腔積液積氣的情況均明顯增加。分析原因:病史在3月以上者,多數患者胸膜明顯增厚,可達1.0~1.5cm,臟壁層胸膜與肺組織粘連緊密[4],在剝離過程中造成困難,極易造成肺破裂,漏氣明顯;而且肺組織長期被增厚的纖維板包裹壓迫,解除限制后肺復張較困難,更容易在術后出現胸腔積液積氣。其次,患者結核性胸膜炎內科治療后,最終形成的膿胸范圍與手術時間、術中出血量及術后恢復均有相關。分析原因:膿腫形成的范圍直接影響手術操作區域及手術創面的大小,這也直接導致術中更易造成肺破裂,大面積的剝離面必然產生更多的滲血、滲液,更容易出現術后胸腔積液、積氣;因此我們建議,出現單側大量積液的結核性胸膜炎患者應盡早積極引流;而且由此形成的膿胸范圍較大的患者在手術中應當放置2根及以上閉式引流管,以期術后能夠充分引流,并且加強呼吸道管理,促進肺腑張,以減少術后參與胸腔積液、積氣,甚至膿胸再次形成。最后,我們注意到部分患者術前應用糖皮質激素對手術時間及術中出血可能存在一定的影響,術前有使用激素的患者在手術時間及術中出血量較未使用患者有所縮短及減少。分析原因,可能與糖皮質激素對炎癥反應的抑制作用有關,疾病早期患者在結核中毒癥狀明顯時,在加強抗結核的同時使用糖皮質激素可以有效減少因胸膜炎癥反應導致的滲出,減少胸腔積液的形成[7],進而減輕臟、壁層胸膜及胸膜、肺包膜間的粘連,從而更易于在胸腔鏡下進行纖維板切除手術。
[1] 顧愷時主編. 胸心外科手術學[M]. 上海:上海科學技術出版社,2003:596.
[2] 金明華,王 偉,王傳慶,等.電視胸腔鏡膿胸廓清術治療結核性膿胸[J].中國微創外科雜志,2012,12( 6) : 524 -526.
[3] 唐神結,高 文.臨床結核病學[M].北京: 人民衛生出版社,2011:366-376.
[4] 何 鋒,李遠航,王小英,胸膜纖維板剝脫術治療慢性結核性膿胸手術時機的選擇[J]. 臨床肺科雜志,2010,15(9):1254-1255.
[5] Barbetakis N,Palloura D,Asteriou C,etal. Comment: the role of video-assisted thoracoscopic surgery in the management of tuberculous empyemas[J]. Interact Cardiovasc Thorac Surg,2009,8(3): 337-338.
[6] 韋 林,朱昌生,吳 莉,等. 胸腔鏡在結核性膿胸纖維板剝脫術中的應用[J]. 中華胸心血管外科雜志,2014,30(11): 678.
[7] 蘭 星,余曉曼,胡 克. 糖皮質激素對結核性胸膜炎療效的Meta分析[J]. 海南醫學,2015,(5):743-746.
膿胸,結核性/外科學 胸腔鏡檢查 糖皮質激素/治療應用 @手術時機
R655
A
10.3969/j.issn.1000-7377.2017.11.033
(收稿:2017-05-06)

