單孔胸腔鏡肺葉切除術治療早期非小細胞肺癌效果觀察
張巖,陳少慕,何靖康
(蘇州大學附屬第一醫院,江蘇蘇州215006)
·臨床研究·
單孔胸腔鏡肺葉切除術治療早期非小細胞肺癌效果觀察
張巖,陳少慕,何靖康
(蘇州大學附屬第一醫院,江蘇蘇州215006)
目的觀察單孔胸腔鏡肺葉切除術治療早期非小細胞肺癌效果。方法早期非小細胞肺癌患者77例,其中35例接受單孔胸腔鏡肺葉切除術治療(單孔組),42例接受三孔胸腔鏡肺葉切除術治療(三孔組)。比較兩組手術時間、術中淋巴結清掃組數與個數、術中出血量、疼痛評分(術后第1、3天)、術后胸管放置時間、術后住院時間及術后并發癥發生率。結果兩組手術均順利,無圍手術期死亡。與三孔組相比,單孔組術后第3天疼痛評分降低,術后胸管放置時間、術后住院時間均縮短(P均<0.05)。兩組手術時間、術中淋巴結清掃組數與個數、術中出血量、術后第1天疼痛評分、并發癥發生率比較差異無統計學意義。結論單孔胸腔鏡肺葉切除術應用于早期非小細胞肺癌的治療是安全可行的,具有手術創傷小、患者術后恢復快及術后住院時間短的優點。
肺腫瘤;非小細胞肺癌;電視胸腔鏡技術;單孔胸腔鏡;肺葉切除術
自20世紀90年代以來,電視胸腔鏡技術逐漸應用于胸外科疾病的診治,現在已成為治療早期肺癌的標準手術方式[1]。與傳統開胸手術相比,電視胸腔鏡肺葉切除創傷小、術后并發癥少[2]、恢復快,已廣泛應用于早期非小細胞肺癌患者的手術治療[3]。近年隨著手術方式的不斷改進及腔鏡器械的不斷更新,腔鏡手術的入路逐漸由四孔法到三孔法,再到雙孔法甚至到單孔法。但是單孔胸腔鏡肺葉切除因對術者技術要領及手術設備要求較高,近幾年開展并不廣泛。因此,本研究對單孔胸腔鏡肺葉切除術在早期非小細胞肺癌患者手術中的應用效果進行分析。現將結果報告如下。
1 資料與方法
1.1 臨床資料 連續選取蘇州大學附屬第一醫院2016年1~12月77例早期非小細胞肺癌患者的臨床資料。病例納入標準:術前氣管鏡穿刺病理或術中及術后切片病理為非小細胞肺癌;病灶均為單發周圍性腫塊,腫瘤直徑≤4 cm,腫瘤未侵及胸壁及大血管,評估胸腔內無廣泛粘連;術前頭胸部CT檢查及放射性核素掃描未見腫瘤遠處轉移征象;無胸部外傷及基礎疾病病史,術前均未行放、化療;患者心、肺等重要臟器功能良好,可耐受肺葉切除術。其中35例接受單孔胸腔鏡肺葉切除術治療(單孔組),42例接受三孔胸腔鏡肺葉切除術治療(三孔組)。單孔組中男14例、女21例,年齡(60.31±8.56)歲,病灶位置:左上肺5例、左下肺3例、右上肺11例、右中肺5例、右下肺11例,病理類型:腺癌30例、鱗癌2例、其他類型癌3例,術后病理分期:ⅠA期27例、ⅠB期4例、ⅡA期3例、ⅡB期1例。三孔組中男24例、女18例,年齡(59.64±10.19)歲,病灶位置:左上肺8例、左下肺5例、右上肺15例、右中肺7例、右下肺7例,病理類型:腺癌38例、鱗癌3例、其他類型癌1例,術后病理分期:ⅠA期32例、ⅠB期6例、ⅡA期2例、ⅡB期2例。兩組上述指標比較差異無統計學意義。
1.2 胸腔鏡肺葉切除術方法 兩組均采用雙腔氣管插管全身麻醉,單肺通氣;健側臥位,上肢外展90°固定。術前設置手術床為折刀位以增加患者肋間隙寬度,術中根據需要搖床便于手術暴露。單孔組根據患者葉裂及肺門位置,切口位于患側腋中線與腋前線之間第4或5肋間,長3~5 cm,置入切口保護套。腔鏡鏡頭放置在切口后緣上方,術中根據具體情況調整腔鏡位置。手術過程中使用帶蘑菇頭的彎頭吸引器在術中暴露,配合彎頭電凝鉤以及超聲刀用于術中解剖分離胸腔內組織及系統淋巴結清掃[4]。三孔組于腋中線和腋后線之間第7肋間行1.5 cm切口置入Trocar作為觀察孔,于腋前線與腋中線之間行3~5 cm切口,置入切口保護套作為主操作孔,于腋后線第5或6肋間行1.5 cm切口作為副操作孔。對術前明確診斷的病例,直接行肺葉切除術和系統性淋巴結清掃;沒有病理依據的患者先行病灶楔形切除送冰凍切片,明確性質后再行肺葉切除術和系統性淋巴結清掃,所有病例淋巴結清掃均在病理明確肺癌診斷的基礎上進行。術后單孔組于手術切口后緣放置28號胸管1根,其頂端上行至胸頂部引流氣體,于胸管18~20 cm處剪兩個側孔,通過彎折沿脊柱下行,將多剪的側孔段置于膈肌與肺葉之間引流胸腔積液,再由手術切口后緣引出。三孔組根據患者術中情況放置胸管,一般上葉切除多由腔鏡孔及副操作孔處放置2根28號胸管,中下葉切除由腔鏡孔放置1根28號胸管。
1.3 觀察指標 觀察兩組手術時間、術中出血量、術中淋巴結清掃組數與個數、術后胸管放置時間、術后住院時間。術后第1、3天采用視覺模擬評分法(VAS)分別對患者術后傷口區域疼痛程度進行評估。觀察兩組術后并發癥發生情況,依據胸外科并發癥TM&M標準,本研究將心律失常、胸腔積液、肺部感染、肺不張及肺動脈栓塞等5類常見并發癥作為統計范疇。所有評估方法及數據由同一醫師講解并記錄。
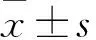
2 結果
兩組均順利完成手術,無術中中轉開胸病例,無圍手術期死亡,均康復出院。兩組手術時間、術中出血量、術中淋巴結清掃組數與個數及術后VAS、胸管放置時間、住院時間比較見表1、2。單孔組、三孔組術后發生并發癥分別為4、6例,兩組相比χ2=0.138,P=0.710。
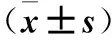
表1 兩組手術時間、術中出血量、術中淋巴結清掃組數與個數比較
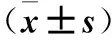
表2 兩組術后VAS、胸管放置時間、住院時間比較
3 討論
2004年Rocco等[5]首次報道了單孔胸腔鏡用于胸部疾病的診治,提出了一個更加微創的胸腔鏡手術方式,但僅涉及肺葉的楔形切除。2011年Gonzalez等[6]首次報道了單孔胸腔鏡下肺葉切除及系統性淋巴結清掃術,隨后規模化地開展并優化了單孔肺葉切除術[7]。目前通過不斷學習與發展,單孔胸腔鏡已廣泛用于肺段切除、肺葉切除、全肺切除及支氣管成形術等,幾乎涵蓋了傳統三孔胸腔鏡肺癌手術的所有術式[8,9],以上事實說明單孔胸腔鏡下行肺癌根治術安全、可行,并能取得比較滿意的早期臨床效果。本研究回顧性分析我院行單孔胸腔鏡治療早期非小細胞肺癌的優勢。
本研究結果顯示,單孔組手術時間較三孔組略有增加,但并無明顯統計學差異。我們認為這與術者手術熟練程度有關,術者在行單孔胸腔鏡手術之前已經有過多年三孔、雙孔胸腔鏡手術經驗,過渡到單孔是很自然的。雖然單孔操作時,手術全部器械及腔鏡鏡頭均由一個肋間孔進出,器械和腔鏡之間常相互干擾,操作難度較三孔胸腔鏡有一定的增加,故手術時間較三孔組略有增加,但切口數目的減少,進一步減少了切口出血的概率,從而減少了切口止血及關胸帶來的額外時間,所以單孔組手術時間較三孔組并沒有明顯延長。系統性淋巴結清掃對確保肺癌患者預后及控制腫瘤局部復發至關重要,完整的淋巴結清掃是單孔胸腔鏡難點之一。本研究在淋巴結清掃的組數及數目上,單孔組不低于甚至優于三孔組,與文獻[10]報道類似,進一步證明了單孔胸腔鏡在淋巴結清掃方面的作用。有研究[11]發現,單孔胸腔鏡切口局限在一個肋間,并且切口長度及數目較少,減輕了對肌肉、神經及血管的損傷,使得術后疼痛及胸壁感覺異常發生率更低。本研究單孔組術后第1天VAS比較差異無統計學意義,術后第3天VAS低于三孔組。所有患者術后第1天均行鎮痛泵治療,故兩組患者術后第1天疼痛未見明顯差異。術后第3天,隨著鎮痛泵的撤離,三孔組患者因創傷大,且腋后線副操作孔處神經肌肉豐富,加上Trocar的擠壓,術后疼痛較單孔組明顯。并且單孔組因改進了胸管引流方法,術后拔管時間較三孔組更早,故術后因引流管所致的疼痛也更輕。術后疼痛的減輕使患者能夠更早、更積極地咳痰及下床活動。因此,單孔組患者術后恢復更快,住院時間較三孔組明顯縮短。國外有文獻[12]報道,胸腔鏡肺葉切除術后并發癥的發生率為7.4%~14.8%。本研究中單孔組術后并發癥的發生率為11.4%,與三孔組(13.3%)比較無統計學差異。說明單孔胸腔鏡肺葉切除術并沒有增加手術并發癥的風險。
單孔胸腔鏡肺葉切除術由于操作切口少,操作空間小,是胸外科微創手術的革新與挑戰。因此,需要術者在手術流程及手術技巧方面作出新的調整。通過本研究我們得出以下體會:①單孔胸腔鏡切口位置選擇多取患側胸壁腋中線與腋前線之間,此處肌肉層次較少,肋間隙較寬,且距離縱隔肺門相對較遠,既可避免器械間的相互干擾,又有利于切割閉合器的使用。②術中以彎曲吸引器推吸配合作為局部解剖的暴露手段,以電凝鉤結合雙關節專用腔鏡器械作為主要解剖分離手段,必要時應用超聲刀進行淋巴清掃,此方法具有所需器械少、術中視野清楚等優勢。③肺葉切除時一般先游離肺門結構,無固定處理模式,提倡在血管鞘內充分游離血管,以便為切割閉合器的使用創造安全的條件。④由于單孔操作下進槍角度沒有三孔角度好,術中可采用頭部可旋轉的切割閉合器[13],同時將負壓引流球配套橡膠管套在切割閉合器頭端,通過牽拉橡膠管引導其通過血管及支氣管等組織,避免了切割閉合器對周圍組織的損傷,提高了手術的安全性。⑤處理原則上我們盡量使用單向式切除法,采取肺靜脈、支氣管、葉間裂、肺動脈的處理順序。其優點在于處理了位置較為固定的支氣管,便于手術中的暴露,從而部分抵消了單孔對手術暴露的不利影響。
本次研究的局限性在于其屬于回顧性分析并且樣本數目較少,為了保證手術切除的徹底性,以Ⅰ期肺癌患者為主,術后隨訪時間短。因數據的限制,數據分析結果可能存在輕微的偏差。目前,單孔胸腔鏡手術尚未廣泛開展,國內相關研究也很少,其遠期效果仍缺少多中心大樣本數據加以證實。
[1] Ettinger DS, Bepler G, Bueno R, et al. Non-small cell lung cancer clincal practice guidances in oncology[J]. J Natl Compr Canc Netw, 2006,4(6):548-582.
[2] Paul S, Altorki NK, Sheng S, et al.Thoracoscopic lobctomy is associated with morbidity than open lobectomy:a propensity-matched analysis from the STS database[J]. J Thorac Cardiovasc Surg, 2010,139:366-378.
[3] Tomaszek SC, Cassivi SD, Shen KR, et al. Clinical outcomes of videoassisted thoracoscopic lobectomy[J]. Mayo Clin Proc, 2009,84(6):509-513.
[4] 林宗武,奚俊杰,蔣偉,等.無抓持整塊縱隔淋巴結清掃再單孔胸腔鏡肺癌手術中的應用.中華胸心血管外科雜志,2015,31(11):645-648.
[5] Rocco G, Martin-Ucar A, Passera E. Uniportal VATS wedge pulmonary resections[J]. Ann thorac Surg, 2004,77(2):726-728.
[6] Gonzalez D, Paradela M, Garcia J, et al. Single-port video-assisted thoracoscopic lobectomy[J]. Interact Cardiovasc Thorac Surg, 2011,12(3):514-515.
[7] Gonzalez-Rivas D, Fieira E, Delgado M, et al. Uniportal video-assisted thoracoscopic lobectomy[J]. J Thorac Dis, 2013,5(Suppl 3):234-245.
[8] 謝冬,陳昶,朱余明,等.單孔胸腔鏡手術的現狀與展望[J/OL].中華腔鏡外科雜志(電子版),2016,9(2):73-76.
[9] French DG, Thompson C, Gilbert S. Transition from multiple port to single port video-assisted thorcoscopic anatomic pulmonary resection:early experience and comparison of perioperative outcomes[J]. Ann Cardiothorac Surg, 2016,5(2):92-99.
[10] Delgado Roel M, Fieira Costa EM, Gonzalez-Rivas D, et al. Uniportal video-assisted thoracoscopic lymph node dissection[J]. J Thorac Dis, 2014,6(Suppl 6):665-668.
[11] Wang BY, Liu CY, Hsu PK, et al. Single-incision versus multiple-incision thoracoscopic lobectomy and segmentectomy:a propensity-matched analysis[J]. Ann Surg, 2015,261(4):793-799.
[12] Shaw JP, Demditzer FR, Wisnivesky JP, et al. Video-assisted thoracoscopic lobectomy:state of the art and future directions[J]. Ann Thorac Surg, 2008,85(2):705-709.
[13] 劉成武,劉倫旭.單孔胸腔鏡:微創肺切除的再次升華[J].中國肺癌雜志,2014,17(7):527-529.
10.3969/j.issn.1002-266X.2017.38.014
R734.2
B
1002-266X(2017)38-0048-03
江蘇省政策引導類計劃(產學研合作)-前瞻性聯合研究項目(BY2015039-01)。
何靖康(E-mail: jkhe001@163.com)
2017-06-01)

