益生菌對非酒精性脂肪性肝病患者細胞因子表達及腸道菌群的影響
何周桃 徐燦霞 韓向陽 陳益耀
(中南大學湘雅三醫院消化內科,湖南 長沙 410013)
益生菌對非酒精性脂肪性肝病患者細胞因子表達及腸道菌群的影響
何周桃1徐燦霞 韓向陽1陳益耀1
(中南大學湘雅三醫院消化內科,湖南 長沙 410013)
目的探討益生菌對非酒精性脂肪肝病(NAFLD)患者細胞因子及腸道菌群的影響及益生菌治療NAFLD的療效。方法選取NAFLD患者70例,采用隨機數字表法分為常規治療(A)組和聯合治療(B)組各35例。A組予多烯磷脂酰膽堿膠囊,B組予多烯磷脂酰膽堿膠囊聯合口服枯草桿菌二聯活菌腸溶膠囊。另納入同期于該院體檢者40例為對照(NC)組。比較3組間一般指標、腸道菌群、雙歧桿菌/大腸桿菌(B/E)值、總膽固醇(TC)、甘油三酯(TG)、丙氨酸轉氨酶(ALT)、門冬氨酸轉氨酶(AST)、胰島素抵抗(IR)指數(HOMA-IR)、白細胞介素(IL)-18、干擾素(IFN)-γ及IL-10水平。結果治療前A、B組WC、BMI,TC、TG、HOMA-IR、ALT、AST、IL-18及IFN-γ水平均顯著高于NC組,而腸道菌群數、B/E及IL-10水平明顯低于NC組(P<0.05);治療后A、B組以上各指標水平均有改善,除B/E外,B組以上各指標改善均比A組更明顯(P<0.05)。結論NAFLD患者血脂代謝絮亂、轉氨酶及IR異常、腸道菌群及機體抗炎/促炎因子失調,益生菌可有效改善以上狀態。
非酒精性脂肪肝病;腸道菌群;白細胞介素-18;干擾素-γ
目前肥胖、高脂血癥、胰島素抵抗(IR)等基礎疾病的發生率呈逐年上升趨勢,也是非酒精性脂肪性肝病(NAFLD)的重要誘因〔1〕。有研究報道〔2〕,益生菌可以直接補充NAFLD患者機體腸道益生菌,從而維護腸道微生物平衡。本研究在多稀磷脂酰膽堿膠囊基礎治療的基礎上加用枯草桿菌腸球菌二聯活菌膠囊對NAFLD患者進行治療,探究其對患者血清細胞因子表達及腸道菌群的影響。
1 資料與方法
1.1一般資料 選取2013年1月至2015年12月于海南省人民醫院門診和住院的NAFLD患者70例,納入標準:診斷標準參照2010年修訂的NAFLD診療指南診斷標準〔3〕,無飲酒史或飲酒折合乙醇量<140 g/w(女性<70 g/w);影像學表現符合脂肪性肝病影像學診斷標準。排除標準:肝功能失代償者及自身免疫性肝病患者;合并糖尿病、高血壓、冠心病等慢性病者;妊娠期或哺乳期婦女;合并惡性腫瘤患者;營養不良等其他因素所致的脂肪肝者;病毒性肝炎、藥物性肝病、全胃腸外營養、肝豆狀核變性、自身免疫性肝病等可導致脂肪肝的特定疾病;近2 w使用過抗生素、治療性微生態調節劑、激素類制劑及其他可能影響腸道菌群的制劑者。根據隨機數字表法分為常規治療(A組)35例,男20例,女15例;年齡48~74〔平均(63.02±10.73)〕歲;病程3~6〔平均(5.02±2.73)〕年。聯合治療(B組)35例,男18例,女17例;年齡47~75〔平均(62.11±10.41)〕歲;病程3~7〔平均(4.59±2.19)〕年。另選同期于我院體檢者40例為對照(NC)組,男27例,女13例,年齡44~72〔平均(61.30±11.02)〕歲。3組年齡、性別比差異無統計學意義(P>0.05),A、B組病程亦無統計學差異(P>0.05)。本研究經我院倫理委員會審核并批準,研究對象均知情同意。
1.2研究方法 A組予多稀磷脂酰膽堿膠囊〔賽諾安萬特(北京)制藥有限公司,國藥準字H20059010〕,456 mg/次,口服,3次/d。B組予多稀磷脂酰膽堿膠囊聯合口服枯草桿菌二聯活菌腸溶膠囊(北京韓美藥品有限公司,國藥準字S20030087),500 mg/次,口服,2次/d。兩組療程均為1個月。
1.3觀察指標 一般資料:測量研究對象身高、腰圍(WC),計算體重指數(BMI)。腸道菌群檢測:分別于治療前后留取新鮮糞便,應用細菌16SrDNA熒光定量PCR技術檢測雙歧桿菌與大腸桿菌數量,并計算雙歧桿菌/大腸桿菌(B/E)值。B/E≥1表示腸道定植抗力正常;B/E<1表示腸道定植抗力降低,菌群結構發生紊亂。血清指標:分別于治療前后取晨空腹靜脈血5 ml,待凝固后以3 000 r/min離心10 min,分離血清-20℃保存備用。釆用全自動生化分析儀(日立)檢測總膽固醇(TC)、甘油三酯(TG)、丙氨酸轉氨酶(ALT)、門冬氨酸轉氨酶(AST)、空腹血糖(FPG)、空腹胰島素(FIns)。采用穩態模型評估IR指數(HOMA-IR),HOMA-IR=FPG(mmol/L)×FIns(mIU/L)/22.5。采用酶聯免疫吸附法(ELISA)測定血清白細胞介素(IL)-18、干擾素(IFN)-γ及IL-10(試劑盒由上海森雄科技實業有限公司提供)。
1.4統計學方法 應用SPSS16.0軟件進行t及χ2檢驗。
2 結 果
2.13組一般資料及生化指標比較 A、B組治療前WC、BMI、TC、TG、HOMA-IR、ALT及AST均顯著高于NC組(P<0.05),治療后,A、B組以上各指標均顯著降低,且B組顯著低于A組(均P<0.05),見表1。
2.23組腸道菌群檢測結果比較 A、B組治療前雙歧桿菌數、大腸桿菌數及B/E均顯著低于NC組(P<0.05),治療后A、B組雙歧桿菌、大腸桿菌數及B/E均顯著高于治療前,且B組雙歧桿菌、大腸桿菌數明顯高于A組(均P<0.05)。見表2。
2.33組血清IL-18、IFN-γ、IL-10水平比較 A、B組治療前血清IL-18、IFN-γ水平均顯著高于NC組,IL-10顯著低于NC組(P<0.05);治療后A、B組IL-18、IFN-γ水平均顯著低于治療前,IL-10顯著高于治療前(P<0.05),且B組改善較A組更明顯(P<0.05),見表3。
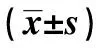
表1 3組一般資料及生化指標比較
與NC組比較:1)P<0.05;與同組治療前比較:2)P<0.05;與A組治療后比較:3)P<0.05,下表同

表2 3組腸道菌群檢測結果比較(log拷貝數/克濕糞

表3 3組血清IL-18、IFN-γ、IL-10比較
3 討 論
腸道菌群由500~1 000種不同菌屬組成,主要有桿菌和硬壁菌,而腸道微生物由1 013~1 014個微生物細胞組成,是人類整個基因組的100多倍〔4〕。有文獻報道,NAFLD患者腸道菌群明顯失衡,腸道黏膜屏障滲透性增加,從而造成內毒素血癥、細菌易位、小腸細菌過度生長〔5,6〕。而腸道免疫應答可促進炎性細胞因子分泌,從而加重肝臟損傷。輔助性T細胞(Th)可分為Th1、Th2等亞群,不同亞群的功能亦不相同。Th1主要分泌IL-2、IL-18、IFN-γ、腫瘤壞死因子(TNF)-α等細胞因子,參與細胞免疫。Th2主要分泌IL-4、IL-6、IL-10等細胞因子,參與體液免疫。臨床研究顯示,NAFLD可誘導TNF、IL-1和IL-6等細胞因子表達,介導單核-巨噬細胞的活化,導致促炎因子/抗因子分泌失衡。此外,IFN-γ、轉化生長因子(TGF)β、IL-8、IL-10等細胞因子過表達,還可反過來促進肝臟炎癥和纖維化發生,從而形成惡性循環〔7〕。
本研究說明NAFLD患者脂代謝紊亂、轉氨酶及IR水平異常,經過治療后均有改善,但是加用枯草桿菌二聯活菌腸溶膠囊可以更有效改善血脂代謝,降低轉氨酶及IR水平。研究提示NAFLD患者出現腸道菌群失調。在多稀磷脂酰膽堿膠囊治療基礎上聯合枯草桿菌二聯活菌腸溶膠囊,可顯著提高NAFLD患者腸道雙歧桿菌和大腸桿菌數量,提示枯草桿菌二聯活菌腸溶膠囊有益于NAFLD患者腸道菌群失調的恢復。
IFN-γ作為多活性細胞因子,主要激活巨噬細胞和誘導炎癥反應。Zwolak等〔8〕研究顯示,NAFLD可誘發機體外周血自然殺傷(NK)T細胞比例變化,其數量增加可誘導肝臟中其他單核細胞向Th1極化,從而促使IFN-γ表達上調,與本研究結果一致。而枯草桿菌二聯活菌腸溶膠囊聯合多稀磷脂酰膽堿膠囊治療可明顯拮抗NAFLD所致的IFN-γ表達上調,其效果優于單純多稀磷脂酰膽堿膠囊治療(P<0.05)。IL-18作為炎癥趨化因子,主要由活化的單核細胞、巨噬細胞和NK細胞產生,而在肝臟主要由枯否氏細胞產生,具有趨化和激活中性粒細胞功能,促進中性粒細胞彈性蛋白酶及活性氧化代謝產物生成,誘發炎癥因子趨化,從而產生炎性反應〔9〕。本研究中,NAFLD患者血漿IL-18水平較正常對照升高,與歐陽清等〔10〕研究結果一致;IL-18的水平隨肝細胞受損程度的加重而增加,同時與TG水平呈正相關,與程勇等〔11〕的研究結果一致。而枯草桿菌二聯活菌腸溶膠囊聯合多稀磷脂酰膽堿膠囊治療可明顯拮抗NAFLD所致的IL-18表達上調,患者獲益效果優于單純多稀磷脂酰膽堿膠囊治療(P<0.05)。IL-10是機體中最強的抗炎因子,可反饋性抑制多種細胞因子的釋放,從而促使免疫應答趨于平穩。Nishitani等〔12〕研究表明IL-10具有積極的抗炎癥作用,可阻止NASH的發生。IL-10還可以抑制核轉錄因子(NF)-κB的活性,從而減輕肝內中性粒細胞浸潤和肝內水腫〔13,14〕。故上調機體IL-10表達對緩解肝臟炎癥反應具有積極作用。本研究結果顯示,枯草桿菌二聯活菌腸溶膠囊聯合多稀磷脂酰膽堿膠囊治療可明顯上調NAFLD所致的IL-10表達下降。
綜上,益生菌能糾正血脂代謝、轉氨酶及IR水平,調整腸道菌群平衡,預防致病菌在腸黏膜表面的定植,同時可以調控機體抗炎/促炎因子平衡,從而介導機體免疫反應,進而在NAFLD的發生發展中發揮重要作用。
1王婷婷,莊麗維,韓繼武,等.非酒精性脂肪性肝病的研究進展〔J〕.現代生物醫學進展,2015;15(8):1570-2,1482.
2沈 峰,范建高.腸道微生態在非酒精性脂肪性肝病發病機制中的研究進展〔J〕.胃腸病學和肝病學雜志,2011;20(10):968-71.
3中華醫學會肝病學分會脂肪肝組和酒精性肝病學組.非酒精性脂肪性肝病診療指南(2010年修訂版)〔J〕.胃腸病學和肝病學雜志,2010;19(6):483-7.
4張家超,郭 壯,孫志宏,等.益生菌對腸道菌群的影響——以Lactobacillus casei Zhang研究為例〔J〕.中國食品學報,2011;11(9):58-68.
5劉 慧,朱文婭,孫 濤,等.非酒精性脂肪性肝病腸道菌群變化及其與胰島素抵抗的關系〔J〕.中國臨床醫生,2014;42(5):31-3.
6Miele L,Valenza V,La Torre G,etal.Increased intestinal permeability and tight junction alterations in nonalcoholic fatty liver disease〔J〕.Hepatology,2009;49(6):1877-87.
7柏 云,劉志國.炎癥反應在NAFLD發病中的作用研究進展〔J〕.武漢工業學院學報,2013;32(4):98-102.
8Zwolak A,Sabczynska O,Semeniuk J,etal.Metformin changes the relationship between blood monocyte toll-like receptor 4 levels and nonalcoholic fatty liver disease -Ex vivo studies〔J〕.PLoS One,2016;11(3):e0150233.
9Kumar R,Prakash S,Chhabra S,etal.Association of pro-inflammatory cytokines,adipokines & oxidative stress with insulin resistance & non-alcoholic fatty liver disease〔J〕.Indian J Med Res,2012;136(2):229-36.
10歐陽清,梁志清,劉 健,等.非酒精性脂肪肝患者IL-18水平的變化及意義〔J〕.山東醫藥,2010;50(52):96-7.
11程 勇,言紅健,孟 杰,等.非酒精性脂肪性肝病患者肝損傷程度與IL-18、IL-8含量的相關性〔J〕.中國老年學雜志,2011;31(9):1528-9.
12Nishitani Y,Okazaki S,Imabayashi K,etal.Saturated and monounsaturated fatty acids increase interleukin-10 production in rat hepatocytes〔J〕.Nihon Arukoru Yakubutsu Igakkai Zasshi,2007;42(1):32-5.
13張瑞星,趙 飛.細胞因子與非酒精性脂肪性肝病〔J〕.中國全科醫學,2008;11(2):91-3.
14曹 毅,沈 峰,徐雷鳴,等.腸道菌群和內毒素血癥與非酒精性脂肪性肝病〔J〕.實用肝臟病雜志,2012;15(2):163-5.
R575.5
A
1005-9202(2017)23-5878-03;
10.3969/j.issn.1005-9202.2017.23.060
1 海南省人民醫院消化內科
徐燦霞(1961-),女,博士,主任醫師,主要從事幽門螺桿菌相關疾病研究。
何周桃(1980-),女,碩士,副主任醫師,主要從事脂肪肝、炎癥性腸病研究。
〔2017-06-10修回〕
(編輯 王一涵)

