腹腔鏡膽囊切除術在急性結石性膽囊炎患者中的應用及對炎癥因子及免疫球蛋白的影響
董樹園
(河北省豐寧縣醫院 外一科, 河北 豐寧, 068350)
腹腔鏡膽囊切除術在急性結石性膽囊炎患者中的應用及對炎癥因子及免疫球蛋白的影響
董樹園
(河北省豐寧縣醫院 外一科, 河北 豐寧, 068350)
腹腔鏡膽囊切除術; 急性結石性膽囊炎; 炎癥因子; 免疫球蛋白
本研究探討腹腔鏡膽囊切除術在急性結石性膽囊炎患者中的應用效果及對炎癥因子及免疫球蛋白的影響,報告如下。
1 資料與方法
選取2015年1月—2016年8月本院收治的急性結石性膽囊炎患者60例,采用隨機數字法分為對照組和觀察組。對照組30例,男18例,女12例,年齡40~80歲,平均(49.4±5.1)歲; 結石直徑5~8 mm, 平均(6.1±0.9) mm; 病程1~6月,平均(3.1±1.5)月。觀察組30例,男19例,女11例,年齡41~79歲,平均(50.1±5.0)歲; 結石直徑5~9 mm, 平均(6.0±1.0) mm; 病程1~7月,平均(3.0±1.0)月。納入標準: 符合結石性膽囊炎臨床診斷標準[1]; 排除標準: ① 排除不符合急性結石性膽囊炎臨床診斷標準者; ② 排除合并有影響效應指標觀測、判斷其他生理或病理者; ③ 排除合并呼吸系統、內分泌系統及生殖系統疾病者。
2組入院后完善相關檢查,了解患者病情位置、病灶類型,根據檢查結果制定相應的治療方案。對照組實施傳統開腹手術治療方法: 患者取仰臥位,采用連續硬膜外麻醉,在腹直肌旁正中部位做10~15 cm的切口,并且在右肋緣下做斜切口,逐層切開后進入腹部,充分暴露膽囊,完成膽囊動脈結扎,采用順逆結合方式完成膽囊的切除,縫合膽囊床,根據每一位患者具體情況在溫氏孔內放置乳膠管引流。同時,戳孔引出,逐步縫合切口,關閉腹腔,利用電刀及結扎方式完成切口止血,術后根據患者情況采用抗生素預防感染[2]。
觀察組采用腹腔鏡膽囊切除術治療: 24例采用三孔法, 6例采用四孔法。治療時,建立CO2人工氣腹,圍術期患者保持頭高足底、左低右高仰臥位姿勢,在腹腔鏡輔助下在手術視野部位完成粘連松解,利用手術鉗將Hartmann囊夾住,向肝膈面提牽,利用電鉤背側對壓因炎癥粘連引起的網膜與胃腸上移部位進行輕撥,充分暴露膽囊三角部位。利用電鉤沿著Hartmann囊完成漿膜的分開,然后對膽囊三角進行鈍性分離,充分解剖膽囊管與膽囊動脈,鉗夾后進行離斷,根據每一位患者實際情況在溫氏孔內放置乳膠管引流,順著右肋緣下套實施刺孔引出,取出手術器械,排除腹腔內氣體,并且在劍突下與臍部切口部位進行縫合,剩余切口采用手術貼進行黏合,術后根據患者情況采用抗生素預防感染[3]。
① 圍術期指標。觀察2組手術切口、術中出血量、手術時間、胃腸通氣時間及住院時間。② 炎癥因子水平。2組治療前、后次日早晨空腹抽取5 mL靜脈血,采用酶聯免疫吸附試驗檢測腫瘤壞死因子-α(TNF-α)、白細胞介素-8(IL-8)及C反應蛋白(CRP)水平,相關操作步驟必須嚴格遵循儀器、試劑盒操作說明進行。③ 免疫應答指標[4]。2組治療前、后采用美國BECKMANCOULTER公司生產的EPICS XL型流式細胞儀測定2組免疫指標,包括CD4+、CD8+及CD4+/CD8+。相關操作步驟必須嚴格遵循儀器、試劑盒操作說明進行[5]。
2 結 果
觀察組治療后手術切口、術中出血量、胃腸通氣時間及住院時間顯著優于對照組(P<0.05); 觀察組手術時間顯著長于對照組(P<0.05), 見表1。2組治療前TNF-α、IL-8及CRP水平比較,差異無統計學意義(P>0.05); 觀察組治療后TNF-α、IL-8及CRP水平顯著低于對照組(P<0.05), 見表2。2組治療前CD4+、CD8+及CD4+/CD8+水平比較,差異無統計學意義(P>0.05); 觀察組治療后CD4+、CD8+及CD4+/CD8+水平顯著高于對照組(P<0.05), 見表3。
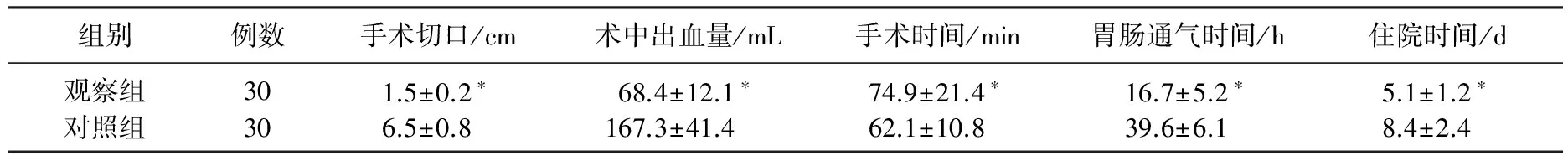
表1 2組圍術期指標比較
與對照組比較, *P<0.05。

表2 2組治療前、后炎癥因子水平比較
與對照組比較, *P<0.05。

表3 2組治療前、治療后免疫應答指標比較
與對照組比較, *P<0.05。
3 討 論
急性結石性膽囊炎是臨床上常見的疾病,該疾病主要是由于膽結石引起,再加上機體炎癥反應等,從而加劇疾病發生。傳統開腹手術能將病灶部位切除,避免病情進一步發展,但是該手術創傷大、術中出血量高,治療預后差,難以滿足每一位患者治療需要[6]。
近年來,腹腔鏡手術在急性結石性膽囊炎患者中得到應用,且效果理想。本研究中,觀察組治療后手術切口、術中出血量、胃腸通氣時間及住院時間顯著優于對照組(P<0.05); 觀察組手術時間顯著長于對照組(P<0.05)。腹腔鏡手術屬于是一種新型的手術治療方法,患者治療時不會對其造成較大的創傷,術中出血量也比較少,術后并發癥發生率較低,能促進胃腸道功能早期恢復。同時,腹腔鏡手術下醫生具有良好的手術視野,能在直視情況下完成病灶的探查,能提高手術成功率,促進患者早期恢復[7]。文獻報道[8]顯示,急性結石性膽囊炎的發生、發展與炎癥因子水平有關,患者發病后將會進一步刺激淋巴細胞、中性粒細胞及自然殺傷細胞,從而能促進體內產生大量的炎性介質,通過級聯反應造成大量釋放炎癥介質與細胞因子,從而形成瀑布效應。腹腔鏡膽囊切除的實施能將病灶部位直接切除,能抑制白細胞進入血液循環中,從而能降低炎癥反應,從而改善患者癥狀,提高手術成功率,促進患者早期恢復。
本研究中,觀察組治療后TNF-α、IL-8及CRP水平顯著低于對照組(P<0.05)。腹腔鏡膽囊切除術的實施不僅破壞了膽囊的黏膜層,達到切除術的目的,并且能避免了膽囊與膽管的相通,避免了術中膽囊炎穿孔等,能避免對肝外膽道的損傷,降低了中轉開腹發生率,并且患者手術的治療并不會引起機體免疫發生下降,能進一步激發機體免疫,及時清除機體中的炎癥因子,進一步鞏固手術治療效果。本研究中,2組治療前CD4+、CD8+及CD4+/CD8+水平比較,差異無統計學意義(P>0.05); 觀察組治療后CD4+、CD8+及CD4+/CD8+水平顯著高于對照組(P<0.05)。但是,急性結石性膽囊炎患者采用腹腔鏡膽囊切除術治療時必須嚴格把握手術適應證與手術治療時機,且患者確診后盡可能早期進行手術,降低術后并發癥發生率[9]。同時,患者行腹腔鏡膽囊切除術時必須嚴格遵循相關要求和規程進行操作,做好術前相關準備工作,術后密切觀察患者生命體征,正確指導患者飲食、生活護理,促進患者早期恢復,圍術期向患者宣傳教育疾病及治療相關知識,消除患者的負性情緒,提高治療依從性。
[1] 向珂, 程龍, 駱助林, 等. 超聲引導下經皮膽囊穿刺雙管引流聯合膽道鏡治療急性結石性膽囊炎高危患者[J]. 中國微創外科雜志, 2015, 15(2): 146-148.
[2] 靳智華. 腹腔鏡與小切口開腹膽囊切除術治療急性結石性膽囊炎的臨床療效比較[J]. 中國醫藥導刊, 2014, 16(5): 814-816.
[3] 李紅松. 腹腔鏡膽囊切除術聯合中藥治療急性結石性膽囊炎的療效觀察[J]. 海南醫學, 2014, 25(5): 658-660.
[4] 朱雪峰. 并發肝功能損害的急性結石性膽囊炎手術治療臨床效果觀察[J]. 中國醫藥導刊, 2014, 16(5): 739-740.
[5] 王海生. 腹腔鏡膽囊切除術治療急性結石性膽囊炎療效觀察[J]. 實用臨床醫藥雜志, 2013, 17(9): 121-122.
[6] 翟榮幸, 汪宏. 腹腔鏡與開腹膽囊切除術對急性結石性膽囊炎患者胃腸功能的影響[J]. 中國現代普通外科進展, 2015, 18(7): 566-568.
[7] 徐東昌, 謝國根. 腹腔鏡膽囊切除術治療老年急性壞疽性膽囊炎的效果觀察[J]. 江西醫藥, 2013, 48(6): 506-507.
[8] 李志祥. 腹腔鏡膽囊切除術與小切口膽囊切除術治療膽囊炎、膽結石的療效比較[J]. 現代中西醫結合雜志, 2015, 24(4): 422-424.
[9] 暴雷, 張萬星, 劉楓, 等. 128例老年急性膽囊炎臨床診療分析[J]. 河北醫科大學學報, 2015, 36(12): 1474-1476.
R 575.6
A
1672-2353(2017)23-134-02
10.7619/jcmp.201723050
2017-07-03
河北省自然科學基金項目(2015CH)

