老年患者淺靜脈留置針護理中應用程序化護理的效果分析
曹靜 張萍 李雁飛
隨著社會發展,人口老齡化成為不容忽視的問題,老年人所占人口比例逐漸升高,且在人們生活水平不斷提高的前提下,對老年人健康的關注度也不斷提升。老年人多以慢性疾病為主,需要輸液的時間較長,而老年患者血管等各方面機能均有所退化,血管相對脆性增大,反復靜脈穿刺容易破壞血管,給患者的身心均帶來痛苦[1-2]。靜脈輸液是一種臨床常用治療手段,與肌肉、皮下注射相比,擴大了可用藥物范圍,可在自主把握輸注速度的同時維持療效所需的恒定濃度,為機體及時補充所需營養及丟失的體液[3-4]。本研究對我科2016年3月-2017年1月采用淺靜脈留置針患者的護理方法及效果進行總結分析,現報道如下。
1 資料與方法
1.1 臨床資料
研究對象選自我科2016年3月-2017年1月收治并采用淺靜脈留置針的100例老年慢性病患者。納入標準:所有患者均為60歲以上,病程>3個月;神志清楚,可正常與人交流,愿意配合治療;皮膚感覺正常,無局部水腫,靜脈輸液時間>3個月。排除標準:不能配合完成治療者;精神疾病患者;休克或生命體征不平穩者;靜脈血管條件差不能行淺靜脈留置針者。依照入院順序將所有患者分為觀察組(單號)和對照組(雙號),觀察組男27例,女23例;年齡61~81歲,平均年齡(69.5±8.1)歲;病程4~25月,平均病程(13.1±5.7)月;基礎疾病:消化道出血14例,胰腺疾病24例,消化道腫瘤12例。對照組男25例,女25例;年齡62~79歲,平均年齡(70.1±7.2)歲;病程4~27月,平均病程(13.5±6.1)月;基礎疾病:消化道出血12例,胰腺疾病24例,消化道腫瘤14例。統計分析兩組患者一般資料,組間并無顯著差異(P>0.05),具有可比性。
1.2 方法
對照組患者采用常規淺靜脈留置針護理,觀察組采用程序化護理模式,具體如下:
1.2.1 健康宣教 向患者介紹留置針的優點,將如何配合完成留置針穿刺進入、在使用留置針過程中的注意事項、可能出現的并發癥及應對措施均告知患者及家屬;讓其對留置針有充分了解,如有緊急情況及時報告醫護人員。
1.2.2 輸液前護理 輸液前首先對患者的各項臨床資料進行評估,制定輸液具體方案。首先由患者自身情況、疾病情況及輸液時間長短決定是否使用留置針;其次,血管的選擇,穿刺點應選在健康、無靜脈瓣、粗直、血流豐富且富有彈性的靜脈上,盡量避開關節部位;留置針選擇BD公司生產的無針接頭留置針。輸液順序及輸液速度由輸液的藥物特性和患者的耐受程度決定,輸液期間可根據患者具體情況對輸液速度進行調節。
1.2.3 靜脈穿刺護理 兩組患者根據具體情況選擇留置針型號規格,靜脈穿刺由經專業培訓的護士操作。手臂下垂,扎止血帶,然后對穿刺部位進行消毒,繃緊皮膚,排盡輸液管空氣后以15°~30°方向進針,回血后降低角度,平行送入針頭0.2 cm,套管進入血管后,左手固定針頭,右手拔出針芯約0.3 cm,針翼固定后,將套管送入靜脈,推出針芯,采用IV3000敷料進行固定并對穿刺時間進行記錄。
1.2.4 導管護理 IV3000敷料進行固定后,采用彈力繃帶輔助固定,固定力度以患者無束縛感為宜;每天檢查導管是否通暢,并在靜脈推注藥物后、輸液前、導管不暢時進行沖管;沖管采用BD預充式沖洗器;采用5 mL生理鹽水在每次輸液后進行封管。對穿刺點每天進行觀察,敷貼出現滲液、滲血、潮濕、污染或損壞時需要及時更換。
1.2.5 拔管 治療結束,患者出現并發癥,有可疑污染或留置達4 d進行拔管。

表1 兩組患者留置時間、疼痛程度及滿意度比較
1.3 觀察指標
對兩組患者留置時間、疼痛程度[5](采用視覺模擬評分法評價,滿分10分,得分與疼痛程度成反比)、患者滿意度及并發癥發生情況進行比較。
1.4 統計學分析
使用EXCEL對本研究數據進行整理記錄,數據分析采用SPSS20.0軟件,其中計量資料采用均數±標準差(±s)表示,進行t檢驗;計數資料采用百分比(%)表示,進行χ2檢驗;具有統計學差異的評判標準為P<0.05。
2 結果
2.1 兩組患者留置時間、疼痛程度及滿意度比較
所有患者均一次穿刺成功,觀察組留置針留置時間、疼痛評分及護理滿意度均顯著優于對照組(P<0.05),詳見表1。
2.2 兩組患者并發癥發生情況
觀察組患者并發癥發生例次顯著少于對照組(P<0.05),詳見表2。
3 討論
靜脈留置針又稱套管針,是傳統鋼針的替代品,可減少穿刺次數及對血管的刺激性,減輕患者心理負擔并增加治療依從性;但由于老年患者特殊的生理特性,配套的護理顯得尤為重要[6-7]。有研究顯示,穿刺部位和活動度與靜脈留置針的關系不大,而規范和優化的穿刺操作、完善的輸液管理是減少滲漏、延長留置時間的重要方法。封管方法得當,可以延長留置時間,預防并發癥。目前封管主要使用生理鹽水。有研究顯示,使用肝素鈉稀釋液封管和使用生理鹽水封管并沒有差異[8]。輸液前對患者的總體情況進行評估,對延長留置時間、減少并發癥具有重要的意義。
本研究采用程序化的護理模式,將系統的護理貫穿到靜脈置管的各個環節;在穿刺之前,對患者臨床治療進行全面的評估,可依據患者具體情況選擇穿刺點、穿刺靜脈及留置針等,為穿刺成功提供了保障。同時在穿刺后采用規范的護理操作,對預防并發癥發生等具有重要意義。
綜上所述,將程序化護理模式應用于老年患者淺靜脈留置針護理中,具有較好效果,可在臨床借鑒推廣。
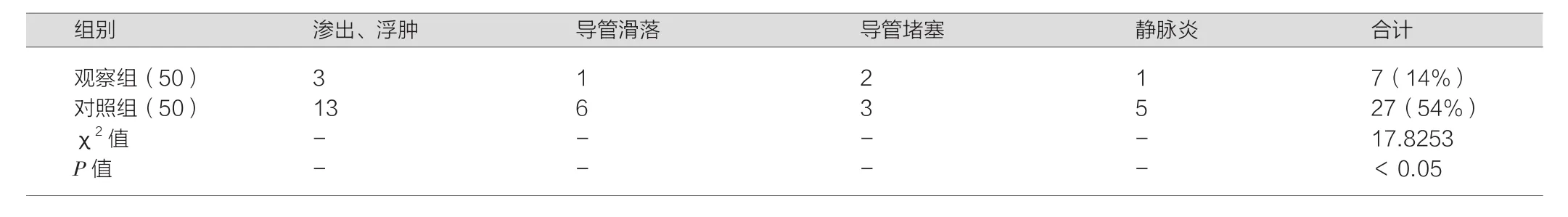
表2 兩組患者并發癥發生情況(n,%)
[1]梁靜,朱妍.靜脈留置針的臨床應用與護理體會[J].現代診斷與治療,2012,23(9):1577.
[2]李文婷,范紅,張直,等.靜脈留置針應用于神經外科的護理研究 [J].吉林醫學,2012,33(31):6925.
[3]來艷麗,楊社琴.靜脈留置針的常見并發癥及護理體會[J].求醫問藥:學術版,2012,10(9):621-622.
[4]郭萍,盛小燕,曾燦輝,等.頸外靜脈與四肢淺靜脈留置針在消化科老年慢性病患者中的效果比較[J].現代消化及介入診療,2014,19(4):256-258.
[5]孫兵,車曉明.視覺模擬評分法(VAS)[J].中華神經外科雜志,2012,28(6):645.
[6]趙玉靜.靜脈留置針的臨床應用及護理體會[J].河南外科學雜志,2014,20(5):135-136.
[7]覃秀梅.靜脈留置針在急診臨床中應用分析及護理體會[J].中國衛生標準管理,2014,5(1):61-62.
[8]陳珍鳳.老年患者靜脈留置針封管液的探討[J].安徽預防醫學雜志,2012,18(4):318.

