改良B-Lynch縫合聯合縮宮素在治療產后出血效果及對血清性激素水平的影響
何順華 葉為群
浙江省海寧市人民醫院(314400)
產后出血在分娩期中較為常見,也是導致產婦死亡的重要原因[1]。此類情況的發生與子宮過于松弛或長期疲勞所致的子宮收縮乏力、凝血功能障礙、胎盤因素、軟產道損傷等關系密切,子宮收縮乏力占70%~80%[2-3]。目前臨床上主要采用藥物及手術治療,藥物中最常用的為縮宮素,但單獨應用止血效果差強人意[4]。改良B-Lynch縫合術是基于B-Lynch 縫合術優化所得,較多證實其對子宮收縮乏力的改善效果明顯,并逐漸用于臨床[5-6]。本次研究旨在探討改良B-Lynch 縫合術聯合縮宮素在產后出血中的應用優勢及對血清性激素的影響。
1 資料與方法
1.1 一般資料
回顧性分析2014年1月—2016年1月本院婦產科剖宮產產后出血96例臨床資料,臨床資料完整,均具有剖宮產指征,有子宮收縮乏力表現。將單純使用縮宮素治療病例作為對照組,將改良B-Lynch縫合聯合縮宮素治療病例作為觀察組。觀察組年齡(31.2±2.0)歲(23~39歲),孕次(2.1±0.3)次(1~4次),孕周(39.2±0.3)周(37~41周);初產婦35例,經產婦13例。對照組(31.2±2.0)歲(22~38歲),孕次(2.2±0.2)次(1~4次),孕周(39.2±0.3)周(38~42周);初產婦37例,經產婦11例。兩組一般資料無比較無統計學差異(P>0.05),具有可比性。患者均對術式知情同意。
1.2 治療方法
對照組在胎兒及附屬物娩出后,給予20U縮宮素(上海禾豐藥業有限公司,規格1ml:10U)肌內注射,并行20U縮宮素靜脈滴注。觀察組在對照組治療基礎上,增加使用改良B-Lynch縫合法:下推膀胱腹膜返折暴露子宮下段,選擇1號可吸收縫合線,進針點選擇切口左側切緣下2~3cm、子宮內側3cm,經宮腔從上緣2~3cm、子宮內側4cm選擇出針,將左側子宮體中部以由下向上垂直褥式進行1針縫合(不將蛻膜層穿透);出針后,垂直繞向子宮后壁,將左側子宮體中部和前壁縫合相應的位置進行1針的褥式縫合,同理不穿透蛻膜層;由前壁相應位置進針,出針位置選擇宮腔橫向至右側后壁和左側相應位置,將子宮右半部縫合,方向相反于左半部;最后在子宮切口右側切緣下方 3 cm 處出針,左右縫針分別從對側子宮闊韌帶無血管區向后穿透,打結兩線,檢查無出血現象后,拉緊打結;使用可吸收縫線連續貫穿縫合子宮切口,順序由右向左;在子宮放回腹腔后,觀察15~30min,注意是否有滲血、子宮顏色、陰道是否出血等情況,若陰道無出血或基本停止出血、子宮色澤紅潤、生命體征穩定,常規關腹。
1.3 觀察指標
①圍術期情況:包括止血時間、輸血人數、子宮切除率、住院時間;②出血情況:包括術中、術后12h和24h出血量,以產后出血量>500ml判定為產后出血,記錄產后出血率;③血清性激素:于術后1個月、6個月抽血,放射免疫法進檢測雌二醇(E2)、促卵泡生成素(FSH)、促黃體生成素(LH);④并發癥:通過電話、門診等方式隨訪6個月,記錄發熱、貧血、宮腔感染、宮腔形態異常等發生率。
1.4 統計學分析
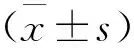
2 結果
2.1 兩組圍術期情況比較
觀察組止血時間、住院時間均短于對照組,輸血、子宮切除比例低于對照組(P<0.05),見表1。
2.2 兩組出血情況比較
觀察組術中、產后12h、產后24h出血量均少于照組,出血率低于對照組(P<0.05),見表2。
2.3 兩組產后血清性激素水平比較
兩組E2、FSH、LH產后1個月、6個月時比較均無統計學差異(P>0.05),見表3。
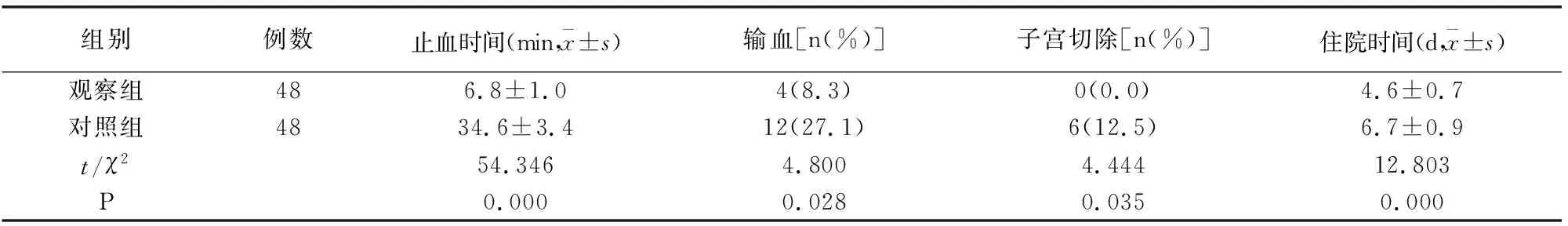
表1 兩組圍術期情況比較
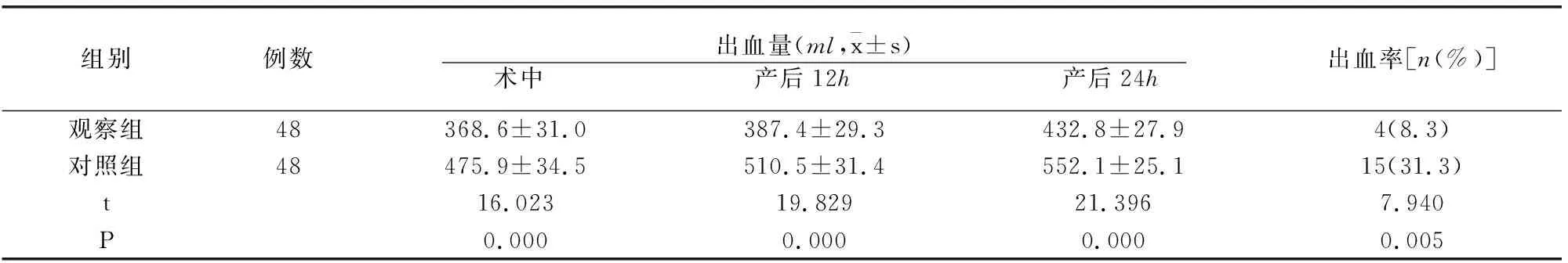
表2 兩組不同時期出血情況比較
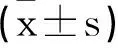
表3 兩組產后不同時期血清性激素水平比較
2.4 兩組產后并發癥比較
在產后6個月隨訪過程中,觀察組貧血、宮腔感染發生率均少于對照組(P<0.05),發熱、宮腔形態異常發生率兩組無統計學差異(P>0.05),見表4。
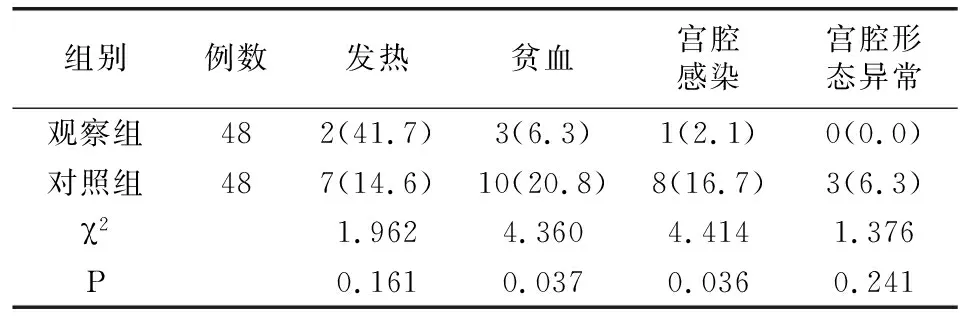
表4 兩組產后并發癥情況比較[例(%)]
3 討論
產后出血若得不到及時有效止血,可能導致失血性休克、彌散性血管內凝血等疾病,嚴重的甚至要切除子宮[7]。縮宮素具有促進子宮強制性收縮的作用預防產后出血,但該藥物進入人體后,在較短時間內則可被胎盤生成的縮宮素酶和肝、腎滅活,半衰期較短,在受體位點達到飽和狀態后,即便是追加藥物劑量也得不到滿意的效果[8-9]。
改良B-Lynch縫合術是由B-Lynch縫合術演變而成,其作為外科手術控制產后出血的縫線方式,是子宮動脈結扎術的代替方法,以壓迫肌層血管、使剝離面積縮小為作用原理。傳統的B-Lynch縫合術是將子宮如同背帶狀進行捆綁,縮小宮體,且縫線不具有彈性,會增加術后滑落的機率,在一定程度上會誤傷腸管、形成套圈滑入其余器官引發梗阻[10-11]。而改良B-Lynch縫合術在原有基礎上改良后,不僅止血效果佳,且手術中所應用的可吸收縫線具有韌性好、吸收快等特點,且不穿透蛻膜層,對宮腔的刺激較小,同時有利于減少后期宮腔感染、縫線吸收脫落所引發的出血情況[12-13]。吳春霞等[14]研究指出,改良B-Lynch縫合術可快速將子宮容積縮小,而縫線過程中所產生的加壓作用可持續按摩子宮,令血竇迅速關閉,及時控制出血。AliMK等[15]證實,改良B-Lynch縫合術止血效果明顯優于傳統B-Lynch縫合術。肖先緒[16]的臨床研究中也報道,改良B-Lynch縫合術和單獨的藥物止血效果相比,效果更令人滿意。本研究結果顯示,聯合改良B-Lynch縫合術止血時間明顯較短,且術中、產后出血量較少,出血率低,輸血比例也較少,與單獨應用縮宮素效果比較均具有明顯優勢,具有迅速止血的優點。
雖然改良B-Lynch縫合術具有令人滿意的止血效果,但對產婦遠期性激素水平影響臨床報道較少。女性卵巢的血液供應來自于子宮、動脈的上行支,可對卵巢功能產生一定影響[17-18]。較多學者提出疑慮,由于改良B-Lynch縫合術會對子宮動脈的上行支血流產生阻斷的方式使子宮血液供應減少,若血管結扎過度,可能會對子宮、卵巢等器官造成遠期損傷使功能受損[19-20]。本研究顯示,聯合應用改良B-Lynch縫合術的產婦在產后1、6個月時血清E2、FSH、LH水平與單獨使用縮宮素產婦比較并未見差異。分析原因:可能是由于改良B-Lynch縫合術主要原理是壓迫止血,未涉及到血管結扎,且手術過程中均使用可吸收縫線自行吸收脫落,因此對血清性激素的影響較小。
在有效減少產后出血量的同時,減少產后并發癥促進產后康復也是評價止血方式優劣的另一標準。本研究顯示,聯合改良B-Lynch縫合術的產婦在貧血、宮腔感染的發生率均較少,且未有產婦出現宮腔形態異常及子宮切除。分析認為:在單獨使用縮宮素產婦中,可能存在止血不徹底、止血后再次出血的可能性較大,而改良B-Lynch縫合術通過縫線對子宮肌和其中壁間血管加壓作用,關閉血竇,達到快速、徹底的止血效果;可吸收縫線的應用可減少感染發生率,且有效的止血效果也可使子宮切除率降低。與田輝等[21]報道具有相似性。
綜上所訴,縮宮素聯合改良B-Lynch縫合術有利于治療產后出血,明顯減少產后出血量,且不影響血清性激素水平,安全性高,值得應用推廣。

