膽囊結石合并急性胰腺炎早期行腹腔鏡膽囊切除術的療效分析*
許曄凱,陳 鵬,劉 鋒,黃 明,胡明道
(昆明醫科大學第二附屬醫院,云南 昆明,650101)
膽囊結石是肝膽外科常見病、多發病,據調查統計,膽囊結石患者有十分之一會伴發急性胰腺炎[1]。膽源性胰腺炎分為兩種,一種為膽囊結石合并急性胰腺炎,MRCP檢查未見膽總管下段結石;另一種是膽囊結石合并急性胰腺炎,MPCP檢查見膽總管下段結石。前者膽囊結石直徑一般較小,通過膽囊管進入膽總管,梗阻至膽總管下段,因結石較小,最終進入腸道,為一過性梗阻,引起胰腺炎程度較輕,多為輕中度急性胰腺炎。目前膽囊結石合并急性胰腺炎,且膽總管下段未見結石梗阻患者行腹腔鏡膽囊切除術(laparoscopic cholecystectomy,LC)的手術時機一直是外科醫生爭論的話題,本文通過回顧性分析我科為72例膽囊結石合并急性胰腺炎患者行LC的臨床資料,討論其手術時機、安全性及效益。
1 資料與方法
1.1 臨床資料 回顧分析為72例膽囊結石合并急性胰腺炎患者行LC的臨床資料,其中男31例,女41例;27~67歲,平均(45.7±10.1)歲,合并高血壓11例、糖尿病5例,無同時患高血壓及糖尿病患者。根據手術時機分為兩組,早期組(n=34):經治療淀粉酶下降至正常3倍以下,癥狀緩解,發病后1周內病情平穩后立即手術;延期組(n=38):經治療淀粉酶下降至正常3倍以下,癥狀緩解,病情平穩后出院,擇期(8~12周)手術。對比分析兩組患者一般資料差異無統計學意義(P>0.05),具有可比性,見表1。
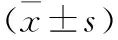

組別例數(n)年齡(歲)性別(n)男女合并癥(n)高血壓糖尿病血淀粉酶(U/L)胰腺炎程度(n)輕中術前治療時間(d)早期組3444.8±9.5132162891.0±288.922125.26±1.02延期組3846.7±10.8182053937.0±320.224145.00±0.84t/χ2值-0.8060.6110.043-0.6370.1601.202P值0.4230.4350.8350.5260.6900.232
1.2 病例納入標準 入院后行B超及MRCP、淀粉酶等檢查明確診斷為膽囊結石合并急性輕中度胰腺炎,且無壞疽、穿孔性膽囊炎、膽總管結石;經禁食、抑酸、消炎、抑制胰酶分泌等治療,1周內淀粉酶下降至正常3倍以下,癥狀緩解,病情平穩;排除重癥胰腺炎及其他疾病引起的急性胰腺炎、肝膽胰惡性腫瘤;無嚴重合并癥,可耐受腹腔鏡手術。
1.3 術前準備 如果患者年齡大,平素心肺功能較差,則予以完善心臟彩超、血氣分析、肺功能、動態血壓及動態心電圖等檢查,并請相關科室會診,排除不能耐受腹腔鏡手術的患者。早期組經治療1周內淀粉酶下降至正常3倍以下,癥狀緩解,病情平穩,則行LC;延期組經治療,1周內淀粉酶下降至正常3倍以下,癥狀緩解,病情平穩后出院,8~12周再次入院行LC。延期組患者如在等待手術過程中再發胰腺炎,則再次入院治療,再經上述治療后8~12周行LC。
1.4 手術方法 采取氣管插管全麻三孔法腹腔鏡膽囊切除術。分離膽囊動脈,并用可吸收生物夾結扎離斷;分離膽囊管,分離過程中動作輕柔,避免小結石掉入膽總管,分離出膽囊管后盡快用可吸收生物夾夾閉膽囊管近端,膽囊可順行、逆行或順逆結合切除,膽囊管遠端可用4號線、鈦夾、生物夾或Hem-o-lok結扎,用剪刀離斷膽囊管。如果術中炎癥較重、出血較多,電凝止血后可選用止血紗止血,術后文氏孔放置引流管。兩組病例中如術后出現膽漏,則予以引流管通暢引流。見圖1、圖2。

圖1 早期組 圖2 延期組
1.5 統計學處理 統計患者一般資料、淀粉酶、合并癥、胰腺炎程度、術前治療時間、手術時間、術中出血量、并發癥、總住院時間、住院費用等數據。利用SPSS 21.0軟件分析數據,定性資料采用χ2檢驗,定量資料采用t檢驗。
2 結 果
72例手術均獲成功,無中轉開腹。兩組中均有1例因膽囊炎癥較重,術后膽漏,程度較輕,予以引流管通暢引流保守治療后痊愈出院;延期組2例等待手術過程中再發胰腺炎,入院后予以禁食、抑酸、消炎、抑制胰酶分泌等治療,淀粉酶下降至正常3倍以下,癥狀緩解,病情平穩后出院,再等8~12周后行LC。兩組手術時間、術中出血量、并發癥差異無統計學意義(P>0.05);總住院時間、住院費用差異有統計學意義(P<0.05),見表2。
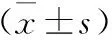

組別例數(n)手術時間(min)術中出血量(ml)并發癥(n)胰腺炎膽漏總住院時間(d)總住院費用(萬元)早期組3432.65±6.7717.35±8.98018.00±1.611.40±0.22延期組3833.68±8.1120.39±9.892111.39±2.832.02±0.31t/χ2值-0.585-1.3601.8410.006-6.147-9.578P值0.5600.1780.1750.9360.0000.000
3 討 論
膽囊結石合并急性胰腺炎臨床中常稱為急性膽源性胰腺炎,膽囊結石引起的急性膽源性胰腺炎多為輕型胰腺炎,主要發病機理為膽囊結石較小,經膽囊管進入膽總管,再經膽總管排出時發生嵌頓導致膽管壓力升高,膽汁胰液無法順利排出,或是微小膽囊結石造成的一過性膽總管梗阻,從而引起膽汁反流,導致胰腺炎急性發作[2]。但并非所有的膽源性胰腺炎患者入院后檢查均可發現膽總管結石梗阻,這種情況常見于膽囊結石細小,進入膽總管下段后存在一過性的梗阻,最后排入腸道,這種情況引起的胰腺炎程度往往較輕,因此患者經內科治療后1~2周內病情基本緩解。Costi等[3]發現,26%的結石直徑<5 mm的患者會發生急性胰腺炎,由此可見膽囊結石直徑較小的情況下膽源性胰腺炎的發生率較高,如何治療及預防膽源性胰腺炎的復發一直是外科醫生研究的重點。而膽囊結石合并急性輕中型胰腺炎時,很多外科醫生認為膽囊炎癥同時會比較嚴重,增加了手術難度;但相較發作>72 h的患者,72 h內的患者行LC時不管是膽囊粘連抑或膽囊三角粘連,解剖層次結構尚能辨別清楚,分離較容易;隨著病程的延長,手術難度呈正比增加,尤其反復發作甚至膽囊萎縮的患者[4]。
本研究中72例患者均成功完成手術,無中轉開腹,術中牽拉膽囊分離膽囊管時動作盡量輕柔,避免膽囊內細小結石進入膽總管,從而增加術后胰腺炎的復發風險,本研究未發生術后膽總管結石,無胰腺炎復發。兩組中均有1例患者因膽囊炎癥較重,膽囊管炎癥消退后膽囊管結扎松馳發生術后膽漏,程度較輕,經引流管通暢引流保守治療后痊愈出院。雖然兩組并發癥情況差異無統計學意義,但延期組2例患者等待手術過程中再發胰腺炎,從而增加了患者的痛苦及住院時間、住院費用。目前認為膽囊結石合并輕中度胰腺炎,腹腔粘連情況不受胰腺炎的影響,只與膽囊炎癥程度有關,早期微創手術治療可有效降低血尿淀粉酶,改善患者癥狀,降低并發癥發生率[5]。早期行膽囊切除可明顯減少胰腺炎復發[6-7],因而早期手術治療對預防胰腺炎復發效果明確。
本研究中,兩組手術時間、術中出血量、并發癥差異無統計學意義(P>0.05),表明膽囊結石合并急性胰腺炎患者早期行LC與延期施術的手術難度并無差異。兩組總住院時間、住院費用差異有統計學意義(P<0.05),表明延期手術會給患者帶來一定的身體、經濟負擔。究其原因,早期組入院后完善相關檢查,予以禁食、抑酸、消炎、抑制胰酶分泌等治療,淀粉酶下降至正常3倍以下,癥狀緩解,病情平穩,1周內即行LC,避免了延期組的多次入院,從而減少了重復檢查的費用,縮短了住院總時間,更避免了胰腺炎復發給患者帶來的痛苦。
綜上,目前膽囊結石合并急性胰腺炎早期行LC已成為公認的治療方式[8],手術安全、可行,可減少胰腺炎的復發,縮短住院時間,降低住院費用,值得推廣。
[1] Okuno M,Iwashita T,Yasuda I,et al.Percutaneous transgallbladder rendezvous for enteroscopic management of choledocholithiasis in patients with surgically altered anatomy[J].Scand J Gastroenterol,2013,48(8):974-978.
[2] 何金良.早期腹腔鏡膽囊切除術治療膽囊結石合并急性胰腺炎的臨床療效觀察[J].當代醫學,2015,21(26):30-31.
[3] Costi R,Violi V,Roncoroni L,et al.Small gallstones,acute pancreatitis,and prophylactic cholecystectomy[J].Am J Gastroenterol,2006,101(7):1671.
[4] 郭保中.復雜困難結石性膽囊炎腹腔鏡膽囊切除術的臨床體會[J].腹腔鏡外科雜志,2017,22(5):360-363.
[5] 李勝陽,鐘發明,朱衛安.急性膽源性胰腺炎不同外科治療方案的療效比較研究[J].腹腔鏡外科雜志,2016,21(8):593-596.
[6] Nebiker CA,Frey DM,Hamel CT,et al.Early versus delayed cholecystectomy in patients with biliary acute pancreatitis[J].Surgery,2009,145(3):260-264.
[7] 陳旭輝,關養時,安文偉,等.膽囊結石所致膽源性急性胰腺炎腹腔鏡膽囊切除術手術時機選擇[J].中國現代普通外科進展,2015,20(3):219-221.
[8] Hui CK,Lai KC,Yuen MF,et al.The role of cholecystectomy in reducing recurrent gallstone pancreatitis[J].Endoscopy,2004,36(3):206-211.

