纖維支氣管鏡聯合超聲定位喉罩在老年全身麻醉患者氣道管理中的應用*
嚴峰,屠秀菊,李軍,王浩杰,楊鑫
(1.浙江省余姚市人民醫院 麻醉科,浙江 余姚 315400;2.溫州醫科大學附屬二院 麻醉科,浙江 溫州 325027)
老年患者由于身體功能退化,多合并患有心、肺和腦等疾病,全麻氣道管理風險較大。喉罩兼有通氣道和氣管內插管的優點,但老年患者常伴口腔內組織松弛、牙齒殘缺甚至完全缺如等改變,喉罩置入位置不正確、發生漏氣等因素限制了它在老年患者中的使用,隨著可視化技術的發展,超聲技術和纖支鏡檢查能分別對喉罩在口腔位置的各個面進行調整定位。本文旨在比較超聲聯合纖支鏡定位下喉罩通氣和氣管插管在老年患者中氣道管理及效果。
1 資料方法
1.1 一般資料
2016年10月-2017年8月在余姚市人民醫院擇期行老年全麻下手術患者80例,年齡65~87歲,平 均(76.35±11.43) 歲,體 重 42~76 kg,平 均(53.50±17.21)kg。 其 中,男 64例、 女 16例,美國麻醉醫師協會分級(American Society of Anesthesiologists,ASA)Ⅰ~Ⅲ級,有高血壓病史12例(15.00%),心電圖檢查異常21例(26.25%),合并Ⅱ型糖尿病6例(7.50%),慢性支氣管炎7例(8.75%),肺源性心臟病2例(2.50%)。高血壓病及糖尿病術前均經藥物控制良好,抗高血壓病及降糖藥按要求服至手術當日早晨,慢性支氣管炎及肺源性心臟病均非急性期。手術時間23~92 min,平均(62.23±25.35)min。排除有上呼吸道損傷、腫瘤、氣道異物、胃食管反流和計劃清醒插管的患者。經醫院倫理委員會批準(批準文號20160901),告知患者及家屬并簽署知情同意書。將患者按隨機數字表法分成兩組:A組40例(氣管導管組),B組40例(喉罩組),B組40例喉罩全麻患者,喉罩可視化對位以后,有2例患者術中發生漏氣,改為氣管插管導管通氣,退出研究。兩組性別、年齡、體重、合并癥發病率、手術類型和手術時間差異無統計學意義(P>0.05),氣管導管插入及喉罩置入均為一位高年資主治醫師操作。見表1。
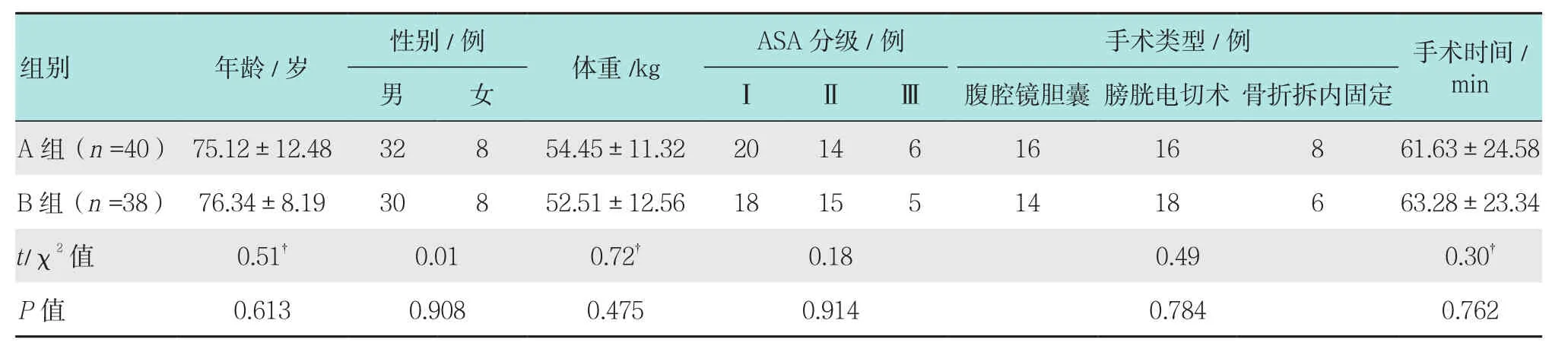
表1 兩組患者一般情況及手術類型比較Table 1 Comparison of the general situation and the type of operation between the two groups
1.2 方法
誘導前準備纖維支氣管鏡、環甲膜穿刺包等相關急救設備。二次喉罩置入或氣管插管皆未成功的患者退出此研究。所有患者未用術前藥,入室后監測平均動脈壓(mean arterial pressure,MAP)、心率(heart rate,HR)、脈搏氧飽和度(pulse oxygen saturation,SpO2)、呼吸末二氧化碳(end-tidal carbon dioxide partial pressure,PETCO2)。麻醉誘導采用咪唑安定0.040~0.060 mg/kg、阿托品0.010~0.020 mg/kg、丙泊酚1.000~1.500 mg/kg、舒芬太尼0.3~0.4μg/kg、順苯磺酸阿曲庫銨0.100~0.150 mg/kg,靜脈緩慢注射,面罩通氣4 min后A組插入氣管導管,氣管導管為7~7.5號,B組置入喉罩。A組通過聽診和監測PETCO2確認氣管導管位置,固定氣管導管;B組利用纖支鏡進行定位,患者纖維支氣管鏡檢查分級:采用Campbell分級標準[1]評價通氣罩解剖位置:Ⅰ級,會厭不遮蓋聲門;Ⅱ級,會厭遮蓋聲門的1.0%~25.0%;Ⅲ級,會厭遮蓋聲門的26.0%~50.0%;Ⅳ級,會厭遮蓋聲門的51.0%~75.0%;Ⅴ級,會厭遮蓋住聲門的76.0%~100.0%。同時助手用超聲進行定位,超聲從不同平面觀察喉罩位置[2]:①食管入口橫切面,看到放入的引流管、胃管;②聲門口的橫切面(包括平掃氣囊);③喉罩縱切面,可以看到喉罩弧形邊緣。定位以后監測PETCO2,固定氣管導管或喉罩,連接麻醉機控制通氣,潮氣量10 ml/kg,呼吸頻率12次/min。術中以瑞芬太尼0.006~0.010 mg/(kg·h)、丙泊酚4.000~7.000 mg/(kg·h)持續微泵靜脈注射維持麻醉,誘導后30~50 min左右追加順苯磺酸阿曲庫銨2.5~5.0 mg。術畢常規復蘇后拔除喉罩或氣管導管。術后昂丹司瓊1.000~1.500 mg/kg、新斯的明0.040~0.070 mg/kg、阿托品0.015~0.020 mg/kg、氟馬西尼0.002~0.004 mg/kg。均為靜脈緩慢注射。
1.3 觀察指標
記錄患者入室安靜5 min時(T0),氣管導管插入(喉罩)前即刻(T1)、插入后即刻(T2)、插入后3 min(T3)、拔除時(T4)、拔除后即刻(T5)、拔除后3 min(T6)的MAP及HR的變化以及術后患者咽喉痛等并發癥的發生率,記錄拔除前后有無嗆咳、反流、誤吸,術后隨訪有無咽痛、惡心嘔吐和腹脹等并發癥。
1.4 統計學方法
采用SPSS 23.0統計軟件處理,計量資料以均數±標準差(±s)表示,組間比較采用成組t檢驗,組內比較采用重復測量設計的方差分析,計數資料以頻數、百分比進行表示,組間比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組拔管(喉罩)后相關并發癥比較
B組拔除喉罩時有1例發生嗆咳體動,無惡心嘔吐,拔除后有1例咽喉痛,無聲音嘶啞及腹脹;A組拔除氣管導管時有7例發生嗆咳體動,拔除后惡心嘔吐4例、咽喉痛7例,聲音嘶啞4例,無腹脹。兩組比較在嗆咳、惡心嘔吐和咽喉痛等方面差異有統計學意義,B組明顯較低(P<0.05)。見表2。
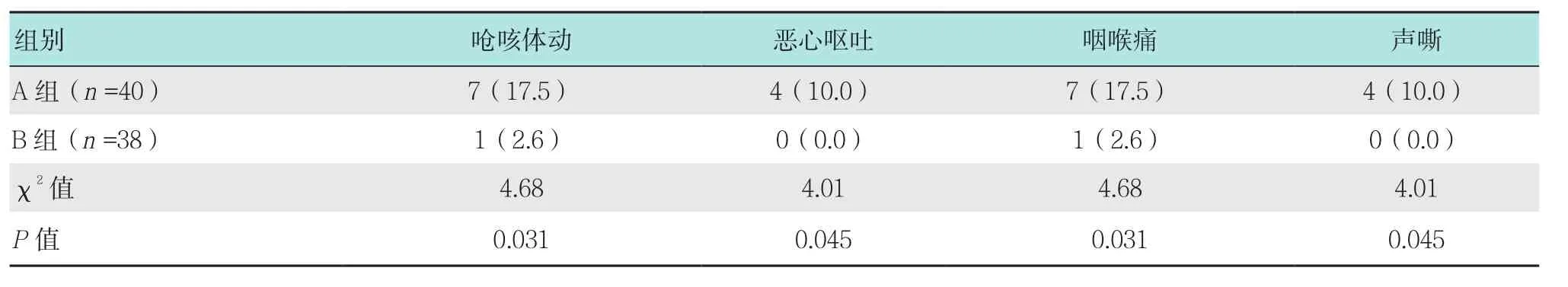
表2 兩組患者蘇醒期并發癥和術后早期并發癥比較 例(%)Table 2 Comparison of awaking period and early period of post operation complications between the two groups n(%)
表3 兩組各時段MAP和HR等血流動力學變化比較 (±s)Table 3 Comparison of hemodynamic changes in MBP and HR at each period between the two groups (±s)
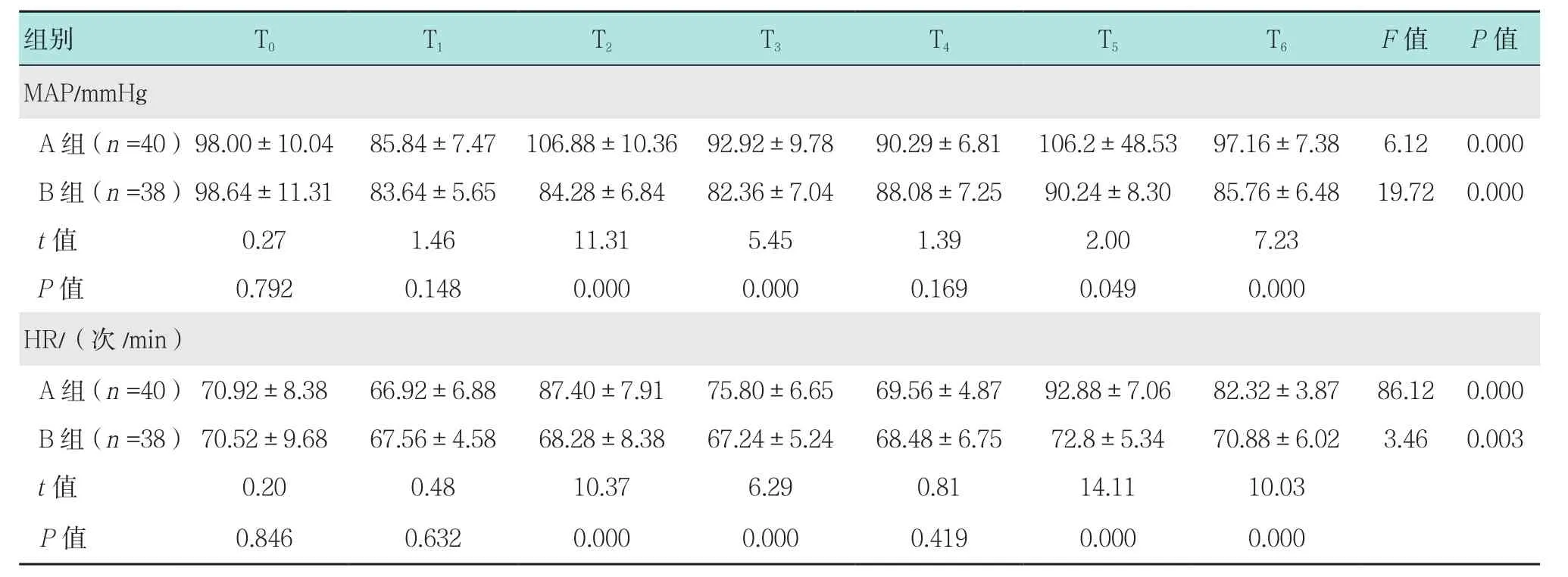
表3 兩組各時段MAP和HR等血流動力學變化比較 (±s)Table 3 Comparison of hemodynamic changes in MBP and HR at each period between the two groups (±s)
?
2.2 兩組MAP和HR比較
如表3所示,在MAP和HR方面,B組置入和拔除喉罩前后的MAP和HR變化少于A組,差異有統計學意義(P<0.05);A組拔除氣管導管前后的MAP和HR有明顯變化,較B組明顯升高,差異有統計學意義(P<0.05)。
3 討論
喉罩技術是BRAIN于1983年發明并首先使用的一種新型通氣工具,目前廣泛應用于臨床麻醉[3]。喉罩操作簡單,不需要顯露聲門,也不進入氣管,與氣管導管相比具有刺激性小的特點,表現為患者良好的耐受性和較低的術后咽痛發生率[4],本次研究也發現使用喉罩組老年人蘇醒期術后嗆咳及術后早期咽痛等并發癥發生率明顯低于插管組,這與喉罩插入不需要經過聲門,成品結構嚴格按照人體咽喉部結構設計有關,而氣管導管插管需要使用喉鏡,對牙齦、舌體、會厭都有大小不同的力度,從而能夠使得口、咽、喉三條軸線基本一致才能暴露聲門完成插管,客觀上增加了咽喉損傷的概率。
老年人心肺功能生理性衰退,生理儲備功能降低,血漿兒茶酚胺濃度較高,容易引發圍術期血流動力學的劇烈改變,降低圍術期應激反應的發生頻率和程度,是維護老年患者安全、順利實施麻醉與手術的首要條件[5]。全麻氣管插管在喉鏡窺視聲門、氣管插管、拔管的過程中常可引起交感—腎上腺反應而導致血流動力學的激烈反應,臨床表現為應激性心動過速、血壓升高、心律失常。雖然時間短暫,但對老年人、合并高血壓和潛在性心血管疾病和腦血管疾病的患者可能造成嚴重危險。本次研究表明置入喉罩及拔除的過程中相對插管組有更穩定的血流動力學。喉罩麻醉并且可以達到與氣管插管一樣的通氣效果,且喉罩組插入和拔除期心血管應激反應更小,是一種適合老年全麻手術的氣道管理方式。說明喉罩通氣麻醉能夠避免因氣管插管和拔管的強烈刺激所引起血壓升高、HR加快及相關并發癥的發生,易于維持血流動力學的穩定,對于老年患者喉罩是一種較為理想的通氣方式。
但臨床實踐發現喉罩對位不準引發通氣障礙時有發生,人們顧慮喉罩使用密封性不如氣管導管,如果處理不當,反復試插,反而造成咽喉部損傷、水腫和通氣困難等并發癥發生[6],特別老年患者咽喉部老化,口腔解剖結構變化,一般缺牙或無牙,缺少了牙槽對喉罩柄的支撐,使得喉罩固定更加困難,傳統的喉罩定位不一定能滿足老年人喉罩通氣中不漏氣,術中漏氣對位不準的發生率很高,客觀上限制了喉罩通氣在老年人全麻手術的應用。有研究表明,纖維支氣管鏡引導下喉罩插管可以提高喉罩的密封性,但單純用纖維支氣管鏡只能檢查喉罩插入深度及通氣口與聲門口對齊情況,旁邊緊貼咽喉解剖結構的幾個面不能實時觀察,纖支鏡對位調整概率低于超聲顯像對位,況且屬于置入性有創操作,超聲技術的聯合應用,彌補了它的不足,更屬于無創檢查,可以更直觀地觀察喉罩與患者口腔內各組織的相對位置[7]。SUZUKI等[8]發現使用超聲技術能夠可視化地詳細了解氣道的周圍結構,氣道超聲可以用來證實氣管和喉罩的正確位置,在肥胖患者中還可預測困難插管、評價聲帶功能和預測拔管后喘鳴等。超聲成像從側面及咽喉部觀察喉罩位置及胃管置入情況,如果兩側成像不對稱,馬上重新置入喉罩[9]。纖支鏡在喉罩內部對位聲門進行精確定位,兩種可視化技術從不同角度定位了喉罩,使得喉罩在患者口腔位置得到可視化和精確化,避免了喉罩反復對位對患者造成的影響,防止了術中因為喉罩對位不良發生氣道管理困難的情況[10]。本次研究表明喉罩在兩種可視化多角度對位下,只有2例因患者咽喉部解剖異常出現對位困難而退出研究,其余老年患者對位良好,全麻期間安全的通氣直至手術結束。
綜上所述,超聲和纖維支氣管鏡聯合定位喉罩技術應用于老年患者氣道管理的全身麻醉適合短小手術的老年手術患者,是一種比較優化的氣道管理方法,值得推廣應用。
[1]BOONMAK S, BOONMAK P, BUNSAENGJAROEN P, et al.Disposable laryngeal mask airway (Soft Seal) for endotracheal intubation: FOB guidance technique and blind technique[J].J Med Assoc Thai, 2006, 89(5): 643-647.
[2]SONG K C, YI J, LIU W, et al.Con fi rmation of laryngeal mask airway placement by ultrasound examination: a pilot study[J].J Clin Anesth, 2016, 34: 638-646.
[3]鄧小明, 姚尚龍, 于布為, 等.現代麻醉學[M].北京: 人民衛生出版社, 2014: 1014-1037.
[3]DENG X M, YAO S L, YU B W, et al.Modern Anesthesiology[M].Beijing: People’s Health Press, 2014: 1014-1037.Chinese
[4]HU L Q, LEAVITT O S, MALWITZ C, et al.Comparison of laryngeal mask airway insertion methods, including the external larynx lift with pre-inflated cuff, on postoperative pharyngolaryngeal complications: a randomised clinical trial[J].Eur J Anaesthesiol, 2017, 34(7): 448-455.
[5]SUNDAR A S, KODALI R, SULAIMAN S, et al.The effects of preemptive pregabalin on attenuation of stress response to endotracheal intubation and opioid-sparing effect in patients undergoing off-pump coronary artery bypass grafting[J].Ann Card Anaesth, 2012, 15(1): 18-25.
[6]LALWANI K, RICHINS S, ALIASON I, et al.The laryngeal mask airway for pediatric adenotonsillectomy: predictors of failure and complications[J].Int J Pediatr Otorhinolaryngol, 2013, 77(1): 25-28.
[7]GUPTA D, SRIRAJAKALIDINDI A, HABLI N, et al.Ultrasound con fi rmation of laryngeal mask airway placement correlates with fiberoptic laryngoscope findings[J].Middle East J Anesthesiol,2011, 21(2): 283-287.
[8]SUZUKI A, IIDA T, KUNISAWA T, et al.Ultrasound-guided cannula cricothyroidotomy[J].Anesthesiology, 2012, 117(5): 1128.
[9]LAHAV Y, ROSENZWEIG E, HEYMAN Z, et al.Tongue base ultrasound:a diagnostic tool for predicting obstructive sleep apnea[J].Ann Otol Rhinol Laryngol, 2009, 118(3): 179-184.
[10]GUPTA D, SRIRAJAKALIDINDI A, HABLI N, et al.Ultrasound con fi rmation of laryngeal mask airway placement correlates with fi beroptic laryngoscope fi ndings[J].Middle East J Anaesthesiol,2011, 21(2): 283-287.

