不同外科修補方案治療剖宮產術后子宮切口憩室的療效比較
吳佳瑩,張文淵,黃筱竑
(浙江省湖州市中心醫院 婦產科,浙江 湖州 313000)
剖宮產術后子宮切口憩室(previous cesarean scar defect,PCSD)是婦產科常見疾病類型之一,流行病學報道顯示,隨著我國剖宮產人數逐年增加,其發病率呈逐年增高趨勢[1]。PCSD患者主要臨床表現包括月經周期延長、陰道不規則流血及腰腹酸痛[2],約1%~8%患者可出現切口憩室妊娠甚至大出血,嚴重威脅生命安全。目前手術修補方案已成為PCSD臨床治療主要手段之一,在緩解相關癥狀體征和徹底清除病變方面效果良好[3],但在具體術式選擇方面國內外指南尚無明確標準。本次研究選取本院2014年1月-2016年1月收治的PCSD患者共100例,分別采用宮腹腔鏡聯合修補術式和經陰道修補術式治療,探討兩種手術修補方案對PCSD患者月經時間、宮內妊娠率及復發率的影響。現報道如下:
1 資料與方法
1.1 一般資料
研究對象選取本院2014年1月-2016年1月收治的PCSD患者共100例,根據手術方案差異分為A組和B組,每組各50例;其中A組年齡27~37歲,平均(32.15±3.42)歲,平均孕次(2.89±0.93)次,距上次剖宮產時間(1.12±0.28)年,流血時間12~19 d,平均(15.34±2.29)d,憩室長度9~20 mm,平均(12.45±3.11)mm,憩室寬度6~13 mm,平均(9.18±1.42)mm;B組年齡25~38歲,平均(32.36±3.49)歲,平均孕次(2.75±0.87)次,距上次剖宮產時間(1.09±0.25)年,流血時間10~19 d,平均(15.12±2.14)d,憩室長度9~18 mm,平均(12.37±3.07)mm,憩室寬度6~15 mm,平均(9.25±1.45)mm;兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入和排除標準
1.2.1 納入標準①影像學可見剖宮產切口位置肌層無回聲區凸向宮腔內,子宮前壁下段外凸憩室樣結構;②年齡20~40歲;③距上次剖宮產時間>1年;④符合中重度PCSD診斷標準及手術指證[4];⑤方案經醫院倫理委員會批準,且患者或家屬簽署知情同意書。
1.2.2 排除標準①輕度PCSD;②合并子宮內膜疾病;③惡性腫瘤;④血液系統疾病;⑤心腦肝腎功能障礙;⑥臨床資料不全。
1.3 治療方法
兩組患者均于月經干凈后7 d內行手術修復;A組采用宮腹腔鏡聯合修補術式,即行全身靜脈麻醉,分別于麥氏點、反麥氏點及臍左約7.0~8.0 cm處作操作孔;建立氣腹后對腹腔及子宮下段進行詳細探查,必要時可將膀胱下推至陰道前穹窿處;繼而放置宮腔鏡確定切口憩室具體位置及病灶大小,通過提拉子宮下段菲薄處暴露并切除憩室,常規電凝止血,最后依次縫合肌層及膀胱反折腹膜。B組則采用經陰道修補術式治療,即行硬膜外麻醉,術中擺放膀胱排空截石位,經陰道牽拉及宮頸鉗輔助,對宮頸及陰道前穹窿進行有效暴露;分離膀胱宮頸間隙,徹底暴露子宮切口憩室位置,同時切除薄弱凹陷處,徹底清除殘留凝血塊,最后依次縫合腹膜及陰道切口。
1.4 觀察指標
①記錄患者手術用時、術中失血量、首次肛門排氣時間、術后陰道流血時間及住院時間,計算平均值;②月經恢復效果評價[4]:顯效,月經時間在7 d內;有效,月經時間較治療前減少2 d以上,但仍超過7 d;無效,月經時間未見縮短或延長;③子宮憩室寬度和深度采用經陰道超聲測量,采用德國西門子公司生產Acuson X300型彩色多普勒超聲診斷儀;④記錄患者術后12個月內再次宮內妊娠和復發例數,計算百分比。
1.5 統計學方法
采用SPSS 20.0軟件進行數據分析;其中計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以百分比(%)表示,采用χ2檢驗,檢驗水準為α=0.05。
2 結果
2.1 兩組患者手術相關臨床指標水平比較
B組患者手術用時明顯優于A組,差異有統計學意義(P<0.05);A組患者術中失血量、術后陰道流血時間及住院時間均明顯優于B組,差異有統計學意義(P<0.05);兩組患者首次肛門排氣時間比較差異無統計學意義(P>0.05)。見表1。
2.2 兩組患者月經時間恢復效果比較
A組和B組月經時間恢復總有效率分別為94.0%和90.0%;兩組患者月經時間恢復效果比較差異無統計學意義(P>0.05)。見表2。
2.3 兩組患者治療前后子宮憩室寬度和深度比較
兩組患者治療后子宮憩室寬度和深度明顯短于治療前,差異有統計學意義(P<0.05);兩組患者治療后子宮憩室寬度和深度組間比較差異無統計學意義(P>0.05)。見表3。
2.4 兩組患者隨訪宮內妊娠率和復發率比較
A組宮內妊娠率和復發率分別為20.0%和10.0%,B組宮內妊娠率和復發率分別為24.0%和8.0%;隨訪兩組患者宮內妊娠率和復發率比較差異無統計學意義(P>0.05)。見表4。
表1 兩組患者手術相關臨床指標水平比較 (±s)Table 1 Comparison of operation-related clinical index between the two groups (±s)
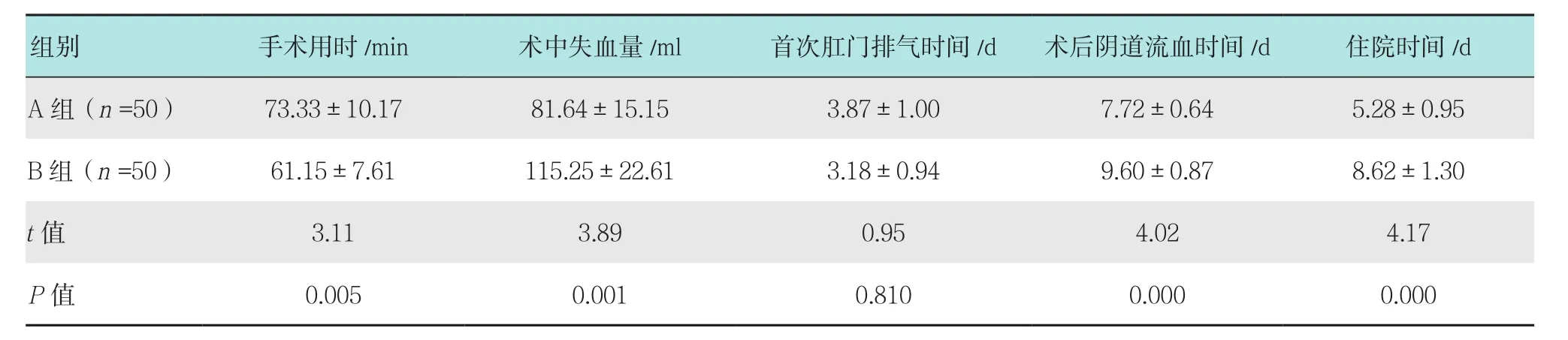
表1 兩組患者手術相關臨床指標水平比較 (±s)Table 1 Comparison of operation-related clinical index between the two groups (±s)
?
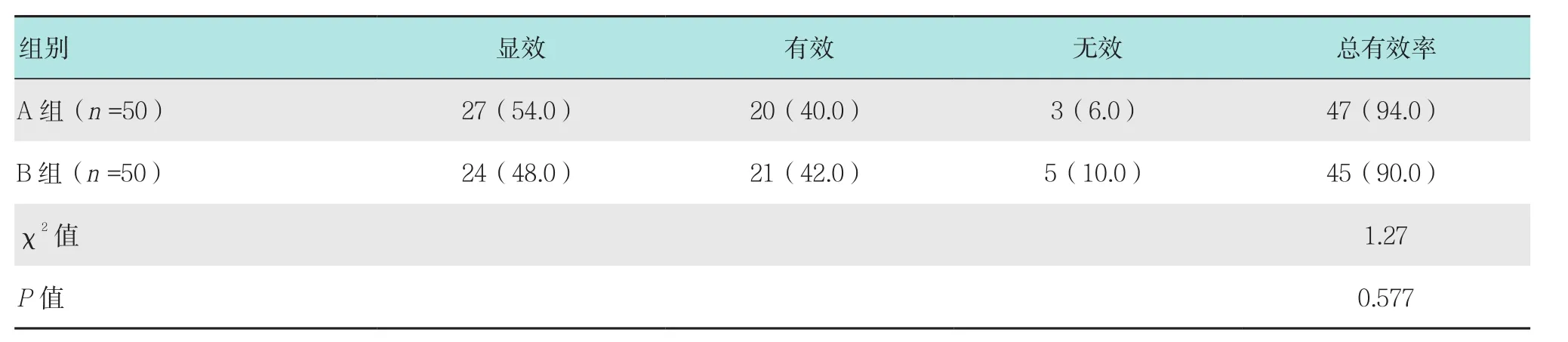
表2 兩組患者月經時間恢復效果比較 例(%)Table 2 Comparison of menstruation recovery effect between the two groups n(%)
表3 兩組患者治療前后子宮憩室寬度和深度比較 (mm,±s)Table 3 Comparison of width and depth of uterine diverticulum before and after treatment between the two groups (mm,±s)
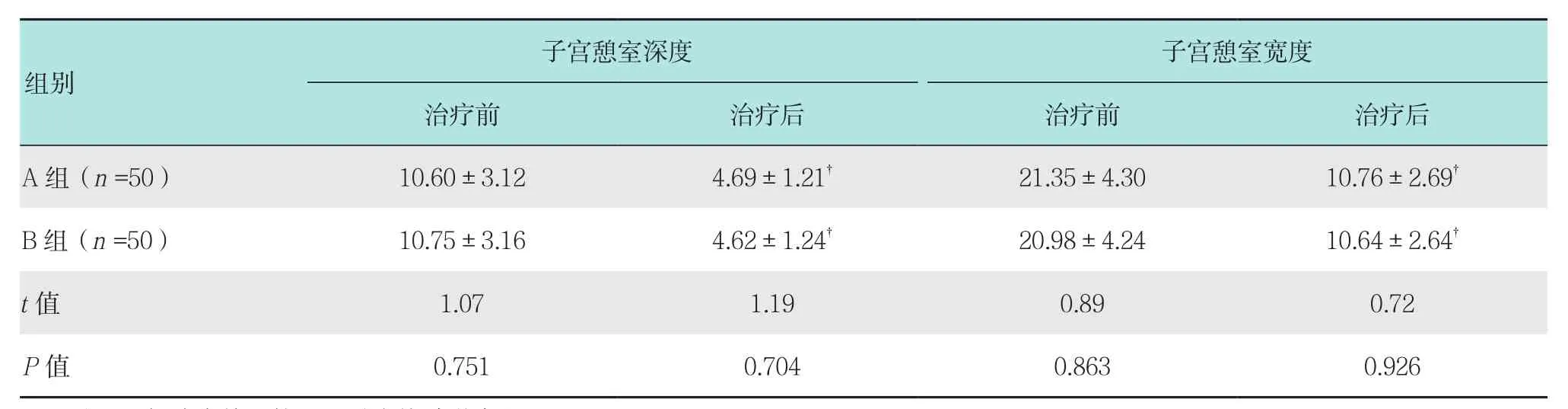
表3 兩組患者治療前后子宮憩室寬度和深度比較 (mm,±s)Table 3 Comparison of width and depth of uterine diverticulum before and after treatment between the two groups (mm,±s)
注:?與治療前比較,差異有統計學意義,P<0.05
?
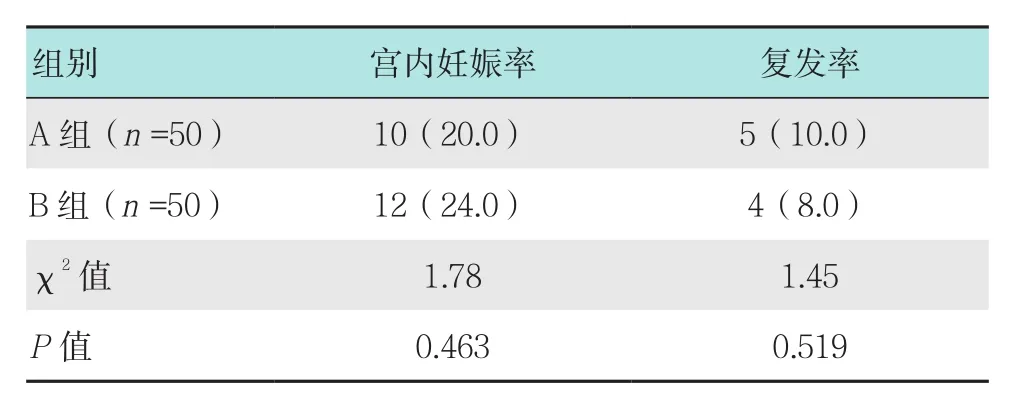
表4 隨訪兩組患者宮內妊娠率和復發率比較比較 例(%)Table 4 Comparison of intrauterine pregnancy rate and recurrence rate between the two groups n(%)
3 討論
PCSD屬于剖宮產術后主要并發癥類型之一,多由于子宮切口長時間未能愈合,與宮腔相連形成凹陷而致病;目前我國育齡期女性PCSD發生率可達3.0%~8.0%,已成為影響生活質量的重要疾病[5]。近年來國內外醫學界在PCSD發生機制方面研究逐漸深入,大部分學者認為子宮切口愈合遷延、微循環血流灌注障礙、切口感染及多次剖宮產在其發生發展過程中發揮著關鍵作用[6]。PCSD患者因子宮下段瘢痕組織凹陷導致形成類活瓣結構,大量血液積聚于該部位,出現經期延長、陰道不規則流血等癥狀,是公認的子宮疤痕妊娠發生高危因素[7]。目前醫學界對于中重度PCSD患者推薦早期行外科手術治療,其中以宮腹腔鏡和經陰道修補手術方案應用最為廣泛[8]。
近年來隨著微創腔鏡技術發展和術中操作水平提高,宮腹腔鏡聯合術式在婦產科應用越來越廣泛;宮腹腔鏡聯合術式用于PCSD治療,手術視野清晰度顯著提高,能夠更為準確定位病變,了解病灶范圍,進而達到提高瘢痕組織徹底切除效果的目的[9];而術中直視下觀察病變與周圍臟器毗鄰關系及下推膀胱均有助于降低臟器醫源性損傷,對于盆腔嚴重粘連者效果更佳[10];但該術式對于術者操作和麻醉要求顯著提高,而高昂治療費用亦限制其臨床應用。經陰道修補術式治療PCSD主要通過自然腔道完成操作,技術難度明顯降低,可更為簡便對病灶進行徹底切除,同時輸注無需特殊設備及器械輔助,在降低治療費用方面具有優勢[11]。但以往臨床報道證實,經陰道修補術式操作過程中視野較為狹窄,操作清晰度顯著降低,而對于合并盆腔嚴重粘連或宮頸肌瘤者往往難以徹底分離膀胱宮頸間隙,而這被認為是導致周圍臟器醫源性損傷及繼發感染的重要原因之一[12-13]。
本結果中,B組患者手術用時明顯優于A組(P<0.05);A組患者術中失血量、術后陰道流血時間及住院時間均明顯優于B組(P<0.05);證實兩種手術修補方案用于PCSD治療各具優勢;其中宮腹腔鏡聯合修補術式應用可減少手術創傷程度,促進術后早期康復,與以往研究結果相一致[14];經陰道修補術式則能夠降低操作難度,經濟性方面優于宮腹腔鏡聯合術式,適于基層普及推廣。而兩組患者月經時間恢復效果、隨訪宮內妊娠率及復發率比較差異無統計學意義(P>0.05);兩組患者治療后子宮憩室寬度和深度組間比較差異無統計學意義(P>0.05),則表明PCSD患者行兩種手術修復方案治療具有接近病灶清除和癥狀改善的效果,且均有助于提高妊娠概率,避免遠期復發,皆適用于具有生育要求的PCSD患者。
綜上所述,兩種手術修補方案治療PCSD總體療效接近,但宮腹腔鏡聯合修補術式有助于降低醫源性創傷程度,減少術后陰道流血和住院時間,而經陰道修補術式則操作更為簡便,手術難度顯著降低。
[1]陶峰, 周穎, 胡衛平, 等.子宮切口瘢痕憩室的研究進展[J].中華婦產科雜志, 2014, 49(1): 64-66.
[1]TAO F, ZHOU Y, HU W P, et al.Research progress in uterine incision scar diverticulum[J].Chin J Obstet Gynecol, 2014, 49(1):64-66.Chinese
[2]SAHHAF F, ABBASALIZADEH S, GHOJAZADEH M, et al.Comparison effect of intravenous tranexamic acid and misoprostol for postpartum haemorrhage[J].Niger Med J, 2014, 55(4): 348-353.
[3]WU X, XUE X, WU X, et al.Combined laparoscopy and hysteroscopy vs.uterine curettage in the uterine artery embolization-based management of cesarean scar pregnancy: a cohort study[J].Int J Clin Exp Med, 2014, 7(9): 2793-2803.
[4]許嘯聲, 喇端端.剖宮產術后子宮切口憩室的診斷與治療[J].國際婦產科學雜志, 2014, 41(6): 646-649.
[4]XU X S, LA D D.The diagnosis and treatment of previous caesarean uterine incision diverticulum[J].J Int Obstet Gynecol,2014, 41(6): 646-649.Chinese
[5]王馬列, 梁潤彩.陰式手術治療剖宮產術后子宮切口憩室53例療效觀察[J].暨南大學學報(醫學版), 2013, 34(4): 417-420.
[5]WANG M L, LIANG R C.Transvaginal cesarean scar defect resection suture surgery treatment of women with previous cesarean scar defect[J].Journal of Jinan University (Natural Science and Medicine Edition), 2013, 34(4): 417-420.Chinese
[6]CECI O, CANTATORE C, SCIOSCIA M, et al.Ultrasonographic and hysteroscopic outcomes of uterine scar healing after cesarean section: comparison of two types of single-layer suture[J].J Obstet Gynaecol Res, 2012, 38(11): 1302-1307.
[7]曹瑞勤.剖宮產后子宮切口憩室15例臨床分析[J].中華實用診斷與治療雜志, 2014, 28(2): 177-178.
[7]CAO R Q.Clinical analysis of 15 cases of uterine incision diverticulum after cesarean section[J].J Chin Prac Diag Ther,2014, 28(2): 177-178.Chinese
[8]付鳳仙, 段華.宮腔鏡聯合B超在診斷二次剖宮產術后子宮切口憩室中的價值[J].中國微創外科雜志, 2014, 14(9): 812-815.
[8]FU F X, DUAN H.Hysteroscopy combined with B-ultrasound for diagnosis of uterine incision diverticulum after secondary cesarean section[J].Chin J Minim Inva Surg, 2014, 14(9): 812-815.Chinese
[9]WANG C J, HUANG H J, CHAO A, et al.Challenges in the transvaginal management of abnormal uterine bleeding secondary to cesarean section scar defect[J].Eur J Obstet Gynecol Reprod Biol, 2011, 154(2): 218-222.
[10]丁景新, 陳建亮, 張宏偉, 等.宮腹腔鏡聯合修補剖宮產術后子宮切口憩室[J].復旦學報(醫學版), 2012, 39(5): 506-510.
[10]DING J X, CHEN J L, ZHANG H W, et al.Hysteroscopic examination and laparoscopic repair of uterine scar defect after caesarean section[J].Fudan Univ J Med Sci, 2012, 39(5): 506-510.Chinese
[11]高奇丹, 楊彩梅.剖宮產術后子宮瘢痕憩室經陰道手術治療臨床分析[J].中國婦幼健康研究, 2014, 11(5): 869-871.
[11]GAO Q D, YANG C M.Clinical analysis of transvaginal operation on caesarean section[J].Chin J Woman Child Health Res, 2014,11(5): 869-871.Chinese
[12]葉麗虹, 方雅琴, 田國琴, 等.宮腹腔鏡聯合手術治療剖宮產術后子宮切口憩室的臨床分析[J].現代婦產科進展, 2014,23(9): 742-743.
[12]YE L H, FANG Y Q, TIAN G Q, et al.Clinical analysis of uterine incision diverticulum after cesarean section in the treatment of hysteroscopy combined with laparoscopy[J].Pro Obstet Gynecol,2014, 23(9): 742-743.Chinese
[13]郭西寧, 李樹雄.經陰道修補剖宮產術后子宮憩室的效果觀察[J].中國基層醫藥, 2013, 20(22): 3404-3405.
[13]GUO X N, LI S X.Observation of the effect of vaginal repair diverticulum of uterus after caesarean section[J].Chin J Prim Med Pharm, 2013, 20(22): 3404-3405.Chinese
[14]ZHANG H X, CHEN S Q, JIANG H Y, et al.Transvaginal hysterotomy for cesarean scar pregnancy in 40 consecutive cases[J].Gynecol Surg, 2015, 12(1): 45-51.

