兒童傳染性單核細胞增多癥臨床特征及治療的單中心研究
歐陽文獻 張慧 劉靜 譚艷芳 于四景 唐蓮 姜濤 康禎 姚娟 朱詠貴 李雙杰
410011 長沙,湖南省兒童醫(yī)院肝病中心(歐陽文獻、張慧、譚艷芳、唐蓮、姜濤、康禎、姚娟、朱詠貴、李雙杰),感染科(劉靜、于四景)
傳染性單核細胞增多癥(infectious mononucl-eosis, IM)是由EB病毒(Epstein-Barr virus,EBV)感染引起的一種急性感染性疾病。國內(nèi)外對EBV感染是否積極采取抗病毒治療一直有爭議。現(xiàn)對2016年1月1日至12月31日在湖南省兒童醫(yī)院住院的201例IM患者進行前瞻性的研究分析,以便了解抗病毒治療和一般治療對IM的相關(guān)臨床癥狀和體征、實驗室相關(guān)指標(biāo)的影響,以及IM的預(yù)后,提高對該病的診治水平,為是否需要抗病毒治療提供臨床依據(jù)。
1 資料與方法
1.1研究對象為2016年1月1日至12月31日在湖南省兒童醫(yī)院肝病中心和感染科住院診斷為傳染性單核細胞增多癥(IM)的患者,共計201人(肝病中心162人,感染科39人)其中男 127人,女 74人,男:女1.72∶1。最小年齡8月(month,m),最大年齡13歲(year,y),6 m,平均4.8±2.8y。
1.2分組方法根據(jù)入院的先后順序,半隨機分為2組,抗病毒組與一般治療組,其中在外院或我院門診使用過抗病毒藥的患者自然歸類為抗病毒組。其中抗病毒組 79人,一般治療組122人。根據(jù)發(fā)病年齡分為4組:<3y組:56 人,3~6y組:98 人,6~ 10y組:43 人,≥ 10y組:6 人。所有患者簽訂知情同意書,并得到醫(yī)院倫理委員會批準。
1.3IM的診斷標(biāo)準[1](1)下列臨床表現(xiàn)中的3項以上:a發(fā)熱,b 咽峽炎、扁桃體炎,c頸淋巴結(jié)大,d肝臟腫大(4y以下:2 cm以上;4y以上可觸及),e脾臟腫大。(2)血象檢查:白細胞分類淋巴細胞占50%以上或淋巴細胞總數(shù)高于5.0×109/L,異性淋巴細胞達10%以上或總數(shù)高于1×109/L。(3)血清抗體檢查以下1項為陽性:① 抗EBV-CA-IgM和抗EBV-CA-IgG抗體陽性,且抗EBV-NA-IgG陰性,② 抗EBV-CA-IgM陰性,但抗EBV-CA-IgG抗體陽性,且為低親合力抗體,③ 嗜異凝集抗體陽性(3~4周達高峰,學(xué)齡前兒童常陰性)。同時滿足以上2條者可以診斷為EBV-IM。
1.4治療方案(1)常規(guī)對癥治療(兩組都使用):常規(guī)補液,發(fā)熱患者給予退熱劑,肝功能受損者予降酶護肝治療合并細菌感染者予選用適當(dāng)?shù)目股刂委煟衅渌K器功能損害者予保護臟器功能治療等。重癥病例適當(dāng)給予適量靜脈丙種球蛋白或/和激素治療。(2)抗病毒組:在對癥治療基礎(chǔ)上使用伐昔洛韋或更昔洛韋。用法用量:伐昔洛韋15 mg/(kg.d)(最大不超過成人劑量),分2~3次口服,療程7~10 d。更昔洛韋 5 mg/(kg.d),靜脈滴注,q12 h,療程5~14 d。(3)一般治療組:在對癥治療的基礎(chǔ)上,予炎琥寧10 mg/(kg.d),靜脈滴注,qd,和/或重組人干擾素α-1b,1~2 μg/(kg.次),霧化吸入,bid,療程5~10 d。
1.5觀察項目包括IM的臨床表現(xiàn)特點,并發(fā)癥或合并癥發(fā)生情況,急性期熱程長短,咽峽炎改善時間,肝、脾、淋巴結(jié)腫大情況,外周血異型淋巴細胞變化情況,EBV抗體譜變化情況,血清/漿EBV DNA、全血EBV DNA變化情況,淋巴細胞免疫功能結(jié)果。
1.6隨訪采取返院復(fù)診或電話方式,在患兒病程2周、1月、3月、6月、12月,復(fù)查項目包括:血常規(guī)+異淋,肝功能,EBV抗體及抗體親和力,血清/漿或全血EBV DNA,淋巴細胞免疫功能分析,肝、脾、頸部淋巴結(jié)B超等。同時了解患兒有無慢性活動性病毒感染、EBV相關(guān)性噬血細胞綜合征、有無IM復(fù)發(fā)或死亡發(fā)生。
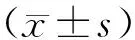
2 結(jié)果
2.1IM的年齡和季節(jié)分布情況201例病例中男 127人,女 74人,男:女1.72∶1;3 y以下56例(27.86%),3~6 y 98例(48.76%),6~10 y 43例(21.39%),≥10y 6例(2.99%)。IM全年發(fā)病,其中春季36例(17.91%),夏季68例(33.83%),秋季61例(30.35%),冬季36例(17.91%),以夏秋季發(fā)病率最高,占全年的64.18%。夏秋季節(jié)與冬春季節(jié)發(fā)病率差異有統(tǒng)計學(xué)意義(χ2=6.375,P=0.014)。

表1 抗病毒治療和一般治療傳染性單核細胞增多癥主要臨床癥狀體征的發(fā)生率[n(%)]
注:IM,傳染性單核細胞增多癥
Note:IM,infectious mononucleosis

表2 傳染性單核細胞增多癥不同病程肝、脾、淋巴結(jié)腫大出現(xiàn)情況[n/N,陽性率(%)]
注:IM,傳染性單核細胞增多癥
Note:IM,infectious mononucleosis
2.2IM的主要臨床表現(xiàn)及變化情況主要有發(fā)熱、咽峽炎、淋巴結(jié)腫大、眼瞼浮腫、肝大、脾大及皮疹等,其發(fā)生率如表1,兩組在臨床表現(xiàn)上差異無統(tǒng)計學(xué)意義(P均>0.05)(表1)。IM的主要合并癥/并發(fā)癥有:EBV肝損害52.73%(106例),支原體抗體(+)26.37%(53例),支氣管肺炎15.42%(31例),支氣管炎14.93%(30例),鏈球菌感染12.94%(26例),膿毒血癥11.44%(23例),喉梗阻5.97%(12例),血小板減少5.97%(12例),衣原體抗體(+)3.98%(8例),手足口病1.99%(4例)。不同年齡肝損害分布是:<3y組:35.71%(20/56),3 ~6y組:56.20%(55/98),6 ~10y組:65.12%(28/43),≥10y組:66.67%(4/6)。出院1月后,94.79%(91/96)入院時轉(zhuǎn)氨酶升高患者恢復(fù)正常,出院3月后,100.00%(68/68)患者轉(zhuǎn)氨酶均恢復(fù)正常。兩組發(fā)熱持續(xù)時間情況:抗病毒組最短熱程1 d,最長熱程12 d, 平均(6.7±2.5 d),一般治療組最短熱程0 d,最長熱程13 d,平均(7.2±3.3 d),兩組比較差異無統(tǒng)計學(xué)意義(P=0.259)。兩組咽峽炎改善情況:抗病毒組最短2 d,最長8 d, 平均(4.3±2.3 d);一般治療組最短1 d,最長10 d,平均(4.5±2.6 d);兩組比較差異無統(tǒng)計學(xué)意義(P=0.671)。
2.3IM在不同病程階段肝、脾、淋巴結(jié)腫大變化情況兩組之間在肝、脾、淋巴結(jié)腫大的恢復(fù)時間上差異無統(tǒng)計學(xué)意義(見表2)。
2.4IM病人血清/漿EBVDNA陽性率變化在出院或病程2周時,抗病毒組全血或血清/漿的EBV DNA檢出率均明顯低于一般治療組,但出院1~12月,其檢出陽性率兩組無明顯差異,且出院1月后兩組病人血清/漿中很少檢出EBV DNA。而全血EBV DNA的檢出率在隨后1~12月的復(fù)查中,兩組的檢出率差異無統(tǒng)計學(xué)意義。見表3。
2.5IM外周血異型淋巴細胞及淋巴細胞亞群變化情況201例病人中入院時外周血異型淋巴細胞比值超過10%的占59.20%(119例),3.00%~10.00%的占26.37%(53例),兩者合計占85.57%(172例)(抗病毒組84.81%,一般治療組86.07%,χ2=0.537,P=0.402)。出院時或病程2周后,外周血異型淋巴細胞比值超過10%的占38.46%,3.00%~10.00%的占56.04%,兩者合計占94.51%(172/182)(抗病毒組95.71%,一般治療組93.75%,χ2=0.189,P=0.660)。出院1月后,所有患者外周血異型淋巴細胞比值都未超過10%,僅15.71%的患者有異型淋巴細胞比值升高(3.00%~10.00%)。3月后所有病例恢復(fù)正常。

表3 傳染性單核細胞增多癥血清/漿或全血EBV DNA變化情況 [n/N (陽性率%)] Tab.3 Changes of serum/plasma or whole blood EBV-DNA during different course of IM [n/N, (positive rate%)]
注:IM,傳染性單核細胞增多癥
Note:IM,infectious mononucleosis

表4 傳染性單核細胞增多癥EBV抗體譜變化情況 [n/N (陽性率%)]
注:IM,傳染性單核細胞增多癥
Note:IM,infectious mononucleosis
201例患者淋巴細胞亞群檢測中,92.54%(186例)患者CD8+T淋巴細胞數(shù)升高或明顯升高,6.47%(13例)表現(xiàn)為正常,1.00%(2例)患者表現(xiàn)為下降;44.78%(90例)患者CD4+T淋巴細胞數(shù)正常,54.23%(109例)表現(xiàn)為輕度升高,1.00%(2例)患者表現(xiàn)為下降。97.51%(196例)患者CD4+/CD8+降低。42.79%(86例)患者NK細胞數(shù)正常,56.21%(113例)表現(xiàn)為輕度升高,1.00%(2例)患者表現(xiàn)為下降。98.01%(197例)患者總B細胞數(shù)下降,僅1.99%的表現(xiàn)為正常。CD4+/CD8+降低發(fā)生率在入院時,出院后1月,3月,6月,12月分別為97.51%、76.80%、25.88%、9.38%、0.00%。
2.6IM患者EBV抗體譜變化情況入院時主要表現(xiàn)為EBV-CA-IgG,EBV-CA-IgM,EBV-EA-IgG的陽性,而EBV-NA-IgG則都為陰性。低親和力抗體占絕大多數(shù)。隨著病程的發(fā)展,EBV-CA-IgG陽性率維持較高水平,EBV-CA-IgM、EBV-EA-IgG則逐步消失。相反EBV-NA-IgG則陽性率逐步上升,至12月時達到最高水平(見表4)。
2.7預(yù)后與轉(zhuǎn)歸隨訪時間1~12個月,未發(fā)現(xiàn)慢性活動性病毒感染病例,無IM的復(fù)發(fā)及死亡病例發(fā)生。2例繼發(fā)噬血細胞綜合征的患者,1例在病程第6天,另一例在病程第8天,檢查確診為噬血綜合征,后轉(zhuǎn)我院血液內(nèi)科均經(jīng)2004方案化療后恢復(fù)正常。
3 討論
IM在發(fā)展中國家主要集中在學(xué)齡前兒童,本研究結(jié)果顯示IM病例中3~6歲兒童占48.76%,與我國其他地方及其他發(fā)展中國家報道相符合[2-3]。本研究發(fā)現(xiàn)IM發(fā)病高峰在夏秋季,Livine等[4]報道以色列IM發(fā)病高峰在夏末,Douglas等[5]報道英國IM發(fā)病高峰在3月份左右,表明IM發(fā)病高峰存在地區(qū)性差異。另外,本研究發(fā)現(xiàn)IM病例中男童發(fā)病率明顯高于女童(1.72∶1),與倪樹芳等[2]報道的不一致。本研究結(jié)果顯示IM的主要臨床表現(xiàn)發(fā)生情況為發(fā)熱、咽峽炎、淋巴結(jié)腫大、眼瞼浮腫、肝大和脾大等,與國內(nèi)相關(guān)報道基本一致[2],但Gonzalez等[6]報道IM臨床表現(xiàn)以淋巴結(jié)腫大(89.5%)、發(fā)熱(79.7%)、一般性軀體疼痛(69.3%)、咽炎(55.2%)以及肝腫大(47.2%)多見。本研究顯示肝功損害(52.73%)是IM最常見的并發(fā)癥。且年齡越大,肝損害發(fā)生率越高。前期研究顯示:EBV感染肝損害病例較EBV感染無肝損害組及正常兒童組,其CD4+/CD8+更低,CD4+所占比值更小,所以推測免疫損傷是EBV肝損害的主要原因[7]。
Balfour等[8]研究顯示早期使用伐昔洛韋治療IM可以減少體內(nèi)EBV DNA拷貝數(shù),緩解臨床癥狀。Ozcay等[9]研究顯示使用伐昔洛韋治療IM不能降低血液EBV DNA拷貝數(shù),不建議臨床應(yīng)用。朱美華等[10]回顧性研究172例IM病例分別使用阿昔洛韋、更昔洛韋治療,認為抗病毒治療與非抗病毒治療對兒童IM的療效無明顯差異。De Paor等[11]總結(jié)分析了過去數(shù)十年來12個不同中心的研究結(jié)果,認為阿昔洛韋、更昔洛韋、伐昔洛韋等IM抗病毒治療有效性不確定。本研究顯示,使用伐昔洛韋或更昔洛韋抗病毒治療可在短期降低全血、血清/漿EBV DNA拷貝數(shù),但對長期控制病毒的拷貝數(shù),尤其是全血EBV DNA拷貝數(shù)與一般治療組無顯著差異。IM發(fā)生后,全血標(biāo)本中的EBV DNA在疾病恢復(fù)后很長一段時間均可持續(xù)存在,故監(jiān)測IM的病情不宜使用全血標(biāo)本,建議使用血清或血漿標(biāo)本檢測EBV DNA。IM抗病毒治療組在主要臨床表現(xiàn)改善等方面與一般治療組比較差異無統(tǒng)計學(xué)意義,故不推薦常規(guī)使用抗病毒治療。
EBV感染后主要引起T淋巴細胞免疫應(yīng)答轉(zhuǎn)化為細胞毒T細胞,導(dǎo)致CD8+T細胞增加[12-13]。本研究顯示92.54%患者入院時CD8+T細胞數(shù)升高,而CD4+T細胞數(shù)正常或輕度升高,致CD4+/CD8+明顯下降,隨著病情的恢復(fù)CD4+/CD8+也可逐漸恢復(fù),至12月時恢復(fù)正常。EBV可感染T細胞和NK細胞,造成其克隆增殖,釋放大量細胞因子,激活巨噬細胞,引起組織細胞增生,吞噬自身血細胞,導(dǎo)致噬血細胞綜合征,并可導(dǎo)致患者死亡[14]。本研究中有2例合并噬血細胞綜合征,但經(jīng)2004方案化療后病情均得到控制,但對于重癥或并發(fā)噬血綜合征IM患者,由于本研究該類病例數(shù)有限,抗病毒治療的療效和必要性,還需要今后積累病例進一步研究。
利益沖突:無
[1]謝正德. 兒童EB病毒傳染性單核細胞增多癥臨床特征及診斷標(biāo)準[M]. 實用兒科臨床雜志, 2007, 22(22): 1759-1760.
[2]倪樹芳, 周凱. 兒童傳染性單核細胞增多癥的臨床特征及預(yù)后[J]. 中華實驗和臨床感染病雜志, 2015, 9(6): 51-54.
[3]高立偉, 謝正德, 申昆玲. 兒童EB病毒相關(guān)性傳染性單核細胞增多癥[J]. 國際兒科學(xué)雜志, 2010, 37(5):481-484.
[4]Livine H, Mimouni D, Grotto I, et al. Secular and seasonal trends of infectious mononucleosis among young adults in Israel:1978-2009[J]. Eur J Clin Microbio Infect Dia, 2012, 31(5):757-760. DOI:10.1007/s10096-011-1371-2.
[5]Douglas AS,Brown T, Reid D. Infectious mononucleosis and Hodgkin’s disease-a similar seasonality[J]. Leuk Lymphoma, 1996, 23(3-4): 323-331. DOI:10.3109/10428199609054835.
[6]Gonzalez Saldana N, Monroy Colin VA.Clinical laboratory characteristics of infectious mononucleosis by Epstein-Barr virus in Mexican children[J]. BMC Res Notes, 2012, 20(5): 362-362. DOI: 10.1186/1756-0500-5-361.
[7]張慧, 李雙杰, 袁遠宏, 等. EB病毒感染肝臟損傷與外周血淋巴細胞亞群相關(guān)性[J]. 臨床兒科雜志, 2013, 31(3): 233-235. DOI:10.3969/j.issn.1000-3606.2013.03009.
[8]Balfour HH Jr, Hokanson KM, Schacherer RM, et al. A virologic pilot study valacyclovir in infectious mononucleosis[J]. J Clin Virol, 2007, 39(1):16-21. DOI:10.1016/j.jcv.2007.02.002.
[9]Ozcay F, Arslan H, Bilezkcii B, et al. The role of valacyclovir on Epstein-Barr virus viral loads in pediatric liver transplantalaion patients[J]. Transplant Proc, 2009, 41(7): 2878-2880.DOI:10.1016/j.transproceed.2009.07.059.
[10]朱美華, 梁敏, 王志堅, 等. 抗病毒治療對兒童傳染性單核細胞增多癥的價值探討[J]. 中國當(dāng)代兒科雜志, 2012, 14(3): 198-201.
[11]De Paor M, O’Brien K, Fahey T, et al. Antiviral agents for infectious mononucleosis (glandular fever)[J]. Cochrane Database Syst Rev, 2016, 12: CD011487. DOI: 10.1002/14651858.CD011487.pub2.
[12]Sulik A, Oldak E, Kroten A, et al. Epstein-Barr virus effect on frequency of functionally distinct T cell subsets in children with infectious mononucleosis[J]. Adv Med Sci, 2014, 59(2): 227-231. DOI:10.1016/j.advms.2014.04.003.
[13]Ariai A, Yamaguchi T, Komastsu H, et al. Infectious mononucleosis accompanied by clonal proliferation of EBV-infected cells and infection of CD8-positive cells[J]. Int J Hematol, 2014, 99(5): 671-675. DOI:10.1007/s12185-014-1548-4.
[14]姜濤, 陳衛(wèi)堅, 歐陽文獻, 等. EB病毒相關(guān)噬血細胞綜合征并重癥肝炎1例報告[J]. 臨床兒科雜志, 2016, 34(1):16-18. DOI:10.3969/j.issn.1000-3606.2016.01.005.

