非結核分枝桿菌肺病和活動性肺結核的高分辨率CT表現異同性分析
李芳 賀偉 周新華 趙春生 呂巖 李成海 王東坡
近幾十年來,非結核分枝桿菌 (NTM) 肺病在許多國家的發病率逐漸升高[1-2],在我國的發病率也逐年升高,已成為不可忽視的疾病之一,同時我國也是肺結核負擔較重的國家之一。NTM肺病與肺結核雖是兩種不同細菌所致的不同疾病,但病理變化相似,因此兩種疾病的鑒別診斷有一定困難。由于分枝桿菌細菌學培養檢查結果費時較長,影像學檢查可以給臨床醫生提供一定的診斷方向,因此關于NTM肺病的研究一直是歷年來的一個熱點[3-4]。本次研究的目的是分析NTM肺病與肺結核患者的高分辨率CT(HRCT)表現的異同點,以期為臨床正確地早期診斷、早期治療提供參考。
資料和方法
1.一般資料:本研究為回顧性研究,選取2012年1月至2017年12月首都醫科大學附屬北京胸科醫院住院初診為NTM肺病的100例患者,后經臨床及實驗室證實、資料完整且符合入選標準的NTM肺病患者為74例(NTM肺病組),包括膿腫分枝桿菌26例,堪薩斯分枝桿菌9例,鳥胞內分枝桿菌37例,蟾分枝桿菌1例,蘇爾加分枝桿菌1例;其中男39例、女35例,年齡27~79歲、平均(56.96±12.88)歲。同時按照NTM肺病患者的住院時間,采用數字表法隨機抽取同期符合入組標準的初治繼發性活動性肺結核患者100例(肺結核組)進行對照,其中男69例、女31例,年齡16~86歲、 平均(58.21±16.96)歲。
2.NTM肺病診斷標準:參照參考文獻[5]執行。具有呼吸系統癥狀和(或)全身性癥狀,經胸部影像學檢查發現空洞性陰影、多灶性支氣管擴張以及多發性小結節病變等,已排除其他疾病,在確保標本無外源性污染的前提下, 符合以下條件之一者可做出 NTM 肺病的診斷:(1)痰NTM培養2次或以上均為同一致病菌;(2)支氣管沖洗或支氣管灌洗液NTM培養陽性1次或以上,陽性度“++” 以上;(3)經支氣管鏡或其他途徑行肺活組織檢查(活檢),發現分枝桿菌病組織病理學特征性改變(肉芽腫性炎癥或抗酸染色陽性),并且NTM培養陽性;(4)活檢發現分枝桿菌病組織病理學特征性改變(肉芽腫性炎癥或抗酸染色陽性),并且1次或1次以上的痰標本和支氣管沖洗液標本中NTM培養陽性。患者入組標準:患者符合NTM肺病的診斷標準;既往未經過抗NTM治療;具有完整的臨床及影像資料;未并發活動性肺結核,未并發其他感染,同時排除并發有糖尿病及其他系統免疫缺陷疾病。
初治活動性繼發性肺結核入組標準,參照中華醫學會結核病學分會2001年制定的肺結核診斷標準,選取結核分枝桿菌培養陽性(簡稱“培陽”) 的初治活動性繼發性肺結核患者,其他類型肺結核或復治肺結核除外,同時排除并發有糖尿病及其他系統免疫缺陷患者,未并發NTM肺病及其他感染,具有完整的影像學資料。
3.檢查方法:所有患者均行CT掃描檢查。使用美國通用(GE)公司Optima CT680 Quantum及64層LightSpeed VCT機,患者吸氣狀態下常規從肺尖至橫膈水平進行掃描,層厚、層距均為5 mm,所有患者均進行層厚1.25 mm HRCT肺重建。窗寬、窗位分別為:肺窗1600、-600 HU,縱隔窗350、40 HU。
4.CT影像分析:由2位工作滿10年及以上的副主任醫師讀片,記錄所見CT征象的異常表現。本組患者的病變分布范圍劃分為:雙肺6個葉,包括右肺3個葉、左肺3個葉,其中左肺上葉舌段單獨算1葉。病變范圍在3個葉以上稱多葉多段;優勢部位指病變最重且主要累及的肺葉。CT分型:空洞為主型、結節-支氣管擴張型、結節-腫塊型、空洞和結節-支氣管擴張的混合型、其他類型(包括樹芽征型、間質改變為主型及無法判斷型)5種。
5.統計學處理:采用SPSS 17.0統計學軟件對兩組患者的臨床特點進行比較,計數資料采用χ2檢驗。對兩組的CT表現、常見病變的分布特點等均進行四格表的χ2檢驗,以P<0.05為差異有統計學意義。
結 果
一、兩組患者病變的分布范圍及規律比較
NTM肺病組和肺結核組CT掃描顯示病變的分布范圍及規律的比較見表1。由表1顯示兩組患者病變優勢部位比較,位于上葉者結核組明顯多于NTM肺病組,位于中葉和(或)中葉者NTM肺病組較肺結核組患者多見,差異均有統計學意義(P值均<0.05);其余病變分布規律兩組比較差異無統計學意義。
二、NTM肺病與肺結核的CT分型比較
結節-支氣管擴張型NTM肺病組多見于肺結核組(圖1,2),結節-腫塊型肺結核組多于NTM肺病組,以上兩組比較差異有統計學意義;空洞為主型及空洞和結節-支氣管擴張混合型(圖3,4),兩組比較差異均無統計學意義;其他類型者肺結核組多于NTM 組(圖5),兩組比較差異有統計學意義(表2)。
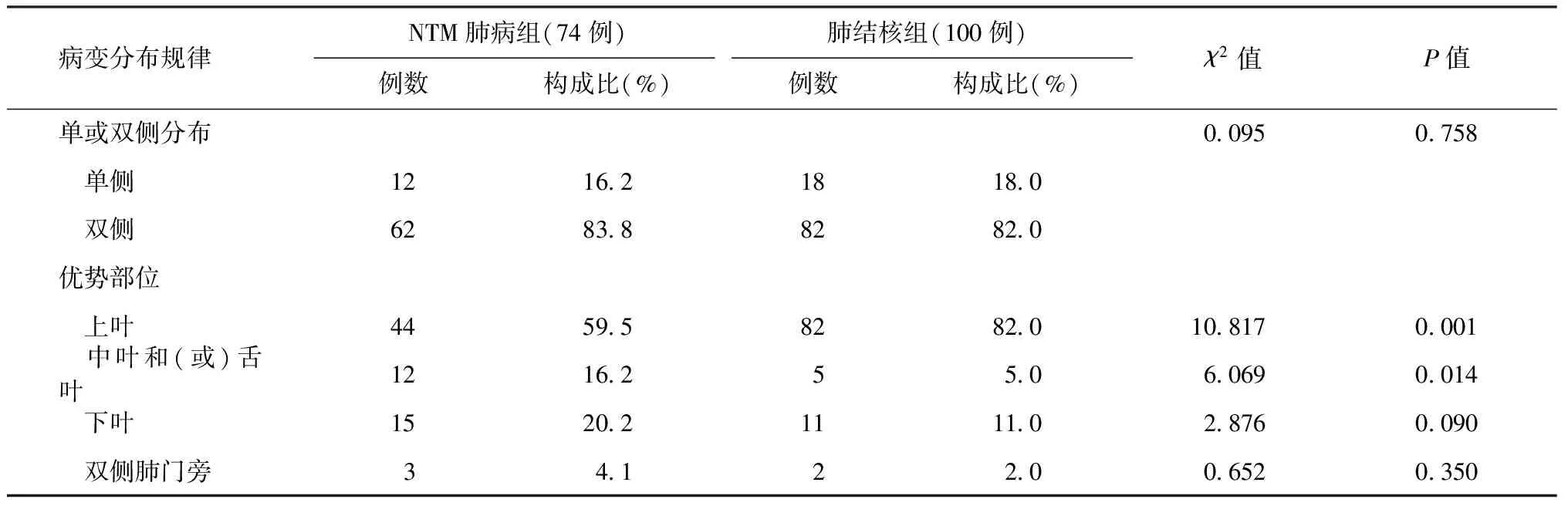
表1 CT掃描顯示病變的分布范圍及規律在兩組患者中的比較
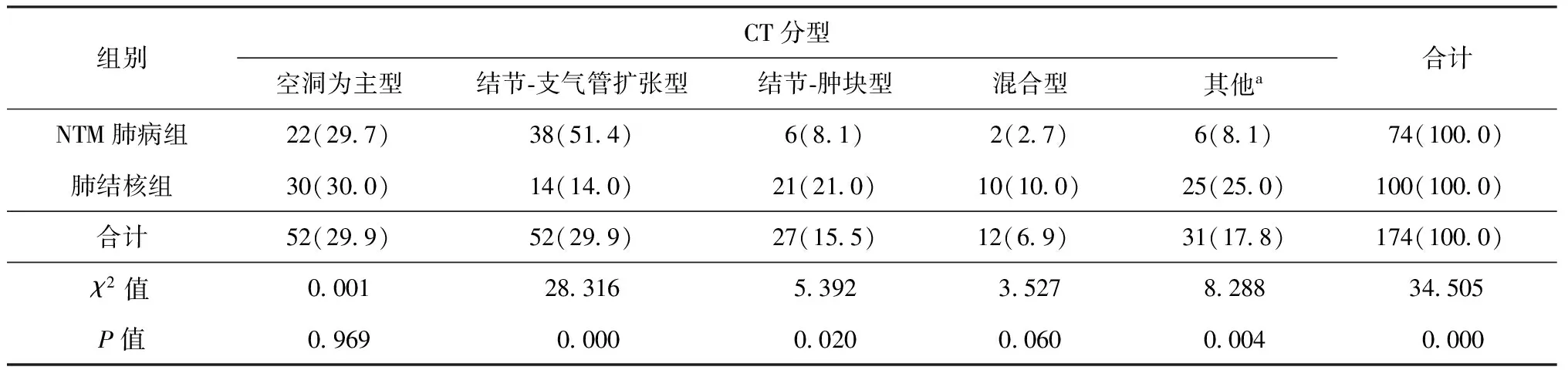
表2 兩組患者CT分型及構成比較
注表中括號外數值為“例數”,括號內數值為“構成比(%)”;a:其他類型包括樹芽征型、間質改變為主型及無法判斷型
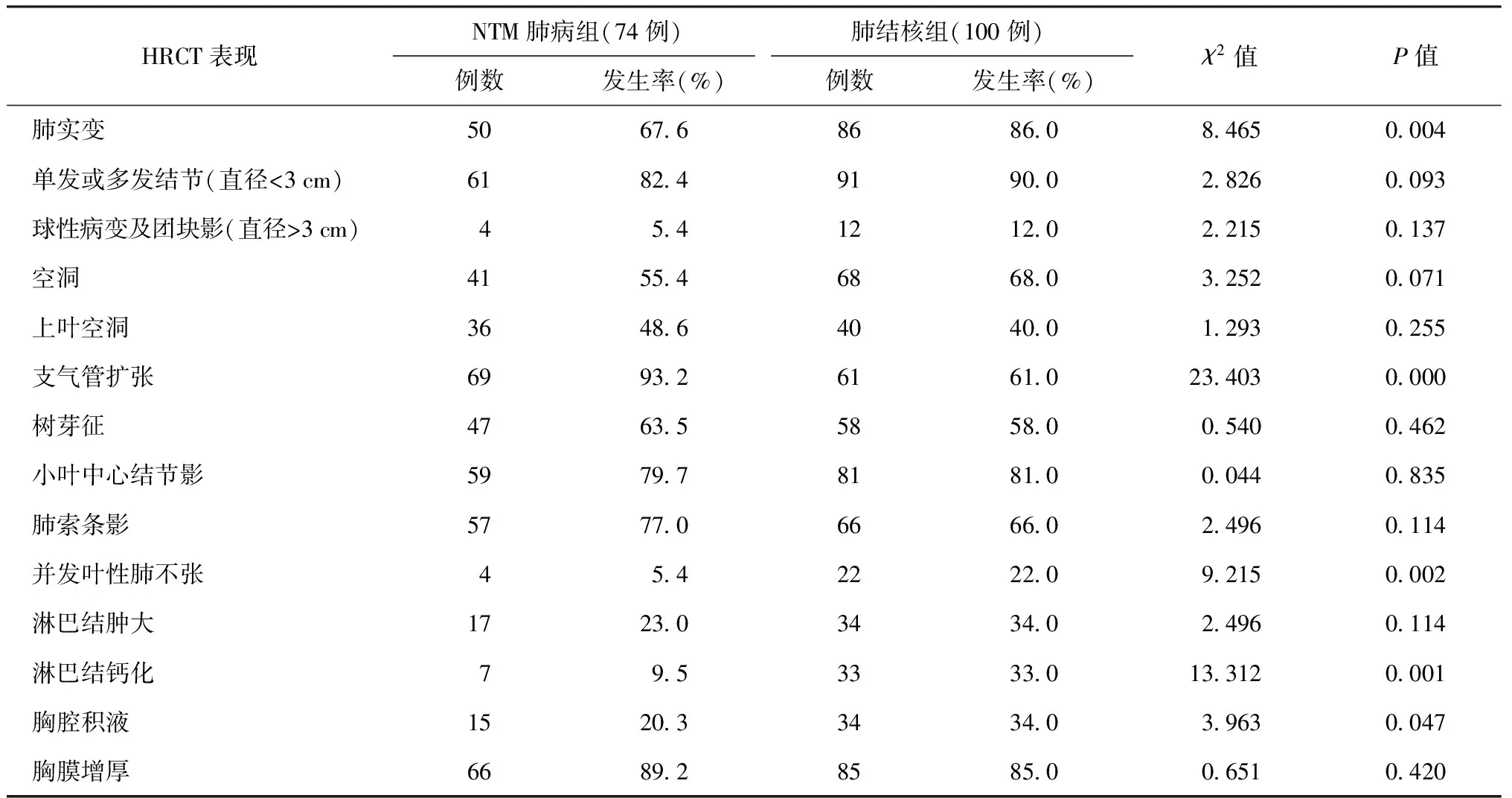
表3 胸部HRCT各種表現在兩組患者中的比較
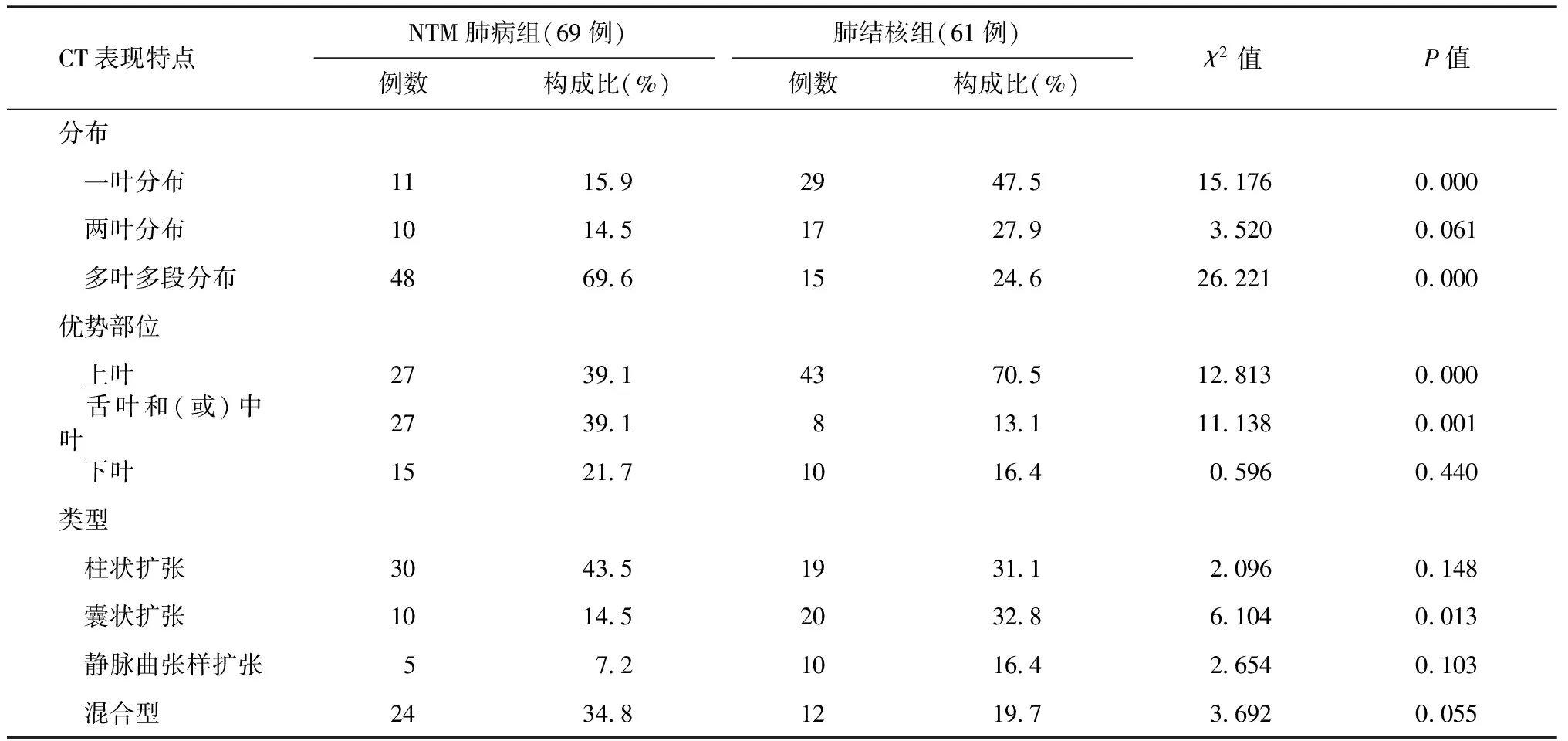
表4 CT掃描顯示支氣管擴張的各種特點在兩組患者中的比較
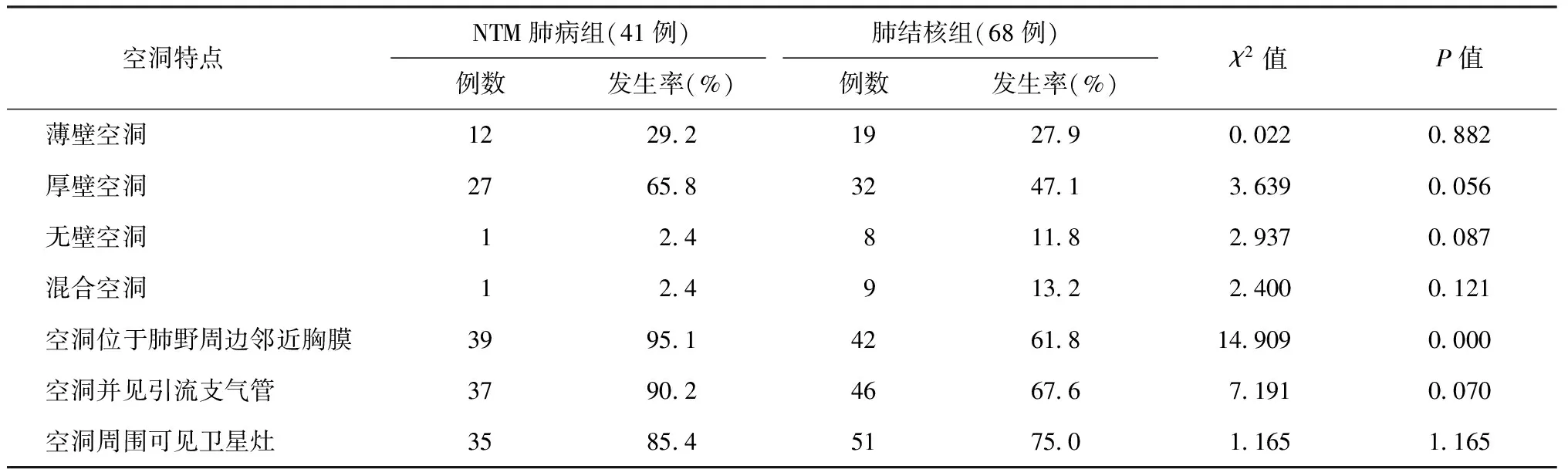
表5 CT掃描顯示肺部空洞的各種特點在兩組患者中的比較
三、兩組患者HRCT表現及特點
兩組患者的各種常見CT表現的比較見表3。各種CT表現在兩組患者中的發生率超過50%者有肺實變、索條影、結節影、支氣管擴張、樹芽征、空洞、胸膜增厚。其中,肺實變、支氣管擴張、并發葉性肺不張、胸腔積液、縱隔淋巴結鈣化的發生率,兩組比較差異均有統計學意義(P值均<0.05)。
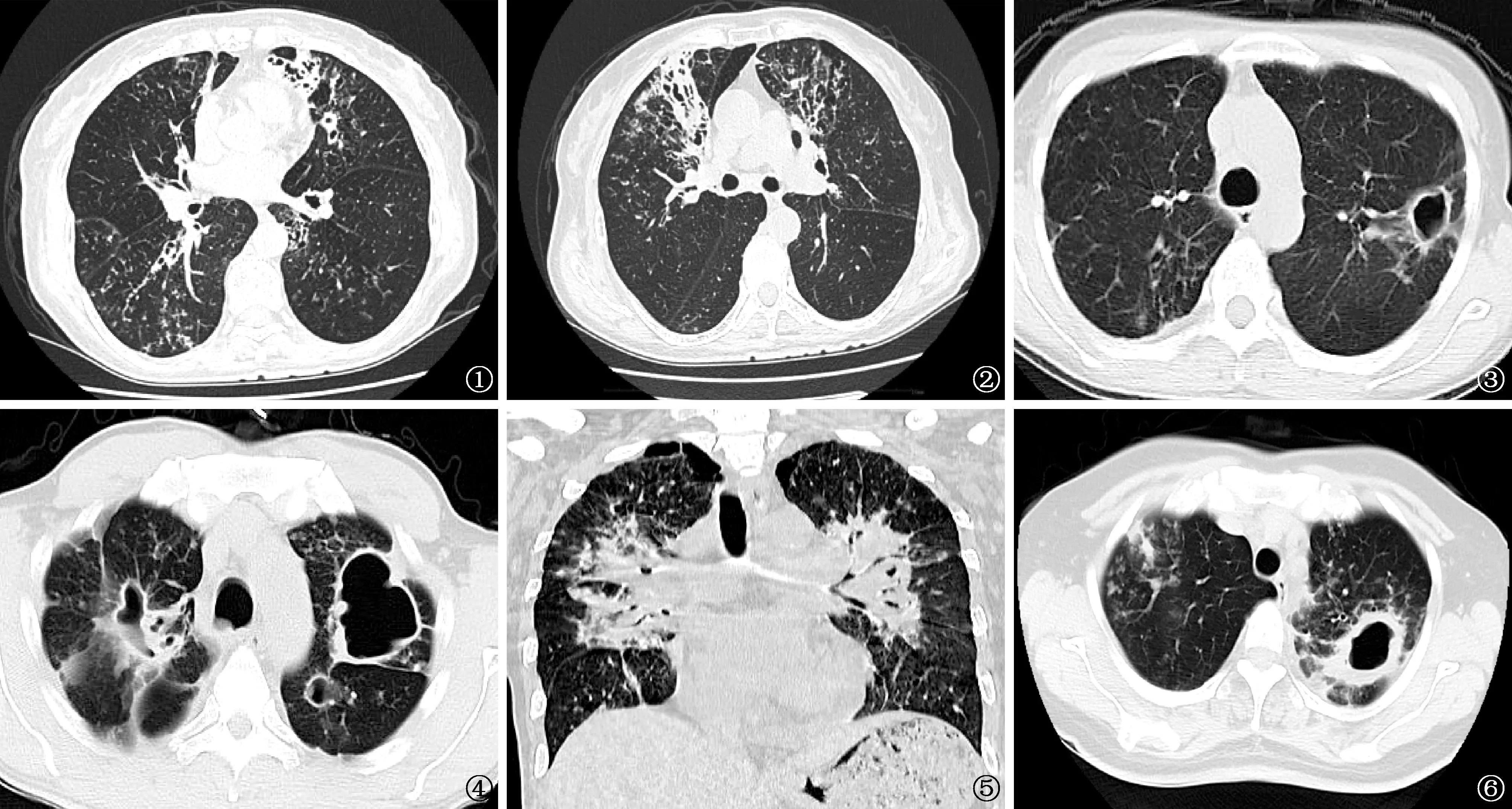
圖1,2 NTM肺病患者,女,71歲,膿腫分枝桿菌肺病。CT掃描顯示右中葉及舌葉支氣管擴張,雙肺多發小葉中心結節影及樹芽征 圖3 NTM肺病患者,女,50歲。CT掃描顯示左肺上葉薄壁空洞,周圍見衛星灶及引流支氣管,右肺可見斑片索條狀影 圖4 肺結核患者,男,54歲。CT掃描顯示雙肺上葉多發薄壁空洞,周圍可見衛星灶,鄰近胸膜增厚粘連 圖5 NTM肺病患者,男,54歲。CT掃描顯示雙側肺門對稱分布的實變影,內見支氣管氣象,周圍見衛星灶 圖6 NTM肺病患者,女,53歲,鳥胞內分枝桿菌肺病。CT掃描顯示左上肺厚壁空洞,空洞位于肺野周邊,且鄰近胸膜增厚
兩組患者病變特點與發生部位:(1)支氣管擴張的分布,兩組比較差異有統計學意義。NTM肺病組多葉多段分布明顯多于肺結核組,而肺結核組單葉分布多于NTM肺病組。支氣管擴張優勢部位,肺結核組上葉優勢多見,NTM肺病組中葉和(或)舌葉優勢多見(圖1,2),兩組比較差異均有統計學意義。比較兩組患者支氣管擴張形態,NTM肺病組囊狀支氣管擴張發生率較肺結核組多,差異有統計學意義(P<0.05),而其他形態兩組比較差異均無統計學意義(表4)。(2)空洞位于肺野周邊鄰近胸膜增厚(圖6)者較肺結核組多見,差異有統計學意義。其他表現兩組比較差異均無統計學意義(表5)。(3)NTM肺病患者具有結節者61例,單發者4例,多發者57例,結節直徑<1 cm者54例,1~3 cm 者 2 例,大小結節混合者5例;肺結核組患者具有結節者91例,單發者8例,多發者83例,結節直徑<1 cm者50例,1~3 cm 者12例,大小結節混合者29例。兩組比較,單發及多發結節差異無統計學意義。結節大小特點兩組比較,差異有統計學意義(χ2=19.059,P=0.000);其中NTM肺病組中結節直徑均<1 cm者較肺結核組多見,差異有統計學意義(χ2=19.059,P=0.000);肺結核組中多種大小不等的結節混合存在者較NTM肺病組多見,差異有統計學意義(χ2=11.784,P=0.001)。(4)NTM肺病組患者出現胸膜增厚66例,未見并發胸膜結核瘤者;肺結核組患者出現胸膜增厚85例,其中7例并發胸膜結核瘤。并發胸膜結核瘤的發生率,兩組比較差異有統計學意義 (χ2=5.725,P=0.017),肺結核組并發胸膜瘤者較NTM肺病組多見。
討 論
隨著我國NTM肺病發病率的逐年增高,已經成為當前結核病防治領域值得關注的問題之一。NTM肺病與肺結核在影像學表現上有許多相似性,亦有很多差異。
根據本研究結果,兩組患者病灶均以雙側分布為主,與戴潔等[6]報道一致。各種HRCT表現兩組患者均可出現,空洞、結節、樹芽征、小葉中心結節、淋巴結腫大、胸膜增厚的發生率兩組患者比較差異均無統計學意義。 從病變分布上看,兩組病變分布上有不同,肺結核組上葉分布優勢患者明顯多于NTM肺病組,而NTM肺病組則中葉和(或)舌葉分布優勢多于肺結核組,兩組比較差異均有統計學意義。Polverosi等[7]對29例免疫功能正常、HIV陰性的NTM肺部感染患者的HRCT表現進行分析,病變出現于中葉和舌葉者最多(92.5%),與本研究相似。
比較兩組的CT征象,肺實變影、縱隔淋巴結鈣化的發生率,肺結核組較NTM肺病組高,兩組比較差異均有統計學意義,與戴潔等[6]的研究結果一致。分析原因可能NTM 肺病的病理改變主要為肉芽腫性病變,有類上皮細胞和淋巴細胞聚集成結節狀病灶,但不如結核結節典型,與病灶內干酪樣壞死灶、鈣化灶少[5]有關,筆者推測亦可能與NTM毒力較結核分枝桿菌低有關。而支氣管擴張的發生率則NTM肺病組高于肺結核組,CT分型中結節-支氣管擴張型在NTM肺病組的發生率亦多于肺結核組,兩組比較差異均有統計學意義。有研究者推測,鳥胞內分枝桿菌復合體(Mycobacteriumaviu-mintracellularecomplex,MAC)感染首先侵犯終末細支氣管形成肉芽腫,再經支氣管播散而形成結節、空洞和支氣管擴張[8]。大量研究表明,NTM肺病常并發支氣管擴張,尤其是中葉及舌葉支氣管擴張是NTM肺病的特征性表現[6,9],本研究也得出相同結論。同時本研究亦發現肺結核組支氣管擴張發生部位以上葉多見,因此支氣管擴張發生部位也是NTM肺病組與肺結核組的一個重要鑒別點;肺結核組的支氣管擴張主要為纖維組織牽拉或毀損肺內代償性支氣管擴張所致,而NTM肺病是感染侵犯細支氣管所致[8]。孫勤和沙巍[10]的研究結果顯示,NTM肺病多為柱狀擴張,本研究表明兩組柱狀支氣管擴張差異無統計學意義。肺結核組中囊狀支氣管擴張多于NTM肺病組,與孫勤和沙巍的研究有一定差異,有待于擴大樣本例數做進一步研究。
空洞是NTM肺病較常見的影像學表現,關于空洞類型的影像學比較,文獻報道較多,并且眾說紛紜。盡管上葉空洞型是NTM肺病的一種影像學類型,但本研究顯示空洞、上葉空洞的發生率、空洞壁的厚薄差異均無統計學意義,與文獻[6]的研究結果一致;空洞位于肺周邊鄰近胸膜者較肺結核組多,這個結論與其他研究結果是一致的[11-12]。有研究表明NTM肺病薄壁空洞較肺結核多[13],本次研究中兩組患者空洞壁比較差異無統計學意義,但可以看出厚壁空洞NTM肺病組有多于肺結核組的趨勢;各研究結果的差異,推測可能與薄壁和厚壁空洞是NTM肺病不同時期的表現有關。
本研究顯示,結節、小葉中心結節、樹芽征的發生率兩組患者差異均無統計學意義,與小葉中心性結節、腺泡結節在肺結核組的檢出率明顯高于 NTM 肺病組的研究[14]結果不一致,可能與肺結核組的選取標準不同有關。但是本研究顯示兩組結節大小差異存在統計學意義,NTM肺病組結節直徑<1 cm者較肺結核組更多,肺結核組大小結節混合較NTM肺病組更多,提示結節的大小可能對鑒別診斷有一定幫助。本研究NTM肺病組中發現1例單發腫塊影,無播散灶或衛星灶,此時需與肺惡性腫瘤相鑒別;一篇對肺內孤立干酪樣肉芽腫結節的5年回顧性單中心研究表明,17例肺孤立干酪性結節中,6例為結核分枝桿菌感染,8例為NTM感染[15]。可見孤立結節或腫塊也是NTM肺病的表現之一,在今后的診斷中需要被考慮到。
從表3可見,NTM 肺病組和肺結核組的胸膜增厚發生率均較高(超過85%),但兩組比較差異無統計學意義。本研究表明,肺結核組并發胸膜結核瘤、胸腔積液較NTM 肺病組多見,這與一些研究結果基本吻合[16-17]。胸腔積液的出現及胸膜結核瘤的發生可能對鑒別診斷有一定意義。
綜上所述,NTM肺病和繼發性肺結核的影像表現有一定的相似性,但是結節-支氣管擴張型在NTM肺病組多于肺結核組,兩組患者的病變分布優勢、支氣管擴張的發生率及分布、實變的發生率、空洞是否位于周圍肺野鄰近胸膜的比率,是否并發胸腔積液、胸膜結核瘤等差異均有統計學意義,可以作為鑒別診斷依據;同時緊密結合臨床,進行分枝桿菌的培養、菌種鑒定及藥物敏感性試驗,可以盡早做出相應診斷及規范治療[18]。
[1] Winthrop KL, Mcnelley E, Kendall B, et al. Pulmonary nontuberculous mycobacterial disease prevalence and clinical features: an emerging public health disease. Am J Respir Crit Care Med,2010,182 (7):977-982.
[2] Prevots DR, Shaw PA, Strickland D,et al. Nontuberculous mycobacterial lung disease prevalence at four integrated health care delivery systems. Am J Respir Crit Care Med, 2010,182(7):970-976.
[3] 尤正千,朱曉華.肺非結核分支桿菌病的CT影像表現.中國臨床醫學影像雜志, 2005,16(3)141-143.
[4] 馬玙. 關注非結核分枝桿菌肺病的診斷與治療.中華結核和呼吸雜志,2011,34(8):566-568.
[5] 中華醫學會結核病學分會.非結核分支桿菌病診斷與處理指南.中華結核和呼吸雜志,2000,23(11):650-653.
[6] 戴潔,史景云,梁麗,等.非結核分枝桿菌肺病的CT表現與繼發性肺結核CT表現比較.中國防癆雜志, 2014,36(8):706-709.
[7] Polverosi R,Guarise A,Balestro E,et al.High-resolution CT of nontuberculous mycobacteria pulmonary infection in immunocompetent, non-HIV-positive patients. Radiol Med,2010,115(2):191-204.
[8] Kim TS,Koh WJ,Han J,et al.Hypothesis on the evolution of cavitary lesions in nontuberculous mycobacterial pulmonary infection: thin-section CT and histopathologic correlation.AJR Am J Roentgenol,2005,184(4):1247-1252.
[9] Aksamit TR, Philley JV, Griffith DE. Nontuberculous mycobacterial (NTM) lung disease: the top ten essentials. Respir Med, 2014, 108(3):417-425.
[10] 孫勤,沙巍.非結核分枝桿菌肺病與肺結核患者的臨床特征對比分析.中國防癆雜志, 2011, 33(2):120-122.
[11] Mitchell JD, Bishop A, Cafaro A, et al. Anatomic lung resection for nontuberculous mycobacterial disease. Ann Thorac Surg,2008,85(6):1887-1892.
[12] 張賢蘭,梁敏青,肖芃.49 例非結核分枝桿菌肺病臨床分析.中國防癆雜志, 2008, 30(3):245-246.
[13] 姚景江,賀亞瓊,張亞林.非結核分枝桿菌肺病的臨床與MSCT表現.中國醫學影像技術, 2017,33(3):414-418.
[14] 寧峻巖,劉新忠,徐偉.非結核分枝桿菌肺病與培陽肺結核的影像學表現對照分析.臨床放射學雜志,2015,34(9):1406-1409.
[15] Watanabe H,Uruma T,Seita I,et al. Solitary pulmonary casea-ting granulomas: A 5 year retrospective singlecenter analysis. Mol Clin Oncol,2017,6(6):839-845.
[16] 余庭山,沈曉蘭,龍顯榮,等.非結核分枝桿菌肺病與耐多藥肺結核的CT影像對比分析.天津醫藥, 2017,45(6):628-631.
[17] 薛卉,邢志珩,秦超,等.非結核分枝桿菌肺病患者的胸部CT影像學特點分析. 中國全科醫學,2016,19(21):2572-2576.
[18] 吳龍章,蔡杏珊,關玉華,等.66例非結核分支桿菌肺病的臨床分析. 中國防癆雜志,2003,25(4):257-259.

