體素內不相干運動擴散加權成像在肝癌介入治療預后中的價值
朱 正,趙心明,周純武,歐陽漢,王 爽,王 倩,史 卓
國家癌癥中心/中國醫學科學院北京協和醫學院腫瘤醫院影像診斷科,北京 100021
原發性肝細胞肝癌(hepatocellular carcinoma,HCC)惡性程度高[1],治療效果欠佳。經動脈化療栓塞(transcatheter arterial chemoembolization,TACE)目前被認為是一種有效安全的延長患者生存期的方法。影響肝癌患者預后的因素很多,患者的年齡、性別、Child-Puch分級及治療方法等臨床相關因素,以及腫瘤大小、有無門靜脈瘤栓等腫瘤自身因素均與肝癌預后相關[2-6]。MRI中的體素內不相干運動擴散加權成像(intravoxel incoherent motion diffusion weighted imaging,IVIM-DWI)作為功能學成像,可測量活體內組織擴散和灌注信息,并進行定量分析[7],有望從腫瘤的凋亡情況判斷其預后。本研究的主要目的是研究影響肝癌患者TACE治療的臨床及IVIM-DWI指標因素,為預測肝癌TACE患者預后提供客觀的MRI依據。
1 材料和方法
1.1 研究對象
收集2014年9月30日—2017年9月30日期間,于北京協和醫院腫瘤醫院明確診斷為原發性肝癌的初治并擬行TACE治療的資料完整的患者,腫瘤呈單結節型或巨塊型,分期為T1-3N0M0。入組標準如下:① 年齡18~80歲的患者;② 無MRI檢查禁忌證(如幽閉恐懼癥、造影劑過敏及心臟起搏器等)。排除標準:① 患者不同意進行IVIM-DWI序列檢查;② 腫瘤最大徑(maximal tumor diameter,MTD)<2.0 cm;③ 肝功能分級Child-Puch C級;④ 患者無法配合完成隨訪。所有入組患者需在TACE治療前2周內行肝臟MRI平掃、IVIM-DWI掃描及多期動態增強掃描,并在TACE治療后4~6周再次進行IVIM-DWI檢查,此后定期通過MRI或CT隨訪觀察。TACE治療前最終入組90例。本研究方案獲得北京協和醫院腫瘤醫院倫理委員會批準,全部患者均于檢查前簽署知情同意書。
1.2 儀器與方法
使用GE Discovery MR 750 3.0 T MR掃描儀,8通道體部相控陣線圈。檢查前患者均需禁食4 h及訓練呼吸(均勻自由呼吸及呼氣末屏氣)。MRI掃描序列包括:屏氣橫軸位T1WI雙回波序列;橫軸位T2WI脂肪抑制序列;呼吸觸發橫軸面IVIM-DWI。掃描參數:回波時間(echo time,TE)為60.8 ms,重復時間(repetition time,TR)為3 529 ms,矩陣為128×160,視野(field of view,FOV)為28 cm×34.0 cm~32.0 cm×40.0 cm,層厚/層間隔=5 mm/0.5 mm。共選用12個b值(0、10、20、50、100、150、200、400、600、800、1 000和1 200 s/mm2),b值為0~200 s/mm2時采集次數為2次,b值為400~1 000 s/mm2時采集次數為3次。橫軸位屏氣3D肝臟加速容積采集序列(liver acquisition with volume acceleration-extended volume,LAVA-XV)多期動態增強掃描:使用高壓注射器經手背靜脈注入對比劑釓噴酸葡胺(gadolinium diethylene- trianmine pentaacetic acid,Gd-DTPA),劑量為0.2 mL/kg,速率為2.5 mL/s,隨后采用同樣速率注入20 mL 0.9%NaCl溶液沖管。于注射對比劑后20 s開始采集,于注射對比劑后20、60、120及180 s分別采集肝臟動脈期、門靜脈早期、門靜脈晚期及延遲期圖像。
1.3 圖像后處理
所有患者進行基線IVIM-DWI檢查和TACE治療1次后IVIM-DWI檢查。將全部IVIM-DWI原始數據導入GE公司AW4.6工作站,利用Functool軟件對IVIM圖像進行后處理。選擇單指數模型處理[8],生成標準表現擴散系數(apparent diffusion coefficient,ADC)圖,計算ADC值;選擇雙指數模型處理[9],生成純擴散系數D(pure molecular diffusion,D)、偽擴散系數D*(pseudo-diffusion coeffcient,D*)及灌注系數f(perfusion fraction,f)參數圖,并進行計算[7]。結合T2WI脂肪抑制圖像及動態增強圖像,將感興趣區(region of interest,ROI)置于病灶含實性成分最多的擴散受限信號最明顯區域的層面,盡量避開出血、壞死區域;手動繪制ROI,同一病灶的所有數據均需測量3次,并計算平均值。
1.4 治療方法
所有患者均行TACE治療。采用Seldinger方法,經股動脈將導管選擇插入肝癌腫瘤供血動脈,根據肝內病灶部位、大小、數目,選擇性應用如下藥物:注射用鹽酸吡柔比星,規格:10 mg/支,20~40 mg;注射用羥基喜樹堿,規格:5 mg/支,20~30 mg;碘化油注射液,規格:含碘480 ng/mL,10 mL/支;明膠海綿顆粒栓塞劑,規格:>100 mg/支,顆粒直徑150~350 μm。其中TACE治療1次者41例(45.6%),2次者24例(26.7%),3次者5例(5.6%),4次者3例(3.3%),5次及以上者17例(18.9%)。
1.5 隨訪
自2014年9月30日起,分別對90例患者的無進展生存期(progress-free survival,PFS)隨訪6~25個月。PFS以患者接受首次TACE治療的日期為起點,以月為單位計算,隨訪終點為疾病進展或死亡,至統計日仍存活者作為截尾值處理。
1.6 統計學處理
采用SPSS 13.0軟件進行統計學分析。計量資料以x+s表示,采用獨立樣本t檢驗、配對樣本t檢驗和方差分析。分類資料的檢驗用χ2檢驗。各組患者評價終點為疾病進展或死亡,應用壽命表計算各組患者的累積生存率,以Kaplan-Meier生存曲線和Log-Rank檢驗比較各組患者的生存時間。應用多因素Cox回歸分析,曲線間用對數秩檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 基本臨床資料
患者共90例,其中男性73例,女性17例,年齡27~76歲,中位年齡53歲;病變長徑為(5.74±3.42)cm。88例患乙型肝炎,2例患丙型肝炎。伴有瘤栓12例,無瘤栓78例。Child-Puch評分A級89例(其中5分者77例、6分者12例),B級1例。TACE治療1次者41例(45.6%),2次者24例(26.7%),3次者5例(5.6%),4次者3例(3.3%),5次及以上者17例(18.9%)。其中70例(77.8%)甲胎蛋白(alpha fetoprotein,AFP)升高。治療前AFP值(8 902.05±32 993.02)μmol/L,治療后AFP值(4 616.13±19 193.78)μmol/L,差異無統計學意義(P=0.071)。治療前ALT值(44.90±55.87)U/L。
2.2 Cox多因素回歸分析
將性別、年齡、病變長徑、瘤栓有無、AFP及ALT值6個臨床指標,治療前ADC、D、D*、f值,以及治療后ADC、D、D*、f值8個IVIM-DWI定量指標進行多因素分析,得出性別、年齡、治療前D*值、治療前f值及治療后D*值共5個指標的肝癌TACE治療后的PFS差異有統計學意義(P性別=0.030,P年齡=0.005,P治療前D*<0.001,P治療前f值=0.007,P治療后D*<0.001,表1),即男性、高齡、高治療前D*值、高治療前f值及高治療后D*值的患者預后差。
2.3 影響原發性肝癌TACE治療的生存分析
除性別外,其余指標均為連續性變量,以中位數為分界值,即年齡、治療前D*值、治療前f值和治療后D*值4個指標分別以53歲、14.1×10-3mm2/s、23.63%和11.9×10-3mm2/s為界值,使用Kaplan-Meier生存曲線,繪制相應的生存曲線。采用對數秩檢驗,發現年齡(圖1)及治療前D*值(圖2)2個指標預測預后的差異有統計學意義。即高齡組(>53歲)、高治療前D*值(>14.1×10-3mm2/s)者預后更差(P高齡組=0.027,P治療前D*=0.003)。而性別、治療前f值及治療后D*值3個指標的生存曲線差異無統計學意義(P性別=0.301,P治療前f值=0.075,P治療后D*=0.334)。
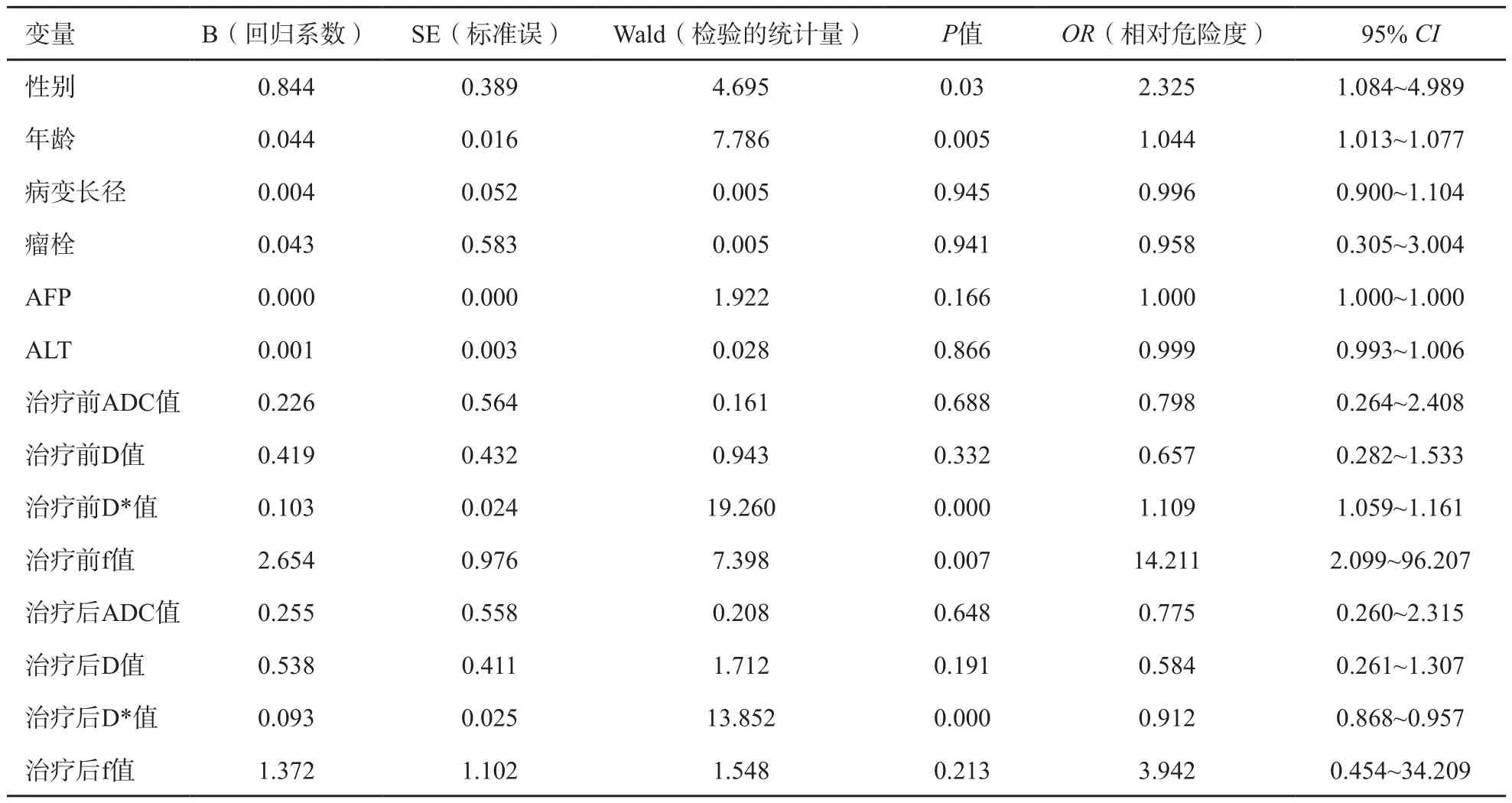
表1 影響肝癌TACE治療預后的臨床及IVIM-DWI指標的Cox多因素分析
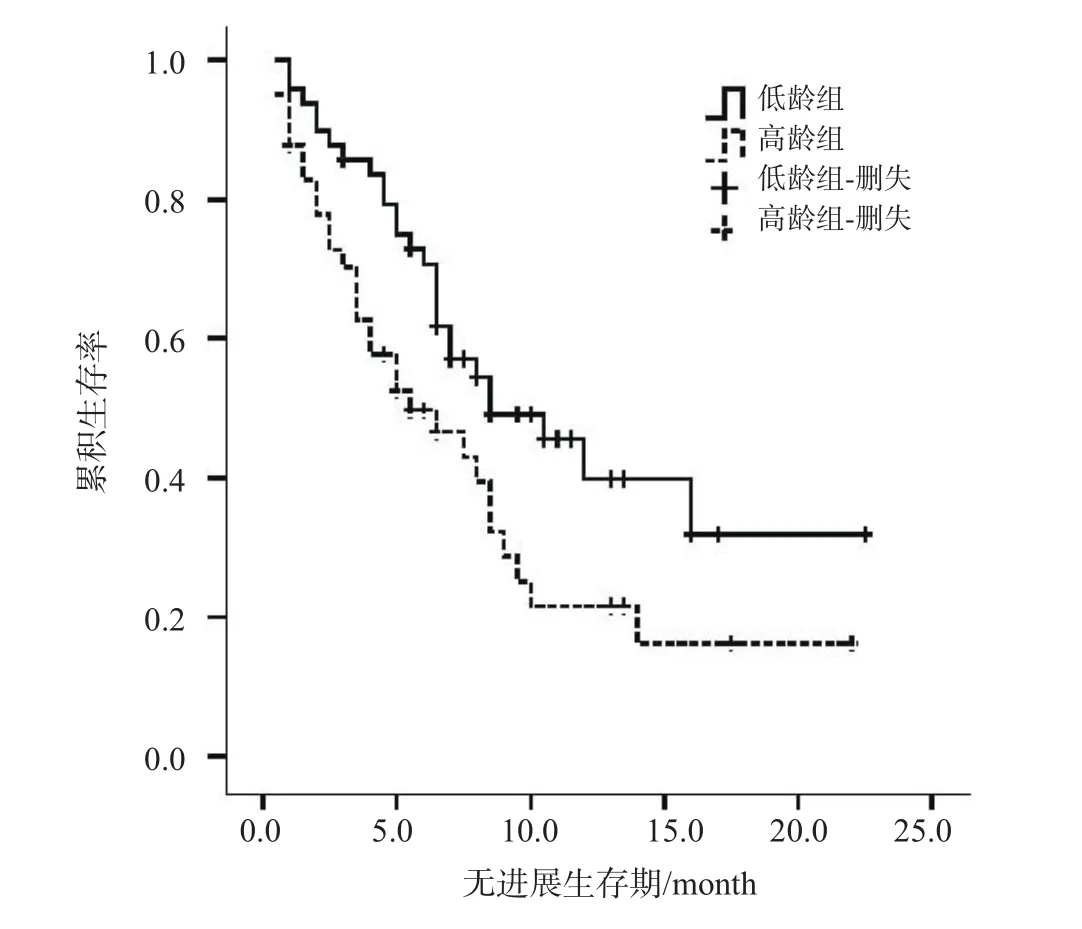
圖 1 高齡組與低齡組患者的Kaplan-Meier生存曲線
3 討論
目前原發性HCC的預后受多種因素影響,其評價尚無統一標準,不同學者選取的指標和側重點不同,導致了結果的差異性[9-18]。本研究結果顯示,在評估的14個指標中,性別、年齡、治療前D*值、治療前f值及治療后D*值共5個指標的肝癌TACE治療后的PFS差異有統計學意義,而年齡、治療前D*值是獨立影響因素。
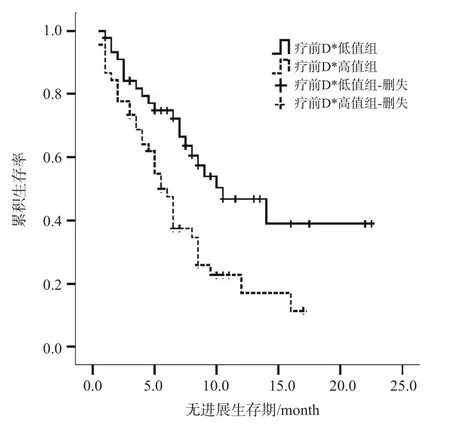
圖 2 治療前D*值高值組與低值組的Kaplan-Meier生存曲線
本研究首次提出治療前D*值是HCC患者TACE治療的獨立預后因素,即治療前D*值(>14.1×10-3mm2/s)高者預后更差。D*值與毛細血管網的微循環灌注相關,主要反映組織毛細血管流速,從而反映腫瘤灌注情況,并為臨床治療提供定量信息。本研究中治療前、治療后D*值均是預后的影響因素,但僅治療前D*值是預后的獨立影響因素,即患者治療前通過MR功能學定量指標可預測其預后,優于本研究中ADC值的預測能力。TACE治療后1個月的ADC比值是HCC獨立預后因素(P<0.001)[19]。治療前ADC值亦可預測非可切除肝癌的預后,治療前ADC值高者預后差[13]。而Kim等[18]通過分析20例HCC患者,認為ADC值可預測肝癌同步放化療的預后,低ADC值者預后差。不一致的原因,可能與兩項研究的入組病例及治療方式不同有關。但本研究中ADC值在肝癌TACE治療的PFS預測中差異無統計學意義,可能與ROI測量方式不同有關。同時,年齡在本研究中亦是HCC預后的獨立影響因素,即年齡>53歲者預后更差。Chedid等[14]的研究亦顯示,老年男性、分化差的腫瘤患者預后更差。
部分研究表明,性別是肝癌預后的獨立影響因素,女性較男性預后好,這可能與激素受體相關[15]。本研究顯示,性別及治療前f值、治療后D*值與預后相關,但不是預后的獨立影響因素。分析原因,可能是因為男女例數相差較多(男∶女=73∶17)。f值是指在體素中毛細血管容積占整個組織容積的比值,與正常或未成熟毛細血管的微血管密度有關,某種程度上可以反映血管生成的速度,亦與HCC預后相關。
D值較單指數模型ADC值而言,能相對較真實地反映組織中水分子的擴散狀態。Woo等[16]的研究顯示,D值較ADC值區分高級別與低級別HCC更準確,因此D值可以作為從影像角度間接反映病理分級而預測預后的因素。Wu等[17]通過30例HCC患者發現,TACE早期治療后24~48 h的D比值是預測PFS的獨立預后因素,而本研究中D值并非預后因素,可能與掃描機型不同、ROI勾畫及b值選取不同相關。Kim等[18]通過研究20例HCC患者同步放化療PFS,發現ADC值預測的最佳診斷界值為1.008×10-3mm2/s,且其在PFS生存分析中差異有統計學意義(P<0.001),低ADC值者預后差。Wu等[17]的研究顯示,TACE早期治療后24~48 h的ADC比值是預測PFS的獨立預后因素。Vandecaveye等[19]的研究顯示,TACE治療后1個月的ADC比值是預測肝癌PFS的獨立預后因素(P<0.001)。但本研究中ADC值在HCC的PFS預測中差異并無統計學意義。
大多數學者認為,AFP、腫瘤大小、門靜脈瘤栓是影響肝癌預后的獨立危險因素[20]。Qu等[11]的研究顯示,高Child-Pugh分級、腫瘤體積大、門靜脈瘤栓及遠處轉移是肝癌的獨立預后因素。Chedid等[14]的研究顯示,腫瘤大小、微血管浸潤以及肝硬化是肝癌的獨立預后因素。但亦有研究顯示,AFP不是小肝癌預后的獨立影響因素[3],大小亦不是單發無血管侵犯腫瘤的獨立預后因素[21]。本研究結果顯示,有無門靜脈瘤栓的Cox因素分析中,差異無統計學意義(P>0.05)。推測其原因,可能是入組患者中僅12例伴有瘤栓,而78例無瘤栓,差異較大。
本研究b值的選取比大多數研究更多[20-21]。Woo等[16]按照Koh等[22]推薦的8個b值(0、25、50、75、100、200、500和800 s/mm2)更適用于臨床掃描而非科研掃描。Ichikawa等[21]的研究亦采用12個b值,與本研究相同,而部分研究選取的b值更多,為16個[22-24]。Colagrande等[25]的研究顯示,增強前與增強后的ADC值及IVIM指標差異無統計學意義,即增強掃描造影劑等對ADC值、IVIM檢查的影響差異無統計學意義。Woo等[16]注射造影劑后在增強掃描序列進行IVIM掃描,而本研究在平掃序列進行IVIM掃描。
本研究的局限性如下:樣本量較小,需要在進一步研究;未測量治療前、后IVIM指標變化的△值是否對結果產生影響。同時,IVIMDWI中ROI為實性區域擴散受限最明顯區域,未將壞死、出血等區域包含在內,而部分研究是將腫瘤的最大橫截面作為測量層面。最后,本研究中患者的TACE治療方法亦不完全不同,部分患者使用碘油及吡柔比星或羥基喜樹堿劑量略低,或許會對預后產生一定影響。
綜上所述,年齡及治療前D*值是肝癌TACE治療預后的獨立影響因素。即高齡(>53歲)、高治療前D*值(>14.1×10-3mm2/s)者預后更差。
[參 考 文 獻]
[1] CHEN W, ZHENG R, BAADE P D, et al. Cancer statistics in China, 2015 [J]. CA Cancer J Clin, 2016, 66(2): 115-132.
[2] ZHU K, CHEN J, LAI L, et al. Hepatocellular carcinoma with portal vein tumor thrombus: treatment with transarterial chemoembolization combined with sorafenib-a retrospective controlled study [J]. Radiology, 2014, 272(1): 284-293.
[3] GIANNINI E G, MARENCO S, BORGONOVO G, et al. Alpha-fetoprotein has no prognostic role in small hepatocellular carcinoma identified during surveillance in compensated cirrhosis [J]. Hepatology, 2012, 56(4):1371-1379.
[4] LV Y, WANG W, JIA W D, et al. High preoparative levels of serum periostin are associated with poor prognosis in patients with hepatocellular carcinoma after hepatectomy[J]. Eur J Surg Oncol, 2013, 39(10): 1129-1135.
[5] TANDON P, GARCIA-TSAO G. Prognostic indicators in hepatocellular carcinoma: a systematic review of 72 studies[J]. Liver Int, 2009, 29(4): 502-510.
[6] YEH J H, HUNG C H, WANG J H, et al. Modifiable prognostic factors of hepatocellular carcinoma in patients with non-surgical treatment [J]. PLoS One, 2015, 10(12):e0144893.
[7] LE BIHAN D, BRETON E, LALLEMAND D, et al.Separation of diffusion and perfusion in intravoxel incoherent motion MR imaging [J]. Radiology, 1988,168(2): 497-505.
[8] LEMKE A, LAUN B, SIMON D, et al. An in vivo verification of the intravoxel incoherent motion effect in diffusion-weighted imaging of the abdomen [J]. Magn Reson Med, 2010, 64(6): 1580-1585.
[9] LI J, WANG L, CONG N, et al. Efficacy of sorafenib for advanced hepatocellular carcinoma and prognostic factors[J]. Hepatogastroenterology, 2014, 61(132): 954-957.
[10] CHENG J, WANG W, ZHANG Y, et al. Prognostic role of pre-treatment serum AFP-L3% in hepatocellular carcinoma:systematic review and meta-analysis [J]. PLoS One,2014, 9(1): e87011.
[11] QU Q, WANG S, CHEN S, et al. Prognostic role and significance of paraneoplastic syndromes in hepatocellular carcinoma [J]. Am Surg, 2014, 80(2): 191-196.
[12] SCHUTTE K, TIPPELT B, SCHULZ C, et al. Malnutrition is a prognostic factor in patients with hepatocellular carcinoma(HCC) [J]. Clin Nutr, 2015, 34(6): 1122-1127.
[13] DONG S, YE X D, YUAN Z, et al. Relationship of apparent diffusion coeffcient to survival for patients with unresectable primary hepatocellular carcinoma after chemoembolization[J]. Eur J Radiol, 2012, 81(3): 472-477.
[14] CHEDID A, RYAN L M, DAYAL Y, et al. Morphology and other prognostic factors of hepatocellular carcinoma [J].Arch Pathol Lab Med, 1999, 123(6): 524-528.
[15] VILLA E, MOLES A, FERRETTI I, et al. Natural history of inoperable hepatocellular carcinoma: estrogen receptors’status in the tumor is the strongest prognostic factor for survival [J]. Hepatology, 2000, 32(2): 233-238.
[16] WOO S, LEE J M, YOON J H, et al. Intravoxel incoherent motion diffusion-weighted MR imaging of hepatocellular carcinoma: correlation with enhancement degree and histologic grade [J]. Radiology, 2014, 270(3): 758-767.
[17] WU L, XU P, RAO S, et al. ADCtotal ratio and D ratio derived from intravoxel incoherent motion early after TACE are independent predictors for survival in hepatocellular carcinoma [J]. J Magn Reson Imaging, 2017, 46(3): 820-830.
[18] KIM K A, PARK M S, JI H J, et al. Diffusion and perfusion MRI prediction of progression-free survival in patients with hepatocellular carcinoma treated with concurrent chemoradiotherapy [J]. J Magn Reson Imaging, 2014,39(2): 286-292.
[19] VANDECAVEYE V, MICHIELSEN K, DE KEYZER F,et al. Chemoembolization for hepatocellular carcinoma:1-month response determined with apparent diffusion coefficient is an independent predictor of outcome [J].Radiology, 2014, 270(3): 747-757.
[20] LEWIN M, FARTOUX L, VIGNAUD A, et al. The diffusion-weighted imaging perfusion fraction f is a potential marker of sorafenib treatment in advanced hepatocellular carcinoma: a pilot study [J]. Eur Radiol, 2011, 21(2):281-290.
[21] ICHIKAWA S, MOTOSUGI U, HERNANDO D, et al.Histological grading of hepatocellular carcinomas with intravoxel incoherent motion diffusion-weighted imaging:inconsistent results depending on the fitting method [J].Magn Reson Med Sci, 2018, 17(2): 168-173.
[22] KOH D M, COLLINS D J, ORTON M R. Intravoxel incoherent motion in body diffusion-weighted MRI: reality and challenges [J]. AJR Am J Roentgenol, 2011, 196(6):1351-1361.
[23] KAKITE S, DYVORNE H A, LEE K M, et al.Hepatocellular carcinoma: IVIM diffusion quanti fication for prediction of tumor necrosis compared to enhancement ratios[J]. Eur J Radiol Open, 2016, 3: 1-7.
[24] HECTORS S J, WAGNER M, BESA C, et al. Intravoxel incoherent motion diffusion-weighted imaging of hepatocellular carcinoma: Is there a correlation with flow and perfusion metrics obtained with dynamic contrastenhanced MRI? [J]. J Magn Reson Imaging, 2016, 44(4):856-864.
[25] COLAGRANDE S, MAZZONI L N, MAZZONI E,et al.Effects of gadoxetic acid on quantitative diffusion-weighted imaging of the liver [J]. J Magn Reson Imaging, 2013,38(2): 365-370.

