膀胱腫瘤電切術后尿路感染觀察和護理
王文彩 黃笑歡 楊桂蓮 劉惠賢
泌尿科常見腫瘤——膀胱腫瘤,其有效治療方式為經尿道膀胱腫瘤切除術,臨床中多用電刀電切效果顯著。但術后易發生感染現象,其中感染率最高的為尿路感染[1]。為研究尿路感染發生高危因素以制定觀察及護理要點,本文選取相關患者進行研究,現將結果報告如下。
1 資料與方法
1.1 一般資料 選取本院2015年1月~2016年1月收治的23例膀胱腫瘤電切患者作為對照組,另選2016年2月~2017年1月收治的25例膀胱腫瘤電切患者作為實驗組。對照組患者中,男16例,女7例;患病時間5.0~18.0個月,平均患病時間(8.1±3.6)個月;年齡28~90歲,平均年齡(61.3±10.7)歲。實驗組患者中,男16例,女9例;患病時間4.5~17.0個月,平均患病時間(9.1±3.3)年;年齡28~87歲,平均年齡(60.6±10.2)歲。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準 納入標準:膀胱腫瘤診斷明確;行經尿道電切術治療;臨床資料完整;知情同意。排除標準:接受過類似手術;尿道畸形、狹窄;身體不耐受手術;凝血功能異常;合并其他臟器功能不全。
1.3 護理方法 對照組采用常規護理,分析其術后尿路感染發生原因并制訂針對性護理方法,應用于實驗組,主要內容如下。建立護理安全體系,由護士長、高級責任護士管理,定期對留置導尿標準護理流程進行培訓,杜絕導管置入時操作不規范、超長時間留置導管等不良護理現象發生。對老年人、體弱、糖尿病應加強護理。定期給予尿道口周圍消毒,一周一換尿袋防逆流引流袋。對會陰部及尿道口采用無菌生理鹽水清潔,亦可配合將周圍皮膚黏膜及接口處噴灑長效抗菌液。沐浴或擦身時,注意保護導尿管,不可浸入水中。合理使用抗生素,嚴格遵守院內的感染控制制度。
1.4 觀察指標 比較兩組尿路感染發生情況,總結尿路感染相關因素。
1.5 評價標準[2]尿路感染診斷:尿液細菌培養呈陽性,且有尿痛、尿頻、尿潴留等癥狀。分型:排尿困難,嚴重尿潴留,藥物治療無效需行導尿為重度尿路感染;排尿困難,用藥后可自行排尿,但仍有明顯尿痛、尿頻的不適癥狀為中度尿路感染;用藥后可自行排尿,有輕微尿痛、尿頻癥狀為輕度尿路感染。
1.6 統計學方法 采用SPSS17.0統計學軟件進行數據分析。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組患者尿路感染發生情況 實驗組發生1例中度尿路感染、2例輕度尿路感染,尿路感染發生率為12.00%;對照組發生2例重度尿路感染、3例中度尿路感染、7例輕度尿路感染,尿路感染發生率為52.17%;實驗組尿路感染發生率明顯低于對照組,差異具有統計學意義(P<0.05)。見表1。
2.2 尿路感染相關因素分析 膀胱腫瘤電切患者不同腫瘤細胞分型、是否合并高血壓與尿路感染發生無明顯關系(P>0.05)。膀胱腫瘤電切患者年齡>65歲、女性、多發腫瘤、合并糖尿病、每周尿管更換>4次尿路感染發生率明顯更高(P<0.05)。見表 2。

表1 兩組患者尿路感染發生情況比較[n(%)]
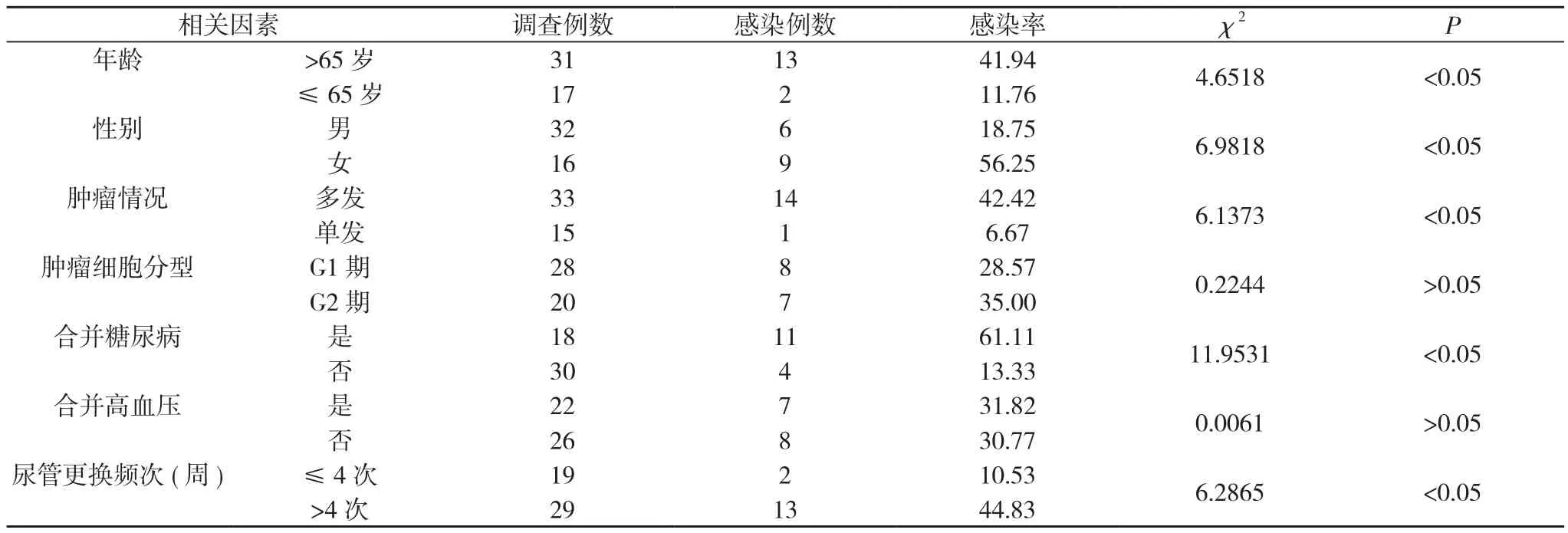
表2 尿路感染相關因素分析(n,%)
3 討論
在膀胱腫瘤電切術中,需經尿道手術,而術后又需留置導尿,因此此類患者患有尿路感染幾率很高,多考慮此操作過程可能將泌尿周圍皮膚的細菌由操作器材或導尿管帶入尿路或膀胱,且手術本身為侵入性操作,對尿路本身具有破壞性,對尿道黏膜的天然保護屏障具有損傷作用,因此極易發生感染事件[3-8]。從本研究中可明顯看出,實驗組尿路感染發生率12.00%明顯低于對照組的52.17%,差異具有統計學意義(P<0.05)。膀胱腫瘤電切患者不同腫瘤細胞分型、是否合并高血壓與尿路感染發生無明顯關系(P>0.05)。膀胱腫瘤電切患者年齡>65歲、女性、多發腫瘤、合并糖尿病、每周尿管更換>4次尿路感染發生率明顯更高(P<0.05)。年齡較大患者身體抵抗能力較弱,女性患者因生理解剖原因尿路較短,多發腫瘤患者在術中操作較多,感染幾率較大,在護理中應注意無菌操作與定期消毒;合并糖尿病患者因血糖控制不穩,體內內環境較差,在護理中應注意控制血糖;在留置尿管過程中,頻繁更換尿管更易給患者帶來感染情況[9]。在此類患者的護理中,護理人員應加強留置導尿的無菌操作正確方法,日常尿管維護亦應嚴格按照無菌操作進行,定時清洗消毒,適當應用抗生素,視情況給予更換尿管,對于身體條件較差的患者護理中更為密切注意。本組研究結果與相關研究結果相近[10]。
綜上所述,高齡、女性、多發腫瘤、合并糖尿病及頻繁更換尿管者為尿路感染高發患者,護理上應規避并針對性處理以上風險因素,可有效減少尿路感染發生。
參考文獻
[1]范曉莉,陳慶麗.經尿道膀胱腫瘤電切術后膀胱痙攣的觀察與護理.實用臨床醫藥雜志,2014,18(20):88-90.
[2]丁玲.行為療法對經尿道膀胱腫瘤及前列腺增生電切術后膀胱痙攣的護理干預效分析.中國腫瘤臨床與康復,2015,22(3):362-364.
[3]騰鵬,向陽,郭汝明.艾灸療法聯合酒石酸托特羅定緩釋片治療經尿道膀胱腫瘤電切術后膀胱痙攣的臨床研究.中醫藥信息 ,2015,32(1):93-94.
[4]范祎,杜軍,於裕福.膀胱腫瘤經尿道電切術后尿路感染病原菌分析.中華醫院感染學雜志,2014,24(11):2773-2775.
[5]劉桂玲,朱小芳,牛夢銥,等.經尿道膀胱腫瘤切除患者術后尿路感染的高危因素及病原菌分布研究.中華醫院感染學雜志 ,2017,27(11):2547-2550.
[6]謝紅艷,凃敏.膀胱腫瘤患者術后醫院感染情況的調查與分析.現代泌尿生殖腫瘤雜志,2014(5):287-289.
[7]李建,汪盛,王成勇,等.膀胱腫瘤電切術后患者醫院感染的危險因素分析.中華醫院感染學雜志,2016,26(17):4032-4034.
[8]唐桂良,周毅,駱振剛,等.腔內泌尿外科手術尿路感染危險因素分析.中華全科醫學,2016,14(1):63-64.
[9]王雁德,孫慶年,趙金英.經尿道電切術治療老年人膀胱腫瘤的臨床療效.中國老年學雜志,2014,34(19):5572-5573.
[10]農小珍,李小潘,黃麗芳.綜合性護理對前列腺電切術患者術后膀胱痙攣的影響.實用臨床醫藥雜志,2015,19(12):87-90.

