經皮電刺激內關穴對婦科腹腔鏡術后惡心嘔吐療效評估及其機制探討
封華勛 黃增平 吳華 王瀚然 曾俊華 謝丹
婦科腹腔鏡手術具有手術切口小、出血少, 恢復迅速等優點, 在臨床上已廣泛應用。但腹腔鏡手術后, 部分患者容易發生術后惡心嘔吐。眾多研究指出中醫穴位刺激可以改善手術后患者麻醉相關副作用[1]。近十幾年來, 國外很多研究顯示針刺內關穴可以有效抑制各種疾芮所引起的惡心嘔吐[2]。因此本文以本院婦科腹腔鏡手術患者為研究對象, 分析經皮電刺激內關穴的療效。現報告如下。
1 資料與方法
1.1 一般資料 選擇2015年7月~2017年7月本院婦科腹腔鏡手術患者100例, 隨機分為觀察組和對照組, 每組50例。兩組患者一般資料比較差異無統計學意義(P>0.05), 具有可比性。見表1。
表1 兩組患者一般資料比較

表1 兩組患者一般資料比較
注:與對照組比較, aP>0.05
組別 例數 年齡(歲) 體重(kg) 身高(cm) 全身麻醉時間(min)觀察組 50 30.2±3.8a 50.6±11.8a 158.6±8.2a 105.8±33.5a對照組 50 30.8±6.1 51.7±6.3 160.0±3.0 102.2±31.9
1.2 納入標準 美國麻醉醫師協會(American Society of Anesthesiologists, ASA)Ⅰ或Ⅱ級;重要臟器無功能不全者;心電圖正常, 血流動力學穩定。
1.3 排除標準 高血壓患者;心臟基礎疾病患者;甲狀腺功能亢進(甲亢)、甲狀腺功能減退(甲減)患者;精神疾病患者;產期服用抗抑郁藥患者;長期服用止痛藥者;不愿接受該研究者;術中出血量>600 ml。
1.4 方法 兩組患者進入手術室后, 開放靜脈通路, 監測生命體征, 麻醉誘導用維庫溴銨0.1 mg/kg、異丙酚、瑞芬太尼血漿靶控輸注, 異丙酚選用Marsh藥代動力學參數, 瑞芬太尼選用Minto藥代動力學參數。維持血壓、心率平穩, 波動幅度控制在基礎值±10%范圍, BIS在40~60, 根據BIS調整異丙酚和瑞芬太尼的用量。手術結束時, 在拔出腔鏡器械時,停用異丙酚, 縫皮結束停用瑞芬太尼, 并靜脈注射肌松藥拮抗劑新斯的明1 mg及阿托品0.5 mg。觀察組按中醫針灸取穴的方法進行取穴, 采用北京產韓氏穴位神經刺激儀, 麻醉誘導前于左右內關穴各粘貼1個電級, 以疏密波(2/15 Hz)刺激, 刺激強度由弱至強, 逐漸調至患者能耐受的最大值, 經皮電刺激內關穴30 min后行全憑靜脈麻醉, 持續經皮電刺激內關穴至術畢。觀察組在經皮電刺激前, 經皮電刺激30 min后, 清醒各時間點抽取動脈血3 ml, 測定腎上腺素和β-內啡肽的含量。其他麻醉處理同上述基本麻醉方式。對照組不作針刺處理, 并在入室, 入室30 min后, 清醒各時間點抽取動脈血3 ml, 測定腎上腺素和β-內啡肽的含量。麻醉處理同上述基本麻醉方式。
1.4 觀察指標及判定標準 比較兩組手術各時間點(刺激前/入室、刺激/入室30 min、清醒)的腎上腺素和β-內啡肽水平, 記錄患者術后24 h惡心嘔吐的發生情況, 并進行比較。按世界衛生組織(WHO)惡心嘔吐反應標準將惡心嘔吐評分設為0~4分:0分無惡心嘔吐反應, 1分惡心, 2分暫時性嘔吐, 3分需要治療的嘔吐, 4分難控制的嘔吐, 將1~4分作為發生惡心嘔吐。
1.5 統計學方法 采用SPSS19.0統計學軟件進行數據分析。計量資料以均數±標準差表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組惡心嘔吐發生情況比較 觀察組惡心嘔吐發生率為18.0%, 明顯低于對照組的36.0%, 差異具有統計學意義(P<0.05)。見表 2。
2.2 兩組手術各時間點腎上腺素和β-內啡肽水平比較兩組患者刺激前/入室時腎上腺素和β-內啡肽水平比較差異無統計學意義(P>0.05);兩組患者組內各時間點腎上腺素水平比較差異無統計學意義(P>0.05), 且對照組患者組內各時間點β-內啡肽水平比較差異無統計學意義(P>0.05), 而觀察組在刺激30 min、清醒時β-內啡肽水平較刺激前明顯升高,差異有統計學意義(P<0.05);觀察組在刺激/入室30 min、清醒時腎上腺素和β-內啡肽水平均明顯高于對照組, 差異有統計學意義(P<0.05)。見表3。

表2 兩組惡心嘔吐發生情況比較(n, %)
表3 兩組手術各時間點腎上腺素和β-內啡肽水平比較
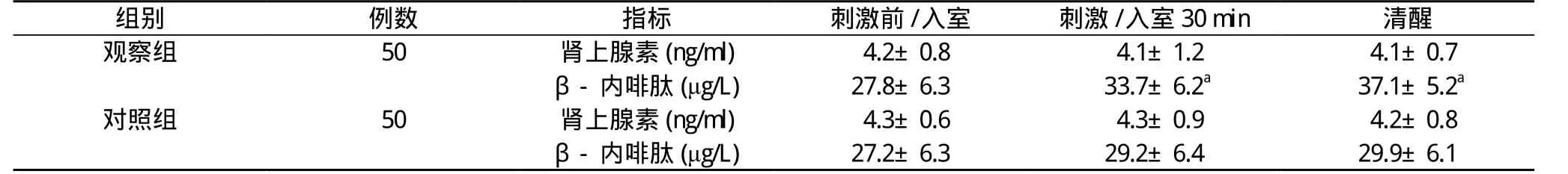
表3 兩組手術各時間點腎上腺素和β-內啡肽水平比較
注:與對照組比較, aP<0.05
組別 例數 指標 刺激前/入室 刺激/入室30 min 清醒觀察組 50 腎上腺素(ng/ml) 4.2±0.8 4.1±1.2 4.1±0.7 β-內啡肽 (μg/L) 27.8±6.3 33.7±6.2a 37.1±5.2a對照組 50 腎上腺素(ng/ml) 4.3±0.6 4.3±0.9 4.2±0.8 β-內啡肽 (μg/L) 27.2±6.3 29.2±6.4 29.9±6.1
3 討論
近幾年腹腔鏡手術發展迅速, 被廣泛用于各個科室中,但是腹腔鏡手術對麻醉要求較高, 這就造成麻醉藥物使用后患者有較高幾率發生術后惡心嘔吐。目前用于預防術后惡心嘔吐的治療方法眾多, 如藥物、物理療法、電刺激等。2006年美國麻醉護理學會將內關穴位刺激(A級證據)推薦為防治術后惡心嘔吐的措施[3]。
內關穴位刺激干預術后惡心嘔吐的成功案例較多, 有研究運用內關穴按壓婦科患者, 結果發現與未接受干預的患者相比, 其發生術后惡心嘔吐的幾率更低[4]。另有隨機試驗結果表明內關穴按壓組的患者術后惡心嘔吐發生率為33%, 低于空白對照組的46%(P<0.05)[5]。還有學者指出經皮穴位電刺激與昂丹司瓊預防術后惡心嘔吐是具有相同療效[6]。
本次研究中選擇2015年7月~2017年7月本院婦科腹腔鏡手術患者, 隨機分為觀察組和對照組, 研究組加用經皮電刺激內關穴治療, 結果發現觀察組惡心嘔吐發生率為18.0%, 明顯低于對照組的36.0%, 差異具有統計學意義(P<0.05)。兩組患者刺激前/入室時腎上腺素和β-內啡肽水平比較差異無統計學意義(P>0.05);兩組患者組內各時間點腎上腺素水平比較差異無統計學意義(P>0.05), 且對照組患者組內各時間點β-內啡肽水平比較差異無統計學意義(P>0.05), 而觀察組在刺激30 min、清醒時β-內啡肽水平較刺激前明顯升高(P<0.05);觀察組在刺激/入室30 min、清醒時腎上腺素和β-內啡肽水平均明顯高于對照組(P<0.05)。可以看出經皮電刺激內關穴可以預防腹腔鏡術后惡心嘔吐。經皮電刺激內關穴可以有效提高機體副交感神經活性, 降低交感神經的活性, 經皮電刺激內關穴有效改善術后惡心嘔吐的機制可能和改變自主神經的活性相關[7-10]。
綜上所述, 經皮電刺激內關穴能有效預防婦科腹腔鏡術后惡心嘔吐, 減少止吐藥物使用, 具有臨床應用價值。
[1] 鄭榮芝, 刁云霞, 童博, 等.經皮穴位電刺激應用于腹腔鏡下全子宮切除術術后疼痛的效果觀察.廣西醫科大學學報, 2017,34(11):1652-1654.
[2] 周雪玲, 方佳峰, 蔡蕾, 等.神經電刺激在腹腔鏡直腸癌根治術患者排尿及性功能保護中的應用.中華腔鏡泌尿外科雜志(電子版), 2017, 11(5):344-348.
[3] 張昉, 孫智晶.神經肌肉電刺激預防深靜脈血栓研究進展.現代婦產科進展, 2017, 26(8):634-636.
[4] 秦希希.刺激內關穴對腹腔鏡手術術后惡心嘔吐的影響.哈爾濱醫科大學, 2012.
[5] 譚新華.經皮穴位電刺激對老年膽囊切除術后認知功能及血清S100β蛋白的影響.針灸臨床雜志, 2017, 33(7):9-12.
[6] 李春輝, 李洪亮, 陳濤.經皮穴位電刺激對開顱腫瘤切除術術后惡心嘔吐的防治作用研究.中國中醫急癥, 2017, 26(6):956-958.
[7] 袁嵐, 郭君, 唐煒, 等.經皮穴位電刺激對腹腔鏡腸道手術圍術期胃腸道功能的影響.臨床麻醉學雜志, 2017, 33(6):567-569.
[8] 劉詩煜, 滕秀飛, 白文婭, 等.經皮穴位電刺激聯合雷莫司瓊對全麻術后惡心嘔吐的影響.現代生物醫學進展, 2017, 17(15):2953-2956.
[9] 吳欣圓.圍術期經皮穴位電刺激對脊柱手術患者免疫功能的影響.廣州中醫藥大學, 2017.
[10] 劉建新, 張艷春, 張勇, 等.經皮電刺激內關穴與托烷司瓊在預防全麻術后惡心嘔吐效果的比較.中國地方病防治雜志,2016, 31(5):543-544.

