腰椎棘突偏歪對椎管內麻醉穿刺角度和途徑的影響
嚴晚生,徐國海
(1.南昌大學第四附屬醫院麻醉科,江西 南昌 330003;2.南昌大學第二附屬醫院麻醉科,江西 南昌 330002)
椎管內麻醉是臨床中最常用的麻醉方法之一。目前臨床上大多仍然采用傳統的盲探穿刺法。僅僅依靠傳統的體表解剖標志定位,往往因各種因素導致穿刺失敗。腰椎CT檢查可以清晰的顯示椎管腔內部和局部穿刺間隙解剖結構。本研究通過腰椎CT圖像,測量腰椎棘突偏歪與棘突頂點與兩側椎弓根的夾角。通過對腰椎棘突偏歪的研究分析指導麻醉穿刺的方向途徑,嘗試為臨床麻醉穿刺操作提供一定的指導意義和新的視角。現將研究情況報道如下。
1 資料與方法
1.1 臨床資料 選擇本院2016年1月~2017年12月ASA分級Ⅰ~Ⅲ級,年齡28~65歲,需行下肢手術患者100例。隨機分為兩組,A組50例,B組50例,入選標準:年齡28~65歲,男、女各50例,ASA分級Ⅰ~Ⅱ級,術前有腰椎側彎畸形、腰椎間盤突出癥的病例予以剔除。
麻醉前行腰椎CT(L3~S1)檢查,數據均在醫院影像讀片系統(PACS系統)上測量,在CT片上測量L3下緣和L4上緣的棘突偏歪角度,觀察有無發育偏歪畸形,以腰椎后緣做切線EF,垂直于該直線的切線OG(O點為腰椎棘突的軸線與垂直于切線EF的直線位于椎管后緣的交點),測量棘突與OG的夾角(∠AOG);測量棘突頂點(A點)與兩側椎弓根的夾角(∠EAF)。如下圖所示。麻醉穿刺包選擇駝人一次性使用腰硬聯合穿刺包(型號規格:AS-E/SII,國械注準20153660652),硬膜外穿刺針為1.6 mm×80 mm,腰麻穿刺針為0.5 mm×113 mm,見圖1。

圖1 腰椎棘突偏歪角度和方向在CT上的測量
1.2 麻醉方法 患者入室后常規監測心電圖,血壓和血氧飽和度,開放靜脈通道。兩組均選擇左側膝胸臥位進行椎管內麻醉穿刺。為減少試驗誤差,實驗組硬膜外穿刺以L3和L4棘突偏歪角度平均值經L3~4棘間隙中點以棘突為導向進行穿刺,對照組以傳統的體表定位經L3~4棘間隙中點以直入法(與皮膚垂直)沿穿刺針軸心方向將針推進。兩組椎管內麻醉穿刺操作均有同一名主治醫師完成,由另一名麻醉醫師助手從局部麻醉開始計時,并記錄相關實驗數據。
1.3 觀察指標 麻醉操作均由同一名麻醉醫師操作,同時由另外一名麻醉醫師記錄麻醉穿刺所需時間,變換穿刺方向次數和患者在穿刺過程中有無酸脹、異感、甚至進針過程中因觸碰神經根而出現下肢觸電感而引起的下肢運動。對有因穿刺過程中出現異感的患者術后進行隨訪并觀察有無并發癥和其他癥狀。麻醉效果臨床評價標準采用椎管內麻醉臨床效果評級標準(Ⅰ級:麻醉完善,無痛、安靜、肌松良好,為手術提供良好條件,心肺功能和血流動力學穩定,不需要輔助用藥;Ⅱ級:麻醉欠完善,有輕度疼痛表現、肌松欠佳,血流動力學有波動,需要輔助用藥,血流動力學波動明顯,且非患者相關疾病病情所致;Ⅲ級:麻醉不完善,疼痛明顯或肌松較差,有呻吟,用輔助用藥后情況有改善,尚能完成手術;Ⅳ級:改用其它麻醉方法)。
1.4 統計學方法 采用SPSS 16.0統計學軟件統計分析,計量資料采用“±s”表示,組間比較采用t檢驗;計數資料用例數(n)表示,計數資料組間率(%)的比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 L3下緣和L4上緣棘突偏歪角度(∠AOG)和棘突頂點與兩側椎弓根的夾角(∠EAF)結果分析 對100例行下肢手術患者術前行腰椎CT檢查并在醫院PACS系統上測量L3下緣和L4上緣棘突偏歪角度(∠AOG)和棘突頂點與兩側椎弓根的夾角(∠EAF)。發現L3和L4棘突并不是完全水平垂直向后且兩棘突并不在同一水平,而是相對椎體存在一定偏斜度,個體之間偏歪度角度大小存在差異;∠EAF因個體之間棘突長度和椎體大小不同所測角度值也存在差異。在L3棘突節段棘突偏歪角度在5~10°之間者占52%,其中男性占23%,女性占29%;偏歪角度在10~20°之間者占38%,其中男性占19%,女性占19%。在L4棘突節段棘突偏歪角度在5~10°之間者占62%,其中男性占30%,女性占32%;偏歪角度在10~20°之間者占27%,其中男性占12%,女性占15%,見表1。棘突偏歪方向向左者占47%,其中男性占23%,女性占24%;棘突偏歪方向向右者占34%,其中男性占21%,女性占13%,見表2。棘突最高點與兩側椎弓根的夾角(∠EAF)在L3棘突節段在20~30°之間者占26%,其中男性占11%,女性占15%;在30~40°之間者占72%,其中男性占40%,女性占32%;40~50°之間者占2%,其中男女各占1%;在L4棘突節段在20~30°之間者占13%,其中男性占8%,女性占5%;30~40°之間者占77%,其中男性占43%,女性占34%;40~50°之間者占10%,其中男性占3%,女性占7%,見表3。

表1 L3和L4棘突在CT上測量偏歪角度(∠AOG)

表2 L3和L4棘突在CT上測量偏歪方向

表3 L3和L4棘突最高點與兩側椎弓根的夾角(∠EAF)
2.2 兩組患者椎管內麻醉穿刺觀察指標及麻醉效果比較分析 實驗組與對照組比較,麻醉穿刺所用時間實驗組明顯短于對照組(P<0.05),穿刺異感,腰麻針觸碰神經根有顯著差異(P<0.05),兩組患者均未出現因觸碰神經根而導致的遠期并發癥,見表4;在麻醉效果評估上兩組比較差異無統計學意義,見表5。

表4 椎管內麻醉穿刺觀察指標
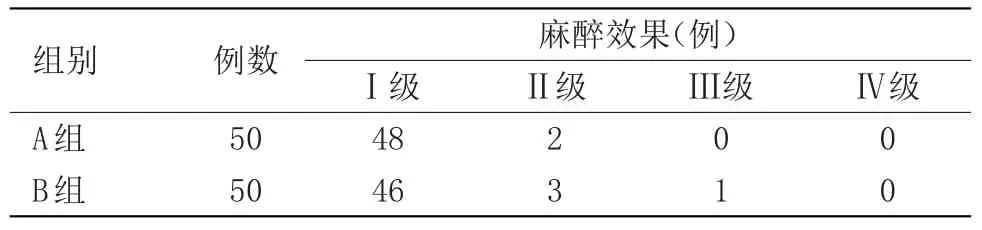
表5 兩組麻醉效果比較
3 討論
通過對100例患者的腰椎CT的解剖測量分析可以得出腰椎棘突偏歪情況普遍存在,其中棘突存在偏歪者占81%,47%向左偏斜,34%向右偏斜,這也說明椎管內麻醉穿刺體位選擇左側膝胸臥位更易成功,且穿刺針角度和途徑可以向患者身體右側傾斜。在L3棘突節段52%的腰椎棘突偏歪在5~10°,38%的腰椎棘突偏歪在10~20°;而在L4棘突節段62%的腰椎棘突偏歪在5~10°,27%的腰椎棘突偏歪在10~20°,這與理論上的腰椎棘突水平向后存在差異,同時也說明L3和L4棘突也并不一定在同一平面,這給腰椎硬膜外穿刺帶來困難,會干擾硬膜外穿刺方向和角度,會導致觸碰神經根造成異感或神經損傷甚至更嚴重的后果[1]。椎管內麻醉目前在國內,尤其是基層醫院下腹部手術及下肢手術的主要麻醉方式[2],尤其在骨科手術方面有其獨特優勢。椎管內麻醉穿刺一般選擇直入法和側入法,穿刺點一般選擇L3~4[3-4],沿穿刺針軸心方向將針推進。腰椎棘突偏歪時如果選擇直入法往往造成腰麻時腰麻針不能在蛛網膜下腔正中而導致腦脊液回抽不暢,影響腰麻效果;側入法往往造成硬膜外穿刺不在椎管中央,有時過于偏于椎管一側而造成腰麻經常不能準確到蛛網膜下腔,導致腰麻失敗[5];在硬膜外置管時因為硬膜外針開口方向不在椎管中央而導致置管困難,神經損傷也時有發生,這給臨床麻醉工作帶來很大的風險,甚至產生后遺癥而造成醫療糾紛[6]。
棘突頂點與兩側椎弓根的夾角是同一椎體水平兩側神經根之間的夾角,可作為直入法腰椎麻醉操作中可改變的安全角度范圍。從解剖調查可得知72%~77%的夾角在30~40°的范圍之內,最大角度不超過50°。所以在進行腰硬聯合麻醉時會出現硬膜外穿刺順利,但是在行腰麻時出現觸碰神經根、腦脊液回抽不暢甚至碰到椎板的情況,往往因為沒有控制好穿刺的角度而導致穿刺失敗。臨床麻醉操作中往往因穿刺不到位而改變方向,改變的方向角度全憑操作者對椎管局部解剖的了解,多次改變方向后勢必導致對組織的損傷并增加術后腰痛的發生率[7],操作過程中往往因改變角度過大而觸碰神經根。
理想的腰椎麻醉穿刺的位置是硬膜外穿刺針針尖位于椎管的后正中央,既腰椎棘突軸線與椎管后緣的交點O點,以腰椎棘突偏歪的角度和腰椎棘突軸線為途徑進行腰椎穿刺,可以使穿刺針針尖盡量向理想的O點靠近。以手按壓棘突兩側錐板以確定腰椎椎體的位置和后正中線的大概方位來進行穿刺也是在確定理想的O點,但往往因患者棘突偏歪斜、肥胖、肌肉緊張而導致定位偏差[8]。在進行椎管內麻醉前行腰椎CT檢查[9],特別是對于肥胖等預計困難的椎管內麻醉穿刺者[10-11],麻醉穿刺前行CT檢查以明確腰椎棘突是否存在偏歪和偏歪方向,以腰椎棘突的軸線為穿刺針的途徑,以棘突頂點與兩側椎弓根的夾角為穿刺針可調的安全角度范圍[12]。術前腰椎CT檢查進行解剖測量[13],做到穿刺操作個體化,以改進常規的腰椎麻醉穿刺的途徑和角度,在最短的時間內以最準確的穿刺途徑和角度,最小的損傷,達到最完善的麻醉效果。
[1] 何亞軍,劉敬臣.2008-2012年廣西各級醫院椎管內麻醉神經系統并發癥初步調查分析[J].臨床麻醉學雜志,2013,29(8):792-793.
[2] 吳新民,王俊科,莊心良,等.椎管內阻滯并發癥防治專家共識[R].麻醉學科年度發展報告,2016:141-148.
[3] 張志剛,廖小卒,田野,等.磁共振成像脊髓圓錐與椎體位置的關系[J].臨床麻醉學雜志,2012,28(2):166-167.
[4] 陳麗珍,常留輝,謝紅.脊髓麻醉相關的L3-4和L4-5橫斷面磁共振成像研究[J].牡丹江醫學院學報,2014,35(5):83-84.
[5] 賈怡童,侯國柱,司道文,等.腰椎形態的解剖學研究及在臨床麻醉中的應用[J].齊齊哈爾醫學院學報,2013,34(5):692-693.
[6] 劉萬楓,萬珊娟,杭燕南.椎管內麻醉后的神經并發癥[J].臨床麻醉學雜志,2009,25(1):85-87.
[7] 姚娟,孫建良.椎管內麻醉后腰背痛的預防與處理[J].國際麻醉學與復蘇雜志,2013,34(7):651-654.
[8] Ranger MR,Irwin GJ,Bunbury KM.Changing body position alters the location of the spinal cord within thevertebralcanal:amagneticresonanceimaging study[J].Br J Anaesth,2008,101(6):804-809.
[9] 詹頸松,黃光勝,許汗雄,等.腰椎間盤CT檢查在要椎管內麻醉操作中的價值[J].醫學影像,2007,45(20):107-108.
[10]趙文成,黎敏瑩,何少玲,等.C臂機定位在肥胖患者腰椎穿刺困難中的應用.中國醫藥導報,2011,8(28):142-143.
[11]耿姣,李民.超聲在椎管內麻醉中的應用[J].中國微創外科雜志,2015,15,(8):749-751.
[12]Whitty R.Identification of the Lumbar Interspinous Spaces:Palpation Versus Ultrasound[J].Anesth Analg,2008,106:538-540.
[13] Puigdellivol-Sanchez A, Prats-Galino A,Reina MA.Three-dimensional magnetic resonance image of structures enclosed in the spinal canal relevant to anesthetists and estimation of the lumbosacral CSF volume[J].Acta Anaedthesiol Belg,2011,6(1):37-45.

