惡性腫瘤患者肺部感染細菌分布及耐藥分析*
張達容 ,袁 龍 ,呂自蘭 △
(1.重慶大學附屬腫瘤醫院·重慶市腫瘤研究所·重慶市腫瘤醫院,重慶 400030; 2.重慶醫科大學,重慶 400010)
在國外,腫瘤患者引起呼吸道感染的病原微生物主要是肺炎克雷伯菌、β-溶血鏈球菌和凝固酶陰性葡萄球菌,而我國主要是肺炎克雷伯菌、大腸埃希菌、銅綠假單胞菌、鮑曼不動桿菌、金黃色葡萄球菌、念珠菌等[1-2]。臨床應保持對感染的高度懷疑,及時、準確地確定病原微生物并進行藥物敏感性試驗(簡稱藥敏試驗),并根據試驗結果合理用藥。但臨床很多時候并不能及時合理地制訂用藥方案,為了提高抗感染療效,往往會選擇最新研發、具有超廣譜抗菌的藥物[3]。但在病原菌迅速產生耐藥菌株后,后續的治療也會因此變得更加困難[4-5]。因此,本研究中通過分析腫瘤醫院肺部感染病原菌的細菌分布及耐藥情況,總結本院的流行病學資料,對分離出的病原菌的分布及耐藥情況進行回顧性分析,為臨床合理用藥和控制醫院感染提供依據。現報道如下。
1 資料與方法
1.1 菌株來源
病原菌均來自腫瘤醫院2016年住院腫瘤患者肺部感染送檢合格痰標本,剔除同一患者短時間內重復送檢分離的重復菌株;患者年齡 16~93歲,平均(65±9.1)歲。選擇 A 級痰標本(上皮細胞 <10 個 /LP,白細胞>25個/LP)進行培養,獲得的病原菌結合了細菌與白細胞的相關性(即細菌是否被白細胞吞噬、包裹及伴行)確定。
1.2 試劑
血平板、巧克力平板、麥康凱平板均購自鄭州安圖生物工程股份有限公司;鑒定和藥敏試劑均購自法國生物梅里埃公司;質控菌株包括肺炎克雷伯菌ATCC700603,銅綠假單胞菌 ATCC27853,流感嗜血菌ATCC49247,大腸埃希菌ATCC25922,金黃色葡萄球菌ATCC25923及肺炎鏈球菌ATCC49619。
1.3 菌株鑒定及藥敏試驗
應用VITEK2 compact全自動微生物鑒定/藥敏分析系統(法國生物梅里埃公司)鑒定到種,藥敏試驗采用微量瓊脂稀釋法測定微生物對藥物的最低抑菌濃度(MIC);對各種耐藥表型如中低度耐藥株,延遲表達耐藥的菌株及多重耐藥的菌株作E-test復核。試驗方法、判讀標準和質控要求均遵循CLSI-2017年版本規定。
1.4 統計學處理
使用WHONET 5.5軟件進行統計分析。
2 結果
2.1 病原菌分布
共分離出病原菌617株,其中革蘭陰性桿菌496株,占 80.39%;革蘭陽性球菌 109株,占 17.67%,真菌12株,占1.94%。詳見表1。我院以革蘭陰性菌感染為主;真菌感染較少,主要是白色念珠菌和熱帶念珠菌。
2.2 耐藥情況
對前5位病原菌作耐藥分析,詳見表2和表3。超廣譜β-內酰胺酶(ESBLs)陽性菌36株,其中肺炎克雷伯菌20株,檢出率為16.00%(20/125);大腸桿菌16株,檢出率為 48.48%(16/33)。可見,產 ESBLs的大腸桿菌比肺炎克雷伯菌比例高,因此臨床如果對這類患者使用第3代頭孢類抗生素時需及時檢測細菌藥物敏感性是否產生變化,以便及時調整抗生素。我院真菌感染主要是白色念珠菌和熱帶念珠菌,由于樣本數量太少,未對真菌作耐藥分析。
2.3 流感嗜血桿菌在各科室分布情況
本院流感嗜血桿菌檢出率最高的是腫瘤放療科,達52.89%(見表4),表明本院應加強放療科患者的護理,減少患者的流動性,從而減少流感嗜血桿菌的感染率。
3 討論
本研究結果顯示,惡性腫瘤患者肺部感染革蘭陰性桿菌占比為80.39%,高于文獻[6-8]報道的64.6%,72.2%和60.76%,表明患者生活的地域、習慣或醫院環境差異都會導致病原菌的分布不同。本院流感嗜血桿菌的檢出率較高,取代了楊妮珍等[9]報道的湖北地區腫瘤患者肺部感染鮑曼不動桿菌的位置。本院流感嗜血桿菌標本來源主要是腫瘤放射治療科的患者,占比為52.89%。分析原因可能是,腫瘤放療科的患者相較于其他科室的患者具有較高程度的流動性,部分患者未住院進行放療。患者此時由于剛接受化療,服用化療藥物和接收物理射線照射,免疫系統遭到破壞,特別容易受到細菌的侵襲感染。本院真菌感染較少,主要是白色念珠菌和熱帶念珠菌,與楊愛平等[10]報道的一致。

表1 病原菌分布及構成比

表2 主要革蘭陰性桿菌對常用抗菌藥物的耐藥率
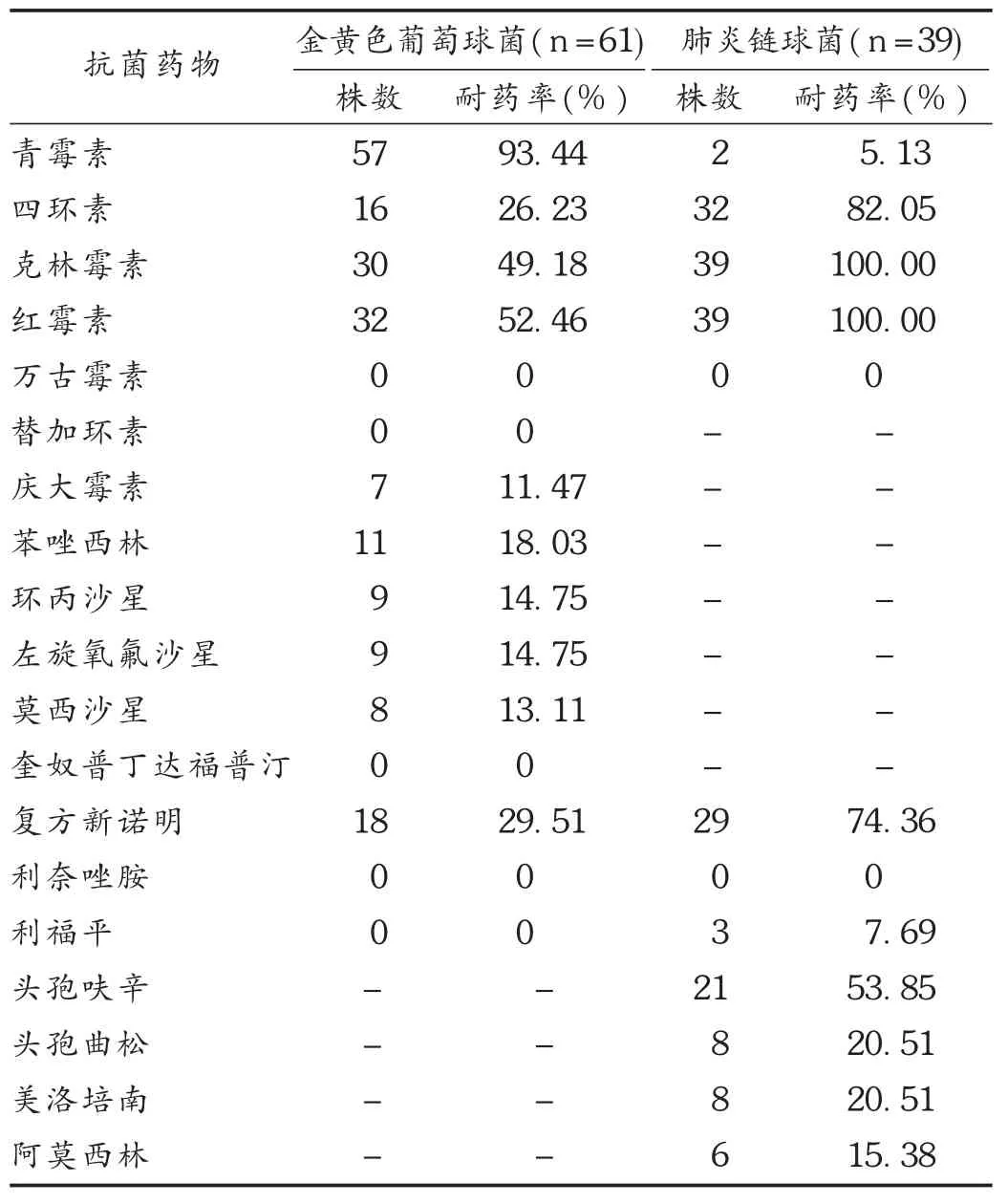
表3 主要革蘭陽性球菌對常用抗菌藥物的耐藥率

表4 流感嗜血桿菌各科室病原菌分布情況
在本院腸桿菌科細菌引起的感染中,肺炎克雷伯菌檢出率最高。本院該菌對第3代頭孢菌素的耐藥率均低于20%,低于文獻[6-8]報道的青島地區腫瘤患者感染肺炎克雷伯菌對第3代頭孢菌素的耐藥率;肺炎克雷伯菌對碳青霉烯類抗菌藥物如厄他培南、亞胺培南表現敏感,未分離出其耐藥菌株,同時阿米卡星對肺炎克雷伯菌也表顯現了良好的活性。在非發酵菌引起的感染中以銅綠假單胞菌為主,與王怡云等[11]報道一致。在統計的藥敏試驗結果中,耐碳青霉烯的銅綠假單胞菌為8.20%,對頭孢他啶的敏感性也較高。除腸桿菌科和非發酵菌外的革蘭陰性菌以流感嗜血桿菌和卡他莫拉菌為主,頭孢曲松、左旋氧氟沙星、環丙沙星、氨曲南、阿奇霉素對流感嗜血桿菌都具有良好的抗菌活性,在藥敏試驗中未發現其耐藥菌株。
革蘭陽性球菌引起的感染中以金黃色葡萄球菌和肺炎鏈球菌為主,葡萄球菌中耐甲氧西林的金黃色葡萄球菌檢出率為18.03%,遠低于葉彩玲等[12]報道的腫瘤患者中耐甲氧西林金黃色葡萄球菌(MRSA)檢出率(60%)。從藥敏試驗結果看,很多對金黃色葡萄球菌具有良好抗菌活性的藥物都對耐甲氧西林金黃色葡萄球菌表現不佳。本院的統計結果中未發現耐萬古霉素、替加環素的金黃色葡萄球菌菌株,與文獻[13-14]報道一致。肺炎鏈球菌對青霉素的敏感性較好,對克林霉素、紅霉素、四環素和復方新諾明的耐藥率都超過70%,甚至紅霉素和克林霉素的耐藥率都達到了100%。肺炎鏈球菌對紅霉素和克林霉素耐藥率處于較高水平,這一情況應引起臨床的高度重視,治療過程中要按照微生物室的藥敏試驗結果及時調整抗菌藥物,避免因為抗菌藥物的濫用而產生耐藥菌株。我院特殊耐藥病原菌如亞胺培南耐藥鮑曼不動桿菌的檢出率為20.00%,亞胺培南耐藥肺炎克雷伯菌為0,說明本院在特殊病原菌抗菌藥物應用監測方面取得了一定成效。
抗菌藥物的濫用和誤用導致臨床耐藥水平的提高,根據常見病原體的數據,據估計,如果沒有適當行動計劃,到2050年,高度或完全耐藥菌感染的死亡人數可能每年增加1 000萬人,累計成本為全球經濟產值100萬億美元[15]。在全球化的時代,抗菌藥物耐藥性是一個復雜的國際問題,需要多部門的共同努力。微生物室檢驗師、臨床醫生和醫院感染管理科在工作中要更重視這一問題。臨床醫生除了要了解臨床常見感染細菌的臨床癥狀和耐藥情況,熟悉各個病房內感染細菌分布情況外,還要明白腫瘤患者由于免疫力低下等特點,應根據感染患者被檢菌藥敏試驗結果選擇治療藥物,在未獲得藥敏試驗結果前,可根據經驗選擇藥物,但藥敏試驗結果與經驗用藥不符應盡早更改;另外,盡量選擇對病原菌有效的窄譜抗菌素,廣譜藥不可長期使用,也不可多種藥物同時使用,以免殺滅體內正常菌導致菌群失調,誘發二重感染。微生物室檢驗人員也要提高自己的工作素養水平,提高了工作能力,才能作出正確的報告,給臨床提供用藥依據。微生物室更應優化細菌鑒定和報告流程,重視檢驗標本涂片等前處理過程;通過抗感染早期就準確地用藥,抗感染過程中聯合交替用藥,做好多重耐藥性檢測和抗菌藥物檢測等工作,避免新的耐藥菌株的產生。

